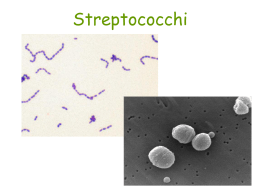
Clinica di Malattie dell’Apparato Respiratorio Azienda Ospedaliera Policlinico Università degli Studi di Modena e Reggio Emilia Direttore: Prof. Leonardo M. Fabbri Caso clinico POLMONITE EXTRAOSPEDALIERA POLMONITI Classificazione Criterio eziologico Criterio istopatologico • Batteriche • Alveolare • Virali • Interstiziale • Micotiche • Alveolo-interstiziale • Protozoarie • Necrotizzante • Elmintiche CLASSIFICAZIONE EPIDEMIOLOGICA • Polmonite acquisita in comunità (community-acquired pneumonia, CAP) • Polmonite nosocomiale (hospital-acquired pneumonia, HAP) • Polmonite nell’ospite immunocompromesso Marrie TJ, et al. Pneumonia, in Harrison’s Principles of Internal Medicine, 16th Edition ATS/IDSA Guidelins, AJRCCM 2005; 171:388-416 DEFINIZIONE A. Anatomo-patologica Infezione degli alveoli, delle vie aeree distali e dell’interstizio polmonare caratterizzata da aree di consolidamento parenchimale con alveoli ripieni di globuli bianchi, globuli rossi e fibrina B. Clinica Insieme di sintomi e segni (febbre, tosse, dolore pleuritico, espettorazione, reperti obiettivi), associato alla presenza di almeno un’opacità polmonare alla radiografia del torace Marrie TJ, et al. Pneumonia, in Harrison’s Principles of Internal Medicine, 16th Edition POLMONITE ACQUISITA IN COMUNITÁ Si definisce polmonite acquisita in comunità (o Community-Acquired Pneumonia, CAP) una polmonite che si manifesta in un paziente non ospedalizzato oppure ricoverato da meno di 48-72 ore ANAMNESI • ETÁ: 39 aa • SESSO: maschio • ABITUDINE TABAGICA: 15 pack/year • ATTIVITA’ LAVORATIVA: impiegato • COMORBILITA’: nessuna SINTOMI e SEGNI • ESORDIO: improvviso • SINTOMI: iperpiressia da 4 giorni, tosse scarsamente produttiva, astenia ESAME OBIETTIVO • TORACE: MV normotrasmesso, non rumori patologici; • ADDOME: negativo; • PRECORDIO: tachicardia sinusale (120 batt/min); • PA 130/80; • SEGNI DI SCOMPENSO EMODINAMICO: nessuno • Temperatura corporea: 38°C • SAT.O2: 97% ESAMI DI LABORATORIO LEUCOCITI: 7,2 migl/ul FORMULA LEUCOCITARIA:neutrofili 74,6 % linfociti 13,2% monociti 10,2% GOT: 26 U/L GPT: 37 U/L SIEROLOGIA AC ANTI-CHLAMYDIA PSITTACI: negativa AC ANTI-LEGIONELLA: negativa AC ANTI-MYCOPLASMA PNEUMONIAE (IgG e IgM): negativa RX TORACE Addensamento parenchimale nel lobo medio TERAPIA: macrolide per 10 giorni FOLLOW UP (10 giorni dopo) SINTOMI: apiressia, persistenza di tosse con scarso espettorato, di entità ridotta ESAME OBIETTIVO: negativo ESAMI EMATOCHIMICI: - Formula leucocitaria nella norma - GOT: 38 U/L - GPT: 67 U/L SIEROLOGIA: AC ANTI-MYCOPLASMA PNEUMONIAE IgG: 2,79 AC ANTI-MYCOPLASMA PNEUMONIAE IgM: 2,82 FOLLOW UP (10 giorni dopo) Buona risoluzione, ma non completa del focolaio broncopneumonico nel lobo medio FOLLOW UP (30 giorni dopo) SINTOMI: apiressia, benessere ESAME OBIETTIVO: negativo ESAMI EMATOCHIMICI: - Formula leucocitaria nella norma - GOT: 25 U/L - GPT: 34 U/L SIEROLOGIA: AC ANTI-MYCOPLASMA PNEUMONIAE IgG: 3,01 AC ANTI-MYCOPLASMA PNEUMONIAE IgM: 3,20 FOLLOW UP (30 giorni dopo) Completa risoluzione dell’addensamento POLMONITI CLASSIFICAZIONE POLMONITE Acquisita in comunità Nosocomiale Manovre e Tipica Atipica strumentazione Mycopl. pneumoniae H. influenzae Chlam. pneumoniae Chlam. psittaci Personale Contaminazione ambientale sanitario chirurgica Strep.pneumoniae Immunocompromesso Pseudomonas aer Bacilli Gram Legionellapneumophila Staph.aureus Pneum.carinii Cytomegalovirus Aspergillus spp Candida spp. M.tuberculosis
Scaricare