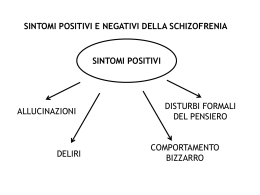
Nel 1893 Kraepelin isolò la demenza precoce (ebefrenica, paranoide e catatonica) come processo morboso ad inizio in età giovanile e tendente ad un progressivo decadimento simil demenziale. Bleuler sosteneva che non tutti quelli colpiti da questa malattia potevano diventare dementi ossia privi delle capacità intellettive, cognitive che caratterizzano un persona "normale"; introdusse quindi il termine SCHIZOFRENIA. Secondo Bleuler c’erano alcune componenti che meglio del disturbo cognitivo, non sempre presente, caratterizzavano questa malattia. SCISSIONE DELLA MENTE che ha particolari caratteristiche SCHIZOFRENIA AUTISMO-AMBIVALENZA-ANAFFETTIVITA' ASSOCIAZIONE DI IDEE ALTERATA Secondo Schneider, l’autismo, l’anaffettività, l’ambivalenza erano degli aspetti secondari; per fare la diagnosi di schizofrenia non era tanto importante la presenza di questi sintomi quanto di quelli detti "PRODUTTIVI" ossia caratterizzati da deliri, allucinazioni, ecc. Crow sostiene che esistono due tipi di schizofrenia: 1° TIPO O POSITIVA : si caratterizza per sintomi positivi ossia l’individuo ha manifestazioni in più rispetto alla norma e che sono: ALLUCINAZIONI, DELIRI, TURBE NELL’ASSOCIAZIONE DI IDEE. Positiva perché questi fenomeni, nell’individuo malato, sono in più rispetto all’individuo sano. 2° TIPO O NEGATIVA : nel senso che l’individuo ha come manifestazioni qualcosa di mancante rispetto all’individuo "normale", ossia gli aspetti dell’affettività; ciò che caratterizza questo tipo di schizofrenia è una chiusura di tipo autistico, un ritiro affettivo dal mondo, la tendenza ad isolarsi. I criteri diagnostici per la Schizofrenia secondo il DSM-IV-TR* sono i seguenti: Sintomi caratteristici: due (o più) dei sintomi seguenti, ciascuno presente per un periodo di tempo significativo durante un periodo di un mese (o meno se trattati con successo): - deliri - allucinazioni - eloquio disorganizzato (per es., frequenti deragliamenti o incoerenza) - comportamento grossolanamente disorganizzato o catatonico - sintomi negativi, cioè appiattimento dell’affettività, alogia, abulia Nota: è richiesto un solo sintomo del Criterio A se i deliri sono bizzarri, o se le allucinazioni consistono di una voce che continua a commentare il comportamento o i pensieri del soggetto, o di due o più voci che conversano tra loro. Sottotipi della schizofrenia Tipo paranoide “ disorganizzato “ catatonico “ indifferenziato “ residuo DIMENSIONI E SCHIZOFRENIA Symptom Factor 1 Retardation 0,87 Muteness 0,87 Flattening 0,73 Factor 2 Hallucination 0,86 Delusions 0,85 Incongruity Incoherence Factor 3 0,88 0,27 0,73 Johnstone et al., 1991 Dimensione: Aspetti psicopatologici elementari che contribuiscono a determinare uno specifico aspetto sindromico ma possono trovarsi espressi in diverse categorie diagnostiche Il concetto di dimensione si ricava con una valutazione statistica che evidenzia come specifici sintomi siano correlati tra loro. Se alcuni sintomi si muovono in maniera correlata si può presumere che essi siano supportati da una causa comune che dovrebbe corrispondere ad un correlato biologico. Indicatori dimensionali alternativi per la Schizofrenia Specificare : assente, lieve, moderata, grave per ciascuna dimensione Dimensione psicotica (allucinazioni/deliri) : indica il grado di allucinazioni o deliri; Dimensione disorganizzata : indica il grado di presenza di disorganizzazione dell’eloquio, disorganizzazione del comportamento o inadeguatezza affettiva; Dimensione negativa (o del deficit) : indica il grado di presenza di sintomi negativi (cioè appiattimento affettivo, alogia, abulia) Negative Anxious/depressive Cognitive Positive Excited Lindstrom E, Von Knorning L, 1993 Personalità schizoide Personalità schizotipica Schizofrenia “latente” Schizofrenia “nucleare” Disturbo schizoaffettivo Disturbo schizofreniforme Il disturbo schizofrenico può considerarsi come conseguente ad una encefalopatia, con forte carico genetico, che compromette prevalentemente le funzioni integrative limbiche e prefrontali. Fattori epigenetici possono svolgere un ruolo favorente o inibente sulla insorgenza ed espressione del disturbo. Nello spettro schizofrenico possono essere (erroneamente) compresi aspetti sindromici simili ma sottesi da meccanismi patogenetici ed etiologici differenti (pseudofenotipi). Questa evenienza non può e non deve indurci a mettere in discussione il concetto sindromico di disturbo schizofrenico. Grado di parentela Rischio (%) Parenti di primo grado Genitori Fratelli e sorelle Figli 4.4 8.5 12.3 Variazione media del rischio nel caso ci sia: Nessun genitore schizofrenico Un genitore schizofrenico Entrambi i genitori schizofrenici 8.2 13.8 36.6 Gemelli fraterni (DZ) Di sesso opposto Dello stesso sesso 5.6 12.0 Parenti di secondo grado (MZ) Zii e zie Figli di fratelli Nipoti Fratellastri 2.0 2.2 2.8 0.8 Gli antipsicotici atipici hanno aperto la prospettiva d’intervento terapeutico precoce nella schizofrenia. I - Fase preclinica : potrà essere accertata con la ricerca di markers biologici o con indagini strumentali neurofisiologiche, neuropsicologiche, morfofunzionali. II- Fase prodromica : si esprime spesso con sintomi deficitari” poco specifici, ma che incidono sul modo di “sentirsi” e di “relazionarsi” del paziente III - Fase acuta di stato : decorso variabile con remissioni e ricadute. IV - Fase di stato finale : persistente con sintomi negativi e cognitivi Il disturbo schizofrenico si propone come sotteso da alterazioni del neurosviluppo, a cui possono seguire processi neurodegenerativi. Apoptotic proteins in the temporal cortex in schizophrenia: high Bax/BCL-2 ratio without caspase-activation L.F. Jarskog, E.S. Selinger, J.A. Lieberman, J.H. Gilmore (Am J Psychiatry 2004; 161:109-115) La possibilità di diagnosticare, prospettivamente, la fase prodromica della schizofrenia, offre la opportunità di un intervento terapeutico precoce, che sembra possa avere ricadute positive sulla evoluzione naturale del disturbo. L’indicazione ad una anticipazione terapeutica nel disturbo schizofrenico propone l’opportunità di un intervetno in fase prodromica prima dell’esordio clinico della schizofrenia (per l’intervento terapeutico in fase preclinica bisognerà che la scienza scopra degli indici certi di malattia) L’avvento di sistemi categoriali non stimola e non facilita la definizione di una sintomatologia psichiatrica E’ obiettiva la difficoltà a definire l’insieme prefenomenico o fenomenico prodromo della malattia Emerge la necessità di caratterizzare la sintomatologia prodromica perché possa divenire predittiva dell’evoluzione verso la malattia. Il “prodromo”, utilizzato in questa prospettiva, può avere confini contigui con la condizione “premorbosa” Il Trattato Italiano di Psichiatria, nella sua ultima edizione, dedica un maggior interesse alla fase prodromica del disturbo schizofrenico e viene affermato che “…è da ritenersi certamente probabile che l’inizio reale della malattia vada anticipato…” “… può essere molto difficile anche per lo specialista, porre una diagnosi differenziale tra un disturbo dell’adattamento del periodo di transizione adolescenziale ed una schizofrenia iniziale, in assenza di segni chiari di malattia”. I “sintomi di base” codificano una sintomatologia soggettiva, sempre riferita nella trattatistica tradizionale, ma di fatto poco sistematizzata e definita. Il Questionario di Klosterkötter J. et al. (2001) è stato somministrato a soggetti con sintomatologia aspecifica essenzialmente rappresentata da “sintomi prodromici”. L’osservazione di soggetti negli anni ha permesso il rilievo dei seguenti risultati : - l’assenza di sintomi di base consentiva di escludere l’insorgenza del disturbo schizofrenico con una probabilità del 96%; - la presenza di sintomi di base si è associata allo sviluppo del disturbo schizofrenico nel 70% dei casi con una possibilità di falso positivo del 20%. Eccellente abilità predittiva negativa Discreta abilità predittiva positiva Alcuni indici neurofisiologici e neuropsicologici possono rivestire il significato di markers di suscettibilità. Possono essere anche una utile guida alla comprensione fisiopatologica del disturbo schizofrenico Movimenti oculari lenti Pre-pulse inhibition startle-blink (Vedi riflessi trigemino faciali in parkinsoniani) - P50 - P300 Test neuropsicologici Sensopercezione Backward Masking Taskes (Span of Apprehension) Attenzione Continuous Performance Test Test neuropsicologici Resistenza all’interferenza (attentiva) BLU Stroop ROSSO ROSSO BLU VERDE BLU BLU VERDE Interferenza mnesica proattiva AB–AC I prova Leone-cacciatore Ladro-furto Neonato-pannolino … BLU II prova Leone-circo Ladro-galera Neonato-culla … Test neuropsicologici Memoria di lavoro N-Back Picture Test Target N-0 Pre Target Target Pre Target Pre Target Pre Target Pre Target N-1 N-2 Target Pre Target Target N-3 Test neuropsicologici Funzioni esecutive Winsconsin Card Sorting Test NEUROCOGNITIVITA’ E SCHIZOFRENIA Il fine perseguito e l’interesse inducono ad una selezione delle informazioni, necessarie al raggiungimento del fine e per un comportamento coerente Le alterazioni cognitive del disturbo schizofrenico alterano essenzialmente la “funzione esecutiva” e si esprimono con una compromissione: - della “resistenza all’interferenza” - della “memoria di lavoro” - della “elaborazione della complessità relazionale” - della “consapevaolezza” L’attenzione esecutiva è di pertinenza prefrontale I deficit neuropsicologici e neurofisiologici sembrano esprimere una condizione di predisposizione (vulnerabilità), ma non di predeterminazione. I legami tra la cognitività ed i sintomi schizofrenici sono alquanto complessi. Molti deficit cognitivi cominciano prima o contemporaneamente ai sintomi psicotici e permangono anche dopo la remissione della sintomatologia. La complessità e dovuta alla varietà di deficit cognitivi alcuni dei quali non sono sensibili al cambiamento dei sintomi (indicatori di vulnerabilità) mentre altri sono collegati temporalmente alla presenza dei sintomi (indicatori dell’episodio. Vi è ragione di credere che i deficit cognitivi si trovino sul sentiero causale che conduce all’insorgenza della malattia. Uno dei principali obiettivi futuri è quello di determinare come i deficit cognitivi stabili conducono alla sintomatologia schizofrenica. For example, internally generated visual perception is intensified during dreaming. Simultaneously, cognition becomes bizarre and memory is markedly impaired. We suggest that the bizarre cognition and amnesia of REM sleep result from the withdrawal of aminergic modulation of the forebrain. Similarly, the heightened, often bizarre imagery of REM sleep results from the activation of brainstem cholinergic systems, which send chaotic stimuli to the forebrain. The conscious state paradigm: a neurocognitive approach to waking, sleeping and dreaming J.A. Hobson, R. Stickgold Lo stato neurocognitivo ha una particolare importanza prognostica e di guida al supporto psicoeducazionale M.F. Green, 1998 A.P. Weiss, 2002 Le aree associative prefrontali e limbiche modulano la capacità di elaborazione cognitiva, la emotività, la motivazione e l’iniziativa, la coscienza di sé e l’empatia. Questi complessi aspetti della nostra vita psichica sono regolati da una organizzazione neurobiologica simile a quella che sottende la motricità (cambia solo l’oggetto della elaborazione)
Scaricare