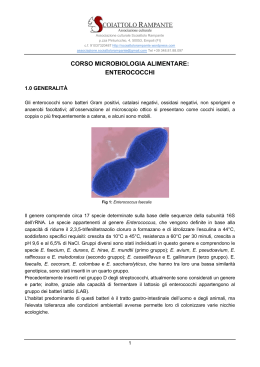
Profilassi antibiotica Terapia pre-emptive nelle pancreatiti acute Infezione e pancreatite acuta Rara nelle pancreatiti lievi, è invece presente nel 70% delle pancreatiti gravi Riduce la sopravvivenza Frequenza aumenta con la durata del danno pancreatico Difficile differenziare pancreatite semplice su base dalla clinica pancreatite infezione D.D.: PCR, Procalcitonina Diagnosi eziologica: aspirato e coltura la con Pancreatite acuta grave 20% di tutte le pancreatiti Letalità 20-30% Definizione: - >30% necrosi pancreatica alla TAC - versamento pleurico - PCR >150 mg/L Ascesso pancreatico Risulta dalla contaminazione della raccolta liquida che si forma a livello delle zona di necrosi Clinicamente tardivo all’evoluzione della pancreatite rispetto Febbre, leucocitosi neutrofila e dolore in una paziente in corso di guarigione di pancreatite acuta Eziologia dell’infezione pancreatica Flora gastrointestinale aerobica e anaerobica - Anaerobi (Bacteroides) E. coli Klebsiella Enterobacter Pseudomonas Enterococcus faecalis Enterococcus faecium Stafilococchi Miceti L’eccessivo uso di profilassi selezionare ceppi resistenti antibiotica può Terapia della pancreatite con infezione ANTIBIOTICA CHIRURGICA (spesso interventi multipli) Prevenzione o terapia precoce dell’infezione pancreatica Nutrizione parenterale totale Decontaminazione intestinale selettiva Chemioprofilassi/terapia precoce (terapia pre-emptive) The Cochrane Library 2006, issue 4 Attenzione Studi mal controllati, su piccole casistiche (non placebo-controlled) Mancano dati sullo sviluppo di resistenze Mancano dati sulle sovrinfezioni fungine Non è possibile concludere definitivamente per l’utilità della profilassi Scelta del farmaco Caratteristiche del farmaco ideale • Penetrazione nel tessuto pancreatico • Buona copertura su Gram-negativi, anaerobi e enterococchi • Scarsa tossicità • Scarsa propensione ad indurre resistenze Penetrazione endopancreatica degli antibiotici Penetrazione scarsa: aminoglucosidi cefalosporine I gen. ampicillina Penetrazione intermedia: ureidopenicilline cefotaxime Penetrazione ottima: chinolonici carbapenemici cefalosporine III gen. metronidazolo fluconazolo Possibili scelte • Cefalosporine III gen: sono dubbioso – alcune hanno scarsa attività su anaerobi – non coprono enterococchi e stafilococchi – problema dei produttori di ESBL • Penicilline protette: buona scelta – penetrazione intermedia – problema dei produttori di ESBL – Non attive su MRSA • Carbapenemi: ottima scelta, ma ultima spiaggia – non attivi su enterococchi e MRSA – metallo-beta-lattamasi • Colimicina: raschiamo il fondo del barile – scelta obbligata e mirata con germi multiresistenti – spettro ristretto • Chinolonici, aminoglucosidi, metronidazolo, glicopeptidi: ottimi da associazione in terapia e nelle forme complicate Cosa fare? limitare la profilassi a necrosi>30% usare score systems per riservare la profilassi ai pazienti ad alto rischio di necrosi e infezione I problemi batteriologici oggi…..2006 Stafilococchi - MRSA, MRSE, VISA (GISA), VRSA Enterococchi (VRE) Pneumococchi - Strep. pneumoniae eritro-R, Pen-R Gram negativi – P.aeruginosa, Gram-negativi ESBL+, Acinetobacter spp., S. malthophilia M. tuberculosis Percentuali di resistenza in Italia negli anni 1999-2004 Patogeno Classi di antibiotici 1999 2000 S.pneumoniae Penicillina- R 2 <1 4 2 5 5 Penicillina I+R 13 11 9 11 12 14 Macrolidi I+R 29 28 39 32 38 28 S.aureus Meticillina-R 41 44 41 38 38 40 E.coli Aminopenicilline-R 48 51 53 Fluoroquinoloni-R 21 25 28 E.faecium 2001 2002 2003 2004 Aminopenicilline I+R 69 79 75 78 Glicopeptidi I+R 15 19 22 21 EARSS Annual report 2004 Nuovi antibiotici Dalbavancina Famiglia: Glicopeptide, analogo della teicoplanina Spettro: MRSA, MRSE, VRSA, VRE, S. pneumo R, Clostridi, Peptostreptococchi Farmacocinetica: Lunghissima emivita: 32-356 h 1 somministrazione alla settimana per via ev Efficacia: Impiegata nei trials registrativi nelle infezioni cute e tessuti molli Daptomicina Famiglia: lipopeptide Spettro: MRSA, MRSE, VRSA, VRE, S. pneumo R, streptococchi Farmacocinetica: legame farmaco-proteico(92%). Emivita: 8 h. Eliminata per via biliare e fecale. Via endovenosa 1 volta al giorno. Qualche importante effetto collaterale (CPK) Efficacia: Impiegata nei trials registrativi nelle infezioni cute e tessuti molli Tigiciclina Famiglia: glicilciclina semisintetica, nuova tetraciclina Spettro: MRSA, MRSE, VRSA, VRE, S. pneumo R, Acinetobacter baumanni, Stenotrophomonas maltophilia, B. fragilis, Gram-negativi ESBL Farmacocinetica: legame farmaco-proteico(80%). Emivita: 36 h. Eliminata per via biliare e fecale. Via endovenosa 2 volte al giorno Efficacia: Impiegata nei trials registrativi nelle infezioni cute e tessuti molli e intraaddominali Ertapenem Famiglia: carbapenemo simile al meropenem Spettro: No Gram-positivi difficili; Si anaerobi; attivo su produttori di ESBL; no Pseudomonas Farmacocinetica: Elevatissimo legame farmaco-proteico (95%), bassa distribuzione tissutale.Il farmaco non viene metabolizzato a livello epatico ed è eliminato dal rene. Emivita 4 h. Monosomministrazione giornaliera per via ev. Efficacia: infezioni della cute e dei tessuti molli, piede diabetico, infezioni intra-addominali non complicate, polmoniti comunitarie, infezioni ostetrico-ginecologiche e infezioni complicate delle vie urinarie.
Scaricare