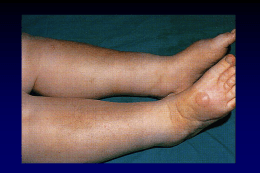
Nefrologia - Programma • Nosografia delle nefropatie e semeiotica nefrologica • • • • • • • • Generalità sulle glomerulari • • • • • • • nefropatie Sindrome Nefritica Sindrome Nefrosica Glomerulonefriti secondarie I Glomerulonefriti secondarie II Nefropatie ereditarie Rene e gravidanza Insufficienza Renale Acuta I Insufficienza Renale Acuta II Vasculiti e microangiopatie trombotiche Nefropatie intersiziali Nefropatie ischemiche Insufficienza Renale Cronica La Dialisi Il Trapianto Renale Sindrome Nefrosica Sindrome clinica, associata a nefropatie glomerulari, caratterizzata da: Proteinuria > 3.5 g/die (adulti) > 40 mg/h per m2 (bambini) Ipodisprotidemia protidemia totale < 5,0 g/dL albuminemia < 3 g/dL aumento delle proteine alfa2 e beta riduzione delle gamma globuline Edema Iperdislipidemia Lipiduria Trombofilia aumento di colesterolo e trigliceridi PROTEINURIA Correlata a dimensioni e carica elettrica delle proteine Dimensioni: I pori della membrana basale impediscono il passaggio delle proteine con P.M.>150 kD Carica: glicosaminoglicani carichi negativamente che impediscono il passaggio delle proteine plasmatiche con P.M. tra 70 e 150 kD cariche negativamente (albumina) Fattori Responsabili della Ipoalbuminemia 1) Aumentata escrezione urinaria (> 3,5 g / 24h) 2) Inadeguata sintesi epatica (v.n. 12-14 g/die) 3) Aumentato catabolismo tubulare (v.n. 2-4 g/die) Strie di Muehrcke in corso di ipoalbuminemia Iperdislipidemia Colesterolo, Trigliceridi 1. Aumentata sintesi epatica delle lipoproteine (LDL,VLDL) - Ipoalbuminemia - Riduzione pressione oncotica - Perdita urinaria di fattori regolanti metabolismo lipidico 2. Ridotto catabolismo - Perdita urinaria e ridotta attività della lipoprotein lipasi - Ridotta attività lecitin-colesterol-acetil transferasi Xantelasmi in presenza di ipercolesterolemia Lipiduria Sedimento urinario Corpi ovali (luce polarizzata: goccioline lipidiche incluse nei cilindri) Cristalli di colesterolo (luce polarizzata: corpi birifrangenti dal tipico aspetto a Croce di Malta) Trombofilia • Perdita urinaria dei fattori IX e XI • • • • Aumento dei fattori procoagulativi: fattore V e VIII Aumentati livelli di fibrinogeno Ridotti livelli di inibitori della coagulazione (ATIII) Alterazione del sistema di fibrinolisi (riduzione del plasminogeno) • Aumentata reattività piastrinica • Trombocitosi • Disfunzione endoteliale Edema Nefrosico Edema periorbitale Edemi declivi con segno della fovea Edema generalizzato: anasarca Patogenesi dell’Edema nella Sindrome Nefrosica Teoria Classica “Underfill” Proteinuria ipoalbuminemia Pressione oncotica Vasopressina Eliminazione Tubulare di acqua Volume plasmatico EDEMA Forze di Starling Attivazione del sistema renina-angiotensina aldosterone Eliminazione Tubulare di Sodio Patogenesi dell’Edema nella Sindrome Nefrosica Teoria classica Underfill Proteinuria Difetti tubulari Primitivi Incapacità a eliminare Na ipoalbuminemia Pressione oncotica Vasopressina Volume plasmatico Attivazione del sistema reninaangiotensina Eliminazione Tubulare di Na Eliminazione Tubulare di acqua Volume plasmatico EDEMA Overfill Meccanismi di ritenzione sodica nel nefrone proteinurico - Resistenza all’azione del Peptide Natriuretico Atriale - Aumentata attività del canale ENaC (Na+/K+) - Aumenta attività del canale NHE3 (Na+-H+) Complicanze 1) Tromboemboliche: • Trombosi arteria / vena renale • Embolia polmonare • Sindromi coronariche acute • Tromboflebiti • …… Trombosi bilaterale delle vene renali associata a sindrome nefrosica n engl j med 2006;354:1402 Complicanze 2) Infettive Aumentata suscettibilità alle infezioni: – riduzione dei livelli di immunoglobulina G e di fattori della via alternativa del complemento – Condizione edemigena della cute, delle mucose e delle sierose 3) Alterazioni ormonali (perdita urinaria di proteine leganti tiroxina, ormoni sessuali, corticosteroidi, Vit. D, …) 4) Sindrome da malnutrizione (severa perdita proteica persistente 5) aumento rischio cardiovascolare aterosclerosi coronarica, progressione lesioni renali Terapia Aspecifica di Supporto • • • • • • • Diuretici / Albumina Dieta iposodica (60/80 mmol/die) Ridotto apporto di liquidi Ace inibitori / Anti ATII-R Statine Profilassi anticoagulante Profilassi anbibiotica Glomerulonefriti associate a Sindrome Nefrosica Primitive - Glomerulonefrite a lesioni minime - Glomerulosclerosi segmentaria e focale - Glomerulonefrite membranosa - Glomerulonefrite membranoproliferativa (tipi 1-2) Secondarie - Lupus nefrite - Nefropatia diabetica - Nefropatia amiloidea - Nefropatia gravidica GN Primitive a presentazione Nefrosica • • • • • GN a lesioni minime GS segmentaria e focale GN membranosa GN membranoproliferativa Altre B = Bambini A = Adulti (B: 65%, A: 10%) (B: 10%, A: 35%) (B: 5%, A: 30%) (B: 10%, A: 10%) (B: 10%, A: 15%) GN a Lesioni Minime Definizione Glomerulonefrite caratterizzata da una Sindrome Nefrosica completa e da lesioni svelabili solo alla Microscopia Elettronica GN a Lesioni Minime • Più frequente causa di sindrome nefrosica nel bambino (80 % dei casi) con picco fra 2-6 anni • Malattia relativanemte benigna • Microscopia ottica negativa • Microscopia elettronica mostra perdita degli spazi sub-pedicellari • E’ spesso associata a disturbi respiratori • Altamente responsiva al trattamento steroideo GN a Lesioni Minime Patogenesi Immunomediata, da probabile alterazione dell’immunità cellulare. Alcuni studi fanno ipotizzare: – difetti genetici della nefrina – produzione di molecole ad attività permeabilizzante della parete capillare (alterazioni della carica elettrica della MB basale glomerulare) e che inducono alterazioni proteiche della cellula epiteliale GN a Lesioni Minime Quadro Clinico e Decorso nefrosica completa con proteinuria elevata • Sindrome (4-20 gr/die) altamente selettiva (albumina) responsiva agli steroidi (90%) • Rapidamente recidive, ma prognosi a lungo termine buona • Frequenti associata con: • Può•essere Neoplasie (linfomi, linfoma di Hodgkin, leucemie) • Farmaci: FANS, ampicillina, litio • Allergeni (pollini, polveri, alimenti, etc.) • Infezioni (virali, ect.) • Fattori genetici (HLA-B8, HLA-B12, DR7 e DR8) GN a Lesioni Minime GN a Lesioni Minime GN a Lesioni Minime Decorso Clinico e Terapia maggior parte dei casi risposta favorevole alla Terapia • Nella Steroidea • Vi possono essere delle recidive • Rara la progreaaione verso la Insufficienza Renale prognostici: • Fattori -Tempo di risposta agli steroidi -Età (più favorevole nei bambini) -Assenza, comparsa e numero di recidive -Durata del periodo di remissione Glomerulo Sclerosi Segmentaria e Focale (GSSF) Definizione • Nefropatia caratterizzata da proteinuria elevata, non selettiva, ipertensione arteriosa, insufficienza renale iniziale e da lesioni focali e segmentarie che interesssano i glomeruli della zona iuxta-glomerulare del rene. • Incidenza in aumento nell’adulto (Ispanici, ed Afroamericani) • Bassa risposta agli steroidi • Sviluppa Insufficienza renale entro 10 anni (50%) • Ha una prognosi migliore nel bambino (forma leggera) Glomerulo Sclerosi Segmentaria e Focale (GSSF) • Primitiva – Forme idiopatiche (10-35%) – Forme idiopatiche ereditarie • Secondaria – Associata con altre condizioni (HIV, eroina, anemia falciforme, obesità) – Secondaria allo stato infiammatorio in altre glomerulonefriti – Inefficace adattamento alla perdita di tessuto renale (ablazioni renali, reflusso vescicoureterale, ipertensione maligna, agenesia, etc… Glomerulo Sclerosi Segmentaria e Focale (GSSF) 1. Primitiva – Forme idiopatiche (10-35%) – Forme idiopatiche ereditarie 2. Secondaria – Associata con altre condizioni (HIV, eroina, anemia falciforme, obesità) – Secondaria allo stato infiammatorio in altre glomerulonefriti – Inefficace adattamento alla perdita di tessuto renale (ablazioni renali, reflusso vescicoureterale, ipertensione maligna, agenesia, etc… 1. GSSF Primitiva (Idiopatica) Patogenesi Dovuta ad alterazioni immunologiche: presenza di fattori che aumentano la permeabilità vascolare di produzione linfocitari Dovuta ad alterazioni genetiche/ereditarie: Tipo 1: mutazioni genetiche a carico della nefrina (proteina costitutiva, cromosoma 19) Tipo 2: mutazioni genetiche a carico della podocina (proteina di regolazione, cromosoma 1) Altre: mutazioni a carico di a-actina-4, cromosoma 19)... Associazione con: HLA-DR4, HLA-A28 Ultrastruttura della membrana di filatrazione glomerulare n engl j med 2006,354;13 2. GSSF Secondaria Patogenesi Riduzione del parenchima renale • Risposta adattativa dei nefroni residui con ipertensione glomerulare e ipertrofia compensatoria • Incapacità di replicazione delle cellule epiteliali con accumulo progressivo di componenti della matrice extracellulare ed esposizione della MBG Attivazione infiammatoria • Danno infiammatorio secondario a nefrite lupica, Berger e vasculiti (TGF-ß stimola la proliferazione mesangiale), etc GSSF Primitiva (Idiopatica) Morfologia Microscopia Ottica glomeruli alla giunzione corticomidollare: a) aumento segmentario della matrice mesangiale, b) collasso delle anse corrispondenti, c) accumulo di materiale ialino acellulare subendoteliale. La lesione inizia tipicamente in regione ilare progredendo dalla arteriola afferente all’ interno della matassa Alterazioni tubulo-interstiziali di grado variabile GSSF Primitiva (Idiopatica) Morfologia Immunofluorescenza Depositi di C3 e IgM nelle zone di sclerosi; Microscopia Elettronica Scomparsa dei pedicelli, obliterazione dei capillari, degenerazione dei podociti e distacco dalla MB, vacuoli di materiale lipidico, accumulo di matrice e sostanza simil-membrana basale GSSF Primitiva (Idiopatica) a) glomerulo in sclerosi totale (freccia) b) glomerulo con sclerosi segmentaria (doppia freccia) GSSF Primitiva (Idiopatica) Sclerosi segmentaria interessante parte della matassa capillare PAS 350x GSSF Primitiva (Idiopatica) c Sclerosi segmentaria delle matasse capillari. Presenza di depositi (freccia) di materiale ialino e trombo ialino (asterisco) nelle zone di sclerosi: Depositi ialini nella parete della arteriola (freccia). Estesa fibrosi interstiziale e atrofia tubulare Tricromica 250 x GSSF Primitiva (Idiopatica) Deposito segmentario di IgM Immunofluorescenza GSSF Primitiva (Idiopatica) Deposito segmentario di C3 Immunofluorescenza Glomerulo Sclerosi Segmentaria e Focale Quadro Clinico ed Evoluzione Esordio con sindrome nefrosica nel 70% dei casi Proteinuria glomerulare non selettiva Ipertensione arteriosa nel 30% dei casi Evoluzione verso la IRC entro 10 anni nel 50% dei casi Fattori prognostici sfavorevoli: – proteinuria nefrosica, – ipertensione arteriosa, – non risposta alla terapia steroidea, – lesioni tubulo-interstiziali alla BR, – insufficienza renale al momento della diagnosi Glomerulo Sclerosi Segmentaria e Focale Recidiva nel trapianto Fuiano et al, Giornale Italiano di Nefrologia , Anno 18 n. 5, 2001, pp. 510-523 Glomerulo Sclerosi Segmentaria e Focale Terapia • Prednisone al dosaggio di 0.5-2 mg/kg/die per almeno 6 mesi eventualmente ridotto a 0.5 mg/kg/die solo dopo il terzo mese • Ciclofosfamide al dosaggio di 2 mg/Kg/die • Ciclosporina al dosaggio di 5 mg/kg negli adulti • e 6 mg/kg nei bambini – efficace in pazienti con sindrome nefrosica marcata, normale funzione renale e senza ipertensione arteriosa – Essa riduce la proteinuria e rallenta la progressione verso l’insufficienza renale – percentuale di recidive piuttosto elevata - Sono in corso studi sull’efficacia di Tacrolimus e MMF GN Membranosa Definizione • Nefropatia glomerulare caratterizzata dalla presenza di depositi di IgG e complemeto (C5bC9) a livello subepiteliale con conseguente ispessimento della parete capillare glomerulare • Più frequente causa di sindrome nefrosica nell’adulto (25-30%), con picco di incidenza fra I 40 e 60 anni • Rara nel bambino (5%) GN Membranosa Eziologia • Idiopatica (80%) • Secondaria 1) cause comuni: les,diabete mellito, epatite B, farmaci (oro, FANS penicilamina),tumori. 2) cause rare: artrite reumatoide, malattia di Hashimoto, morbo di Graves, connettiviti miste, Siogren, epatite C, sarcoidosi,… • Fattori Genetici - Associazione con HLA-DR3, B8, B18 (caucasici) - In Giappone con HLA-DR2 Glomerulonefrite Membranosa: condizioni e Fattori associati Frequenti Non frequenti Malattie immunologiche Lupus eritematoso Artrire reumatoide, tiroidite, dermatite erpetiforme, Sjogren Infezioni Epatite B Epatite C, malaria, sifilide, filariosi, lebbra Farmaci e tossine Oro, penicillamina, FANS Idrocarburi, mercurio, formaldeide, solventi Neoplasie Carcinomi (polmone, Linfomi colon, retto) Altri Sarcoidosi, anemia falciforme Glomerulonefrite Membranosa Ipotesi Patogenetiche a) Localizzazione subepiteliale di antigeni esogeni di piccole dimensioni e carica positiva b) Immunocomplessi formati nel capillare si dissociano, attraversano la MB e si riformano in sede subepiteliale c) Antigeni endogeni rappresentati da costituenti della cellula epiteliale glomerulare GN Membranosa Spikes Glomerulonefrite Membranosa Immunofluorescenza: depositi parietali granulari diffusi di IgG Glomerulonefrite Membranosa A B A. Microscopia Elettronica:depositi finemente granulari in sede subepiteliale. B. Depositi elettrondensi comple-tamente inglobati nella parete capillare, con presenza di zone trans-lucide (freccia) GN Membranosa Storia Naturale Forma idiopatica del bambino: - risoluzione spontanea del quadro a 5 anni nel 50% dei casi - la funzione renale risulta caonservata a 10 anni nel 90 % dei casi Adulto: 1/3 una remissione sontanea, 1/3 proteinuria persistente 1/3 progressivo declino della funzione renale GN Membranosa Prognosi •Sesso maschile •Età avanzata •Ipertensione arteriosa •Insufficienza renale all’esordio •Proteinuria >8 gr per più di 6 mesi •Escrezione urinaria di IgG, B2-microgllobulina e C5b-9 •Basso rischio: proteinuria inferiore a 4 gr, funzione renale normale •Rischio intermedio:Proteinuria tra 4 e 8 gr/die, funzione renale normale •Alto rischio: proteinuria persistente > 8gr,funzione renale ridotta GN Membranosa Primitiva Terapia rischio: dieta ipoproteica, Ace inibitori/ARB, • Basso controllo pressorio, monitoraggio della proteinuria e della funzione renale intermedio: osservazione per sei mesi poi • Rischio se persiste proteinuria terapia steroidea associata a ciclofosfamide • Alto rischio: Steroidi/Ciclofosfamide/Ciclosporina
Scarica