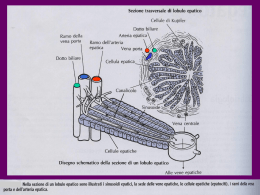
UNIVERSITA' DEGLI STUDI DI PERUGIA CLINICA DI GASTROENTEROLOGIA ED EPATOLOGIA Direttore: Prof. Antonio Morelli GASTROENTEROLOGIA ed EPATOLOGIA: “CIRROSI EPATICA e sue COMPLICANZE” Dott. Danilo Castellani Cirrosi Definizione Noduli di rigenerazione Fibrosi epatica Conseguenze: riduzione della massa cellulare funzionante alterazione del flusso epatico Cirrosi Fattori etiologici Ostruzione vie biliari Alcol Epatite virale Farmaci e tossici Fe Cu Errori metabolici Insufficienza cardiaca : aspetti clinici CLASSIFICAZIONE CLINICA CIRROSI COMPENSATA: definizione: 1. Buona riserva funzionale: albumina > 3 g/dl, PT > 60%, bilirubina tot. < 2 mg/dl 2. Assenza di complicanze. La cirrosi compensata di solito non comporta sintomi soggettivi. CIRROSI SCOMPENSATA: scarsa riserva funzionale e/o presenza di complicanze. Di solito è sintomatica e la comparsa di sintomi è in relazione ad una complicanza. Cirrosi epatica Segni cutanei Eritema palmare Spider naevi CIRROSI EPATICA Caput Medusae Recentemente: Fibroscan → ottima accuratezza diagnostica nella diagnosi differenziale tra F0F0-F1 e F3 F3--F4. Cirrosi epatica HCV relata. Fegato con margini nodulari Gastroenterologia Perugia 1% (circa 600.000) è affetto da cirrosi. In Umbria circa 8.000 persone. La mortalità globale in Italia nei pz cirrotici è di circa il 3% ogni anno (circa 18.000 persone all’anno). In Umbria circa 240/anno. Nelle forme scompensate essa può raggiungere circa il 25%/anno HCV, cofattori e progressione della malattia Cirrosi Morte per cause epatiche Epatite cronica HCC Fattori dell’ospite (sesso, età, razza, fattori genetici, obesità, diabete, steatosi) HBV HIV HIV--1 Alcol HCC Gastroenterologia Perugia CIRROSI EPATICA INDIRIZZI TERAPEUTICI La cirrosi compensata non necessita di alcuna terapia MALATTIA EPATICA ALCOOLICA Definizione: danno acuto o cronico del fegato secondario all’esposizione a dosi incongrue di etanolo I bersagli dell’alcol I giovani e l’alcol Italia Sono circa 900.000 (dati ISTAT) i giovani under 16 che fanno abitualmente uso di alcolici; nel 1998 erano 781.000 Scende a 11-12 anni l’età del primo bicchiere → è la media più bassa d’Europa, dove il primo alcolico arriva intorno ai 14 anni Aumento di pratiche di consumo ad alto rischio quali il “binge drinking” (bere per ubriacarsi 5 drink di seguito) e l’assunzione di alcol insieme ad altre sostanze psicoattive MALATTIA EPATICA ALCOLICA Metabolismo epatico dell’alcol MALATTIA EPATICA ALCOLICA Fasi della patologia epatica alcolica Un fegato normale contine fino al 5% del suo volume come grasso * (100%) 30% 20% 5% * Etilismo cronico > 5050-60 g/die/5g/die/5-10 aa MALATTIA EPATICA ALCOOLICA Incidenza della MEA grave (EA e/o cirrosi) negli alcolisti cronici (> 50-60 g/die/5-10 aa): 7% Fattori accertati • consumo di alcool > 60 g/die (uomo) (livello di rischio: > 30 g/die) • consumo di alcool > 40 g/die (donna) (livello di rischio: > 20 g/die) • durata abuso alcolico > 5-10 anni Fattori possibili • tipi di alcolici (birra o super-alcoli più tossici rispetto al vino) • bere a digiuno e “binge drinking” • suscettibilità genetica (isoenzimi CYP2E1, maggiori produttori di TNFα e minori produttori di IL-10) • fattori raziali (maschi spagnoli > rischio rispetto americani bianchi o americani africani) • sesso femminile (ADH gastrico ridotto, estrogeni aumentano tossicità endotossine batteriche) • condizioni di comorbidità (omozigosi per il gene C282Y – emocromatosi ereditaria, obesità, HCV +) • deficit nutrizionali (malnutrizione proteica/vitaminica: fattore aggravante) Malattia epatica alcolica Effetti dell’abuso cronico (I) Malattia epatica alcolica Effetti dell’abuso cronico (II) Malattia Epatica Alcolica Terapia ASTINENZA Supplementi nutrizionali Antiossidanti (silimarina, S-adenosil-metionina, Vit. A ed E) (?) … Terapia specifica (epatite alcolica: steroidi?; cirrosi scompensata, etc.) Trapianto CIRROSI BILIARE PRIMITIVA Definizione: patologia colestatica caratterizzata da una progressiva distruzione immunomediata dei dotti biliari interlobulari e settali con conseguente infiammazione portale e periportale, fibrosi ed eventualmente cirrosi biliare Chiamata anche CCDNS: 4 stadi COLANGITE SCLEROSANTE PRIMITIVA Definizione: patologia colestatica cronica a eziologia sconosciuta frequentemente associata a malattie infiammatorie croniche intestinali e caratterizzata dalla distruzione dei dotti biliari intra e/o extraepatici Colangite Sclerosante Primitiva (CSP) Caratteristiche cliniche Età media: 43 anni Sesso: maschile nel 70% Colite Ulcerativa: associata nel 70% dei casi Sintomi principali: astenia (75%) prurito (70%) ittero (45%) febbre (30%) colangite (15%) Segni principali: epatomegalia (45%) splenomegalia (35%) iperpigmentazione (25%) xantomi (5%) COLANGITE SCLEROSANTE PRIMITIVA ERCP Morbo di Wilson Definizione: rara malattia autosomica recessiva caratterizzata da un difetto del metabolismo del rame, che si accumula in quantità elevate nel fegato, nel cervello, nei reni e nella cornea. Morbo di Wilson Manifestazioni cliniche Epatiche: proteiformi ed aspecifiche Neurologiche: a carico del sistema extra-piramidale con incoordinazione dei movimenti fini, tremori a riposo ed intenzionali, disartria, distonia, atassia Psichiatriche: turbe del comportamento con quadri aggressivi neurotici o psicotici Altre: crisi emolitiche, ematuria, proteinuria, glicosuria,… EMOCROMATOSI IDIOPATICA Definizione: malattia ereditaria trasmessa come carattere autosomico recessivo caratterizzata da un deposito eccessivo di ferro nei diversi parenchimi CIRROSI EPATICA COMPLICANZE Emorragia da rottura di varici esofagee Ascite Encefalopatia portoporto-sistemica Peritonite Batterica Spontanea (PBS) Sindrome EpatoEpato-Renale * * *Varici esofago-gastriche secondarie all’ipertensione portale nei pz con cirrosi epatica Varici esofagee Varici esofagee sanguinanti Emorragia da varici esofagee o del fondo gastrico Sono responsabili di circa il 15% delle emorragie digestive superiori Nel soggetto cirrotico rappresentano la causa più frequente di sanguinamento superiore Cause di emorragia digestiva superiore nei pz affetti da cirrosi alcoolica Sanguinamento da varici esofagee o del fondo gastrico 50% Gastrite erosiva, gastropatia congestizia 20-25% Ulcera peptica 20-25% Sindrome di Mallory-Weiss 5% CIRROSI EPATICA ASCITE Definizione: raccolta libera di liquido in cavità addominale PATOGENESI DELLA RITENTIONE DEI FLUIDI Ipertensione portale Ritenzione renale di Na+/H2O ASCITE Cirrosi epatica HCV relata Scompenso ascitico: esame obiettivo Cirrosi epatica HCV relata Scompenso ascitico: ecografia Gastroenterologia Perugia Trattamento dell’Ascite Dieta con restrizione sodica (< 50 mEq/die), riduzione dell’apporto di liquidi Terapia con diuretici: Spironolattone/Canrenoato di potassio (fino a 400 mg/die) e Furosemide (fino a 160 mg/die) o Torasemide 40 mg Paracentesi “large volume” • Tipicamente 4 - 5 litri • Reintegrazione delle perdite proteiche con 8 g di albumina o 150 ml di plasma expander per litro di ascite rimossa Encefalopatia epatica Stadio Flap Stato mentale Disorientato, rallentamento dell’ideazione I + II ++ Sonnolento, risponde ai comandi verbali III +/ +/-- Stupore, responsivo al dolore IV - Non responsivo Modifiche EEG Minime Severe Encefalopatia epatica Reperti clinici Sindrome Epato-Renale (I) Insufficienza renale acquisita a carattere progressivo che si osserva in pz con malattie epatiche in assenza di cause conosciute di nefropatie. Eziopatogenesi: • Pressoché assenti le lesioni anatomo-patologiche • Alterazione funzionale: riduzione della perfusione renale associata ad una ridistribuzione del flusso ematico intrarenale cui consegue uno stato di relativa ischemia corticale. L’apertura degli shunts cortico-midollari è attribuita a: 1) Endotossine di origine intestinale 2) Incremento dell’attività del sistema nervoso simpatico 3) Riduzione della formazione di prostaglandine renali ad azione vasodilatatrice (PGE2) Sindrome Epato-Renale (II) Manifestazioni cliniche: Si può manifestare in soggetti con cirrosi epatica, insufficienza epatica fulminante, epatocarcinoma. Cause scatenanti: emorragia digestiva intensa, paracentesi ed infezioni Oliguria ingravescente Astenia, apatia, anoressia Vomito, sete intensa Turbe della coscienza, sonnolenza sino al coma Esami di laboratorio: • Marcata alterazione degli indici di funzionalità epatica: - • Ipoalbuminemia (<3 g/100ml) Riduzione del tempo di protrombina Aumento delle transaminasi, ALP e γGT Alterazione funzionalità renale: - ↑↑ azotemia ↑ creatininemia - Iposodiemia, ipopotassemia Osmolarità urinaria > 400 mOsmol/L Peso specifico > 1015 Sodiuria < 10mEq/24h Normalità del sedimento
Scaricare