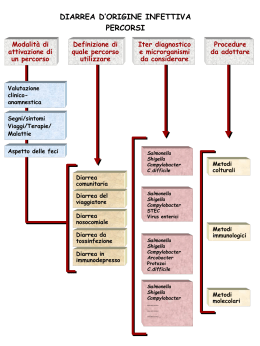
Diarrea acuta e cronica: che cosa fare e cosa non fare? A cura di: Marco Bensa Specializzando in Pediatria, Clinica Pediatrica, Trieste Molte eziologie ? ROTAVIRUS: causa più frequente a tutte le età! CAM PILO 5% ALTRI VIRUS E BATTERI 24% SALM O 5% NORWALK 8% ASTRO 8% ADENO 10% ROTA 40% I PIU’ COMUNI VIRUS E BATTERI RESPONSABILI DI GASTROENTERITE Da Davidson G, et al. J Pediatr Gastroenterol Nutr 2002; 35 (Suppl 2): S144 Una sola terapia ! • Soluzione Glucosalina Orale (SRO) e rialimentazione precoce 16 RCT: 1545 bambini di 11 diversi paesi OS (e SNG) vs EV • Più sicura • Più veloce nel correggere la disidratazione • Insuccesso solo nel 3.6% (CI al 95% 1.4-5.8) grado di evidenza I A A Multicentre Study on Behalf of the European Society of Paediatric Gastroenterology and Nutrition Working Group on Acute Diarrhoea: Early Feeding in Childhood Gastroenteritis Sandhu, B. K J Pediatr Gastroenterol Nutr . Vol 24(5), May 1997, pp 522-527 Dopo 24 ore 230 bambini: 134 early, 96 late feeding E la flebo ? • Disidratazione grave/shock (>8%) – S.Fis. 20 ml/Kg in 20-30 min • Fallimento della reidratazione orale (raro) NB: solo in fase acuta (passare presto alla SRO) • Lattanti < 6 mesi • >4 vomiti/die, >8 scariche/die Ricovero •Armon T. An evidence and consensus based guideline for acute diarrhoea management Arch Dis Child 2001; 85:132-142. No agli antibiotici nella diarrea acuta (I A) • Non migliorano il corso delle diarree batteriche • Prolungano lo stato di portatore nelle diarree da Salmonelle non tifoidee • Aumentano il rischio di Sdr Uremico-emolitica (17x) trattando infezioni E.Coli O157:H7 (Craig. NEJM 2000;342:1930-6) Murphy MS.Guidelines for managing acute gastroenteritis based on a systematic review of published research. Arch Dis Child 1998;79:279-284 Quando pensare all’antibiotico? • Stato settico! – Salmonella in b. piccoli, in immunocompromessi, con quadro di malattia sistemica (febbre elevata di tipo settico, feci muco-ematiche) Mai indicato l’uso di farmaci! • Effetto solo “cosmetico” sulle feci • Effetto distraente dalle regole importanti: – Reidratazione orale – Dieta appropriata •Effetto misurabile.. •Rilevanza clinica? La diarrea acuta in poche semplici regole: i 9 passi Szajewska H. Management of acute gastroenteritis in Europe and the impact of the new recommendations: a multicentre study. J Pediatr Gastroenterol Nutr 2000;30:522-7. 1. Usa la SRO per la reidratazione 2. Soluzione ipotonica (Na 60 mEq/L, glucosio 74-111mM) 3. Veloce reidratazione orale in 3-4 ore 4. Rapida rialimentazione con cibi normali 5. L’uso di formule speciali non è giustificato 6. L’uso di formule diluite non è giustificato 7. Non interrompere mai l’allattamento al seno 8. Supplemenatazione con la SRO fino a quando non vi è recupero del peso 9. Non sono necessari farmaci Diarrea cronica: cause più frequenti nei Paesi sviluppati 1. Sindrome post-enteritica (PES) 2. Diarrea cronica aspecifica 3. IPLV 4. Celiachia Diarrea post-enteritica • Complica il 3-5% delle diarree acute infettive • Fattori coinvolti: – Persistenza infezione (E.Coli citoadesivi, Rotavirus) – Colonizzazione batterica alta – Deconiugazione dei sali biliari – Sensibilizzazione a proteine alimentari (IPLV) – Intolleranza al lattosio PES: che cosa fare? • Escludere la celiachia ! • Breath test con glucosio oppure exjuvantibus col “Bowel cocktail”: – Antibiotico non assorbibile – Colestiramina – Dieta elementare/fatta in casa Diarrea cronica aspecifica o diarrea del divezzo (Toddler Diarrhoea) – Causa più frequente nel bambino sano (1-5 aa) – Diarrea ricorrente, alternata alla stipsi – Natura funzionale (NO malassorbimento, NO flogosi) – Muco acellulato – Feci con scorie vegetali indigerite Diarrea cronica aspecifica o diarrea del divezzo (Toddler Diarrhoea) • storia tipica • il bambino cresce …“diarrea del bambino sano”… Diarrea cronica aspecifica: cosa insegnare alla mamma? • La regola delle 4 “F” – Evitare • Fruit juice (Succhi di frutta) • Fluid – Liberalizzare • Fat (grassi) • Fibre Diarrea cronica aspecifica: cosa insegnare alla mamma? • La sfida: convincere la famiglia (e convincersi..) della natura funzionale del problema ... e liberalizzare la dieta ! IPLV • 0,5-1% dei bambini (< 2 aa, stt < 6 m) • Clinica variabile • Quando ci penso? – – – – Familiarità Eczema/atopia Storia di infezione acuta Chirurgia addominale IPLV: se ci penso, che fare? • (Prick per latte) • Emocromo (Eosinofili tot, Hb, MCV) • Grassi e zuccheri fecali • Eosinofili nel muco fecale • Ex-juvantibus con dieta elementare Celiachia • Frequenza 1/70-100 • Escluderla sempre ! Operatività: • EMA, tTG (IgA, IgG), IgA, AGA (<2aa) • HLA (DQ2-DQ8) • Se +, No dieta senza glutine prima di aver fatto la biopsia intestinale Diarrea Cronica: schema classificativo e griglia diagnostica Con malassorbimento Arresto crescita o perdita di peso Con colite Sangue e/o muco nelle feci Funzionale Cresce bene, sta bene Muco acellulato, residui vegetali Madre con diario delle feci Riferimenti della griglia diagnostica: • ETA’ • PESO • FECI (muco e sangue ) Griglia diagnostica della diarrea cronica Idramnios •Cloridrorrea •Sodiorrea Neonato No Idramnios •Atrofia congenita microvilli •Intolleranza gal/gluc •FC •Infezione / Immunodeficienza Griglia diagnostica della diarrea cronica COLITE NO NON Cresce I anno Cresce PES IPLV Celiachia Enteropatia autoimmune Fibrosi cistica Atrofia microvilli cong Immunodeficienza cong. Acrod.enteropatica “altro” Diarrea bambino sano COLITE SI Infezione IPLV Enterocolite autoimmune MICI Colite allergica Colite infettiva Griglia diagnostica della diarrea cronica COLITE NO PES NON Cresce II anno e oltre Celiachia Enteropatia autoimmune “altro” (tumori,cause anat..) COLITE SI Infezione Enterocolite autoimmune MICI-Crohn Diete per impropria diagnosi di allergia Cresce Diarrea bambino sano Colite infettiva MICI-RCU • Bambino (raro) che non risponde alla dieta elementare (→NPT) • Fallimento della griglia.. ..mi arrendo, ma almeno ho già pensato alle diagnosi possibili..
Scaricare