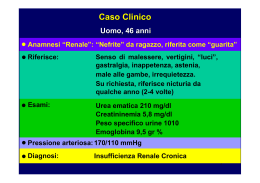
INSUFFICIENZA RENALE CRONICA Insufficienza Renale Cronica (IRC) • Riduzione della capacità dei reni di espletare le specifiche funzioni (escretoria ed endocrina) • Sindrome clinico metabolica conseguente alla cronica e irreversibile riduzione delle strutture renali funzionanti Patologie che più frequentemente portano a Insufficienza Renale Cronica (IRC) Ipertensione Insufficienza cardiaca Glomerulonefrite Cronica Diabete I e II (causa più comune) Patologie che più frequentemente portano a Insufficienza Renale Cronica (IRC) Lupue eritematoso sistemico Amiloidosi Malattia policistica Aterosclerosi Patologie che più frequentemente portano a Insufficienza Renale Cronica (IRC) Nefrotossicità da farmaci (Gentamicina, Azitromicina) Mezzo di contrasto e.v. Uso prolungato di FANS Patologie che più frequentemente portano a Insufficienza Renale Cronica (IRC) Nefrolitiasi Tumore alla prostata La storia naturale dell’I.R.C . Progressività nella storia naturale dell’I.R.C. Vecchie classificazioni Stadio iniziale : VFG > 50% ; paziente asintomatico Stadio intermedio : VFG 20-35% ; comparsa delle prime manifestazioni dell’I.R.C.; paziente relativamente asintomatico Stadio terminale: VFG <15-20% ;comparsa della sindrome uremica; compromissione della funzione di ogni organo Nuova classificazione secondo le linee guida della S.I.N. I 5 STADI DELL’INSUFFICIENZA RENALE CRONICA STADIO DESCRIZIONE GRF (ml/min/1,73m2) ≥ 90 1 DANNO RENALE CON GFR NORMALE o 2 DANNO RENALE CON LIEVE 3 MODERATA 4 SEVERA GRF 29-15 5 INSUFFICIENZA RENALE < 15 o DIALISI GRF GRF 89-60 59-30 Relazione fra Creatininemia e Velocità di filtrazione glomerulare (VFG) (VFG VFG Normale 100-160 ml / min corrispondono solo a modeste variazioni della creatininemia • Al di sotto di 30 ml/min la creatininemia cresce in maniera esponenziale Creatininemia (mg/ dl) del VFG • Modificazioni fra 150 e 30 ml / min Normalità Velocità di filtrazione glomerulare (VFG) MECCANISMI DI PROGRESSIONE DELL’INSUFFICIENZA RENALE La riduzione di una certa entità del numero dei nefroni può condurre alla perdita progressiva della funzione dei rimanenti nefroni.Recenti osservazioni sperimentali hanno suggerito che ciò possa essere il risultato di modificazioni dell’emodinamica renale, che portano a un aumento della pressione glomerulare dei nefroni residui.Quando la massa renale è ridotta, si verificano meccanismi di adattamento che tendono a rendere massimo il filtrato glomerulare dei nefroni residui ( “iperfiltrazione”) nel tentativo di compensare la perdita della massa renale. A lungo andare, tuttavia, l’ipertensione finisce per danneggiare il glomerulo, forse attraverso un danno meccanico diretto (glomerulosclerosi). Insufficienza Renale Cronica (IRC) Fisiopatologia Perdita di nefroni Flusso plasmatico Sclerosi Pressione idrostatica Funzione glomerulare “compensatoria” nei nefroni residui Aumento della matrice mesangiale microtrombi microaneurismi Alterazioni permeabilità vasale FATTORI IN GRADO DI INFLUENZARE LA PROGRESSIONE DELL’INSUFFICIENZA RENALE • • Riduzione del numero di nefroni “per se” • • • • • • • Lesioni tubulo interstiziali Alterazione dell’emodinamica (iperfiltrazione dei nefroni superstiti) Ipertensione sistemica Iperlipidemia Iperfosforemia Apporto proteico elevato Infezioni Altre (disidratazione, ecc.) glomerulare Sostanze non eliminate nella IRC Tossine Uremiche • • • • • • Urea Derivati guanidinici: -metilguanidina -dimetilguanidina -acido guanidinsuccinico -creatinina Composti aromatici -acido fenolico e idrossifenolico -amine aromatiche -indoli Amine alifatiche • Polipeptidi e proteine -β2 microglobulina -lisozima -β glicoproteine -ribonucleasi -proteina legante il retinolo -aminoacidi coniugati • Prodotti del metabolismo degli acidi nucleici -acido urico -nucleotidi piridinici -derivati della piridina -AMPciclico • • Paratormone Poliamine Derivati dei carboidrati -mioinositolo -sorbitolo -aldosi ………… Esami di laboratorio Livelli di urea e creatinina ( cronicamente elevati ) Clearance creatinina ( molto bassa ) Elettroliti ( Potassio elevato, Sodio basso,…) Insufficienza Renale Cronica (IRC) Decorso Clinico e Metabolico A. Alterazioni metaboliche B. Eliminazione dei cataboliti azotati C. Segni e sintomi uremici ALTERAZIONI METABOLICHE Alterazioni metaboliche 4 ALTERAZIONI DEL METABOLISMO MINERALE ED OSTEODISTROFIA UREMICA Normale introito dietetico di fosfati Riduzione della massa renale Ritenzione dei fosfati Ridotta sintesi di 1,25 (OH)2D3 Iperfosforemia Ridotto assorbimento intestinale di calcio Uso dei chelanti intestinali del fosforo Ipocalcemia Accumulo di alluminio Iperparatiroidismo secondario Osteomalacia Osteoclasia -Osteosclerosi Quadri ossei in corso di insufficienza renale cronica Osteoporosi Osteosclerosi Osteomalacia Malattia adinamica dell’osso (Ca normale, PTH ridotto) Insufficienza Renale Cronica (IRC) A. Alterazioni metaboliche • H20 Concentrazione Diluizione Iperdiuresi osmotica Nicturia • Na+ Bilancio negativo (VFG 30%) Bilancio positivo (VFG < 15%) • K+ Normale (VFG >15%) Aumentato (VFG < 15%) • Equilibrio pH • Ca / P Ca HCO3- acido-base P Alterazioni metaboliche ALTERAZIONI METABOLICHE 5. ALTERAZIONI EMATOLOGICHE Anemia normocromica e normocitica Ridotta produzione di eritropoietina Nelle fasi avanzate difetto qualitativo delle piastrine , maggiore responsabile delle complicanze emorragiche Alterazioni metaboliche ALTERAZIONI METABOLICHE 6. ALTERAZIONI DEL METABOLISMO DEI CARBOIDRATI E DEI LIPIDI ¾Ridotta tolleranza glucidica da : -deficit intracellulare di potassio -interferenza di tossine uremiche con l’azione dell’insulina -ridotto legame dell’insulina ai recettori periferici ¾Ipertrigliceridemia ¾Aumento VLDL ¾Riduzione LDL ¾Colesterolemia normale o solo modestamente elevata Alterazioni metaboliche 7. ALTERAZIONI DEL SISTEMA ENDOCRINO Principali alterazioni endocrine nell’uremia Meccanismi patogenetici Ridotta clearance metabolica renale ed extrarenale Ormoni coinvolti Insulina,glucagone,prolattina gastrina, ormone somatotropo, paratormone Aumentata secrezione Paratormone,aldosterone, LH,FSH,ACTH,prolattina Ridotta sintesi renale ed extrarenale Eritropoietina, 1,25(OH)2 D3, steroidi gonadici, T3 Alterazioni metaboliche 7. ALTERAZIONI DEL SISTEMA ENDOCRINO Principali manifestazioni della disfunzione sessuale e riproduttiva nell’uremia UOMO ENTRAMBI I SESSI DONNA Impotenza parziale o totale Maturazione sessuale rallentata Frigidità Atrofia testicolare Riduzione della libido Amenorrea Oligospemia e azospermia Compromissione della funzione Cicli anovulatori Ginecomastia riproduttiva Metrorragia Priapismo Concepimento raro Aborto spontaneo in caso di concepimento Insufficienza Renale Cronica (IRC) B. Eliminazione dei cataboliti azotati Urine Sangue • Urea • Creatinina • Acido urico Urea = dalle proteine esogene Creatinina = dalle proteine endogene Acido urico = dal catabolismo delle purine ffffffffffffffffffffffffffffffffffff ff Segni e sintomi uremici TECNICHE DIAGNOSTICHE Esame dell’urina Esami ematochimici Indagini strumentali ESAME DELL’URINA Colore delle urine chiaro Peso specifico urinario isostenurico o ancor meglio Osmolarità urinaria pH Eventuale proteinuria, ematuria,cristalluria Insufficienza Renale Cronica (IRC) Prospettive terapeutiche • Terapia conservativa • Dieta Terapia sostitutiva artificiale Dialisi • Terapia sostitutiva naturale Trapianto TERAPIA CONSERVATIVA DELL’INSUFFICIENZA RENALE CRONICA Trattamento dietetico Correzione dei fattori di rischio Correzione dell’anemia TERAPIA CONSERVATIVA DELL’INSUFFICIENZA RENALE CRONICA Trattamento dietetico Correzione dei fattori di rischio Correzione dell’anemia Insufficienza Renale Cronica (IRC) Terapia dietetica • Restrizione proteica - 0,6 – 0,8 gr / kg / die - proteine ad elevato valore biologico (ricche di aminoacidi essenziali) • Incremento dell’apporto calorico - 35 – 45 Cal / kg / die (peso ideale, età, sesso, attività lavorativa) • Ottimizzazione dell’apporto di acqua e sali - Bilancio idrico - Na+ - K+ - Acidosi - Ca/P LA DIETA IPOPROTEICA 9 SOSTENITORI Allevia i sintomi uremici Migliora le alterazioni degli elettrolitici Mantiene l’equilibrio acido-base Rallenta la progressione dell’I. R. Ritarda l’inizio della dialisi 9 SCETTICI Progressiva riduzione della compliance Alto costo dei supplementi dietetici Rischio di malnutrizione proteica RUOLO DELLA DIETA IPOPROTEICA NEL NEFROPATICO • Correggere la sintomatologia dell’ I.R.C mantenendo il bilancio proteico •Prevenire e/o rallentare il corso naturale della malattia renale, evitando l’iperfiltrazione e quindi la glomerulosclerosi OBIETTIVI DELLA DIETA IPOPROTEICA • Controllo dei livelli di urea,fosforo,PTH. • Controllo dell’equilibrio acido-base • Mantenimento di uno stato nutrizionale soddisfacente • Rallentamento della progressione renale verso l’uremia terminale Insufficienza Renale Cronica (IRC) Terapia dell’anemia rHuEPO Ferro gluconato TERAPIA DELL’INSUFFICIENZA RENALE CRONICA . CONTROLLO DIETETICO ESRD Terapia dialitica extracorporea: Terapia dialitica intracorporea: EMODIALISI (HD) DIALISI PERITONEALE (DP) MA QUALE DIALISI? EMODIALISI - Accesso vascolare - Trattamento intermittente - Circolazione extracorporea - Esecuzione della metodica affidata a terzi Emodialisi: Il Rene Artificiale Apparecchiatura utilizzata per la emodialisi extracorporea. È costituita da 4 strutture principali: 1) Il filtro dializzatore 2) Il circuito ematico extracorporeo 3) Il circuito del liquido di dialisi 4) Il monitor di controllo DIALISI PERITONEALE ACCESSO AL PERITONEO Dialisi peritoneale manuale (CAPD) TRATTAMENTO CONTINUO ASSENZA DI CIRCOLAZIONE EXTRACORPOREA DIRETTA GESTIONE DELLA TECNICA Dialisi peritoneale Automatizzata (APD) In che modo le due diverse metodiche (emodialisi e dialisi peritoneale ) garantiscono la sopravvivenza dell’individuo? Garantiscono la DEPURAZIONE L’EMODIALISI attraverso le membrane sintetiche dei filtri La DIALISI PERITONEALE attraverso la membrana naturale del peritoneo Garantiscono la REGOLAZIONE DELL’EQUILIBRIO ACIDO-BASE L’EMODIALISI attraverso la La DIALISI PERITONEALE attraverso preparazione di bagni di dialisi l’immissione in peritoneo di contenenti bicarbonato soluzioni contenenti lattato o bicarbonato Garantiscono il MANTENIMENTO DELL’OMEOSTASI IDROELETTROLITICA L’EMODIALISI attraverso meccanismi diffusivi ,convettivi e sistemi di ultrafiltrazione che si realizzano nel filtro tra il sangue da una parte e il liquido di dialisi dall’altra LA DIALISI PERITONEALE attraverso meccanismi diffusivi e sistemi di ultrafiltrazione che si realizzano nella cavità peritoneale tra la soluzione dializzante da una parte e il sangue dei capillari peritoneali dall’altra. Cavità peritoneale Liquido di dialisi
Scaricare