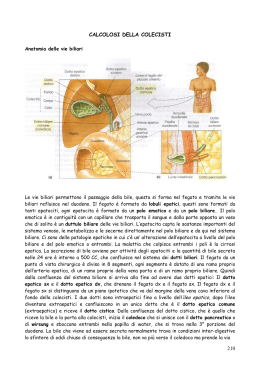
Mucocele della colecisti Il mucocele è la distensione di una cavità dovuta all’inappropriato accumulo di muco. Nel caso della colecisti è un accumulo della componente mucosa della bile all’interno della cistifellea. Cenni anatomici. La colecisti (o cistifellea) costituisce le vie biliari extraepatiche insieme ai dotti epatici e cistico, al dotto biliare comune (o coledoco). La bile defluisce dal dotto epatico nel dotto cistico fino alla cistifellea dove viene accumulata e concentrata. La colecisti è situata tra il lobo quadrato del fegato medialmente ed il lobo destro lateralmente, ha una forma piriforme ed è composta da fondo (estremità arrotondata), corpo (o porzione mediana) e collo (estremità che si assottiglia andando a sboccare nel dotto cistico). Il dotto cistico, attraverso cui la bile entra ed esce dalla colecisti, si estende dal collo della colecisti fino alla sua giunzione con il primo dei 3-5 dotti epatici, punto in cui inizia il dotto biliare comune. Questo decorre nel piccolo omento per circa 5 cm e penetra nel versante mesenterico del duodeno discendente in un’apertura comune col dotto pancreatico minore, nota come papilla duodenale maggiore. Immagini da T. Fossum, “Chirurgia dei piccoli animali” Eziologia. A tutt’oggi non esiste consenso in medicina veterinaria sull’esatta eziologia del mucocele, di diversa origine rispetto alla medicina umana (ostruzione del dotto cistico). La patologia ha probabilmente una eziologia multifattoriale, dove ad alterazioni della parete della cistifellea si associano fattori ambientali (alimentazione), fattori genetici (esiste una predisposizione di razza per pastori delle shetland, cocker e schnauzer) e la compresenza di patologie (iperadrenocorticismo, pancreatiche diabete o mellito epatiche o e endocrinopatie ipotiroidismo). La componente infiammatoria presenta una ridotta incidenza nei casi di mucocele della cistifellea. Alterazioni parete Iperplasia delle ghiandole Fattori ambientali Alimentazione Fattori genetici Cocker, pastore delle Shetland, Schnauzer Fattori predisponenti Pancreatite, Epatite, Iperadrenocorticismo, Diabete Mellito, Ipotiroidismo Segnalamento. Questa patologia colpisce prevalentemente cani di età adulta-anziana (circa 10 anni), di taglia medio-piccola , in particolare Cocker Spaniel e Pastore delle Shetland, ma anche meticci e cani di altre razze come Bichon Frisé, Schnauzer nani, Beagle. Non sembra esserci invece alcuna predisposizione legata al sesso. Sintomi. La sintomatologia è piuttosto vaga ed aspecifica. Il proprietario segnala vomito, abbattimento, disoressia o anoressia, perdita di peso, letargia in alcuni casi diarrea e poliuria/polidipsia. Alla visita clinica si riscontrano ittero delle mucose esplorabili, algia alla palpazione addominale, disidratazione, a volte tachicardia, tachipnea ed ipertemia (ma altre volte ipotermia) Diagnosi. La diagnosi è raggiungibile solo mediante l’esecuzione di ulteriori esami, che includono ecografia addominale ed esami del sangue (esame emocromocitometrico e profilo biochimico completo). L’esame emocromocitometrico può evidenziare solo leucocitosi (aumento dei globuli bianchi) e di solito neutrofilia (aumento del numero di neutrofili) . Più significativo è il profilo biochimico che evidenzia aumento di ALP (fosfatasi alcalina), ALT (alanino transferasi), GGT (gamma glutaniltransferasi), AST(aspartato transferasi), urea e bilirubina totale. L’esame ecografico evidenzia contenuto statico ipo-iperecogeno che occupa il lume della cistifellea (non gravitazione- dipendente), organizzato a ruota di carro (striature iperecogene che dal centro si diramano verso la periferia) o simile alla sezione di un kiwi (puntinature diffuse). Nel caso di rottura della cistifellea, si può osservare reazione omentale e segni più o meno gravi di peritonite focale o generalizzata. Risoluzione. La risoluzione della patologia è chirurgica. Si possono eseguire due tipi di interventi: • • colecistectomia (asportazione della colecisti) colecistoduodenostomia (creazione di un collegamento diretto tra colecisti e duodeno discendente) Duodeno discendente colecisti Ma come scegliere tra questi due tipi di procedure? Non è possibile raccomandare un intervento piuttosto che l’altro. Si potrebbe argomentare che una colecistectomia è preferibile per evitare le complicazioni associate alla necrosi parietale. Ma d’altro canto, la colecistoduodenostomia è anche accettabile perché con questa tecnica si crea una comunicazione più larga dell’orifizio originale ed un orifizio più grande può prevenire un futuro accumulo di muco. Quindi entrambi i trattamenti appaiono validi e la scelta del tipo di intervento dipende dalla preferenza del chirurgo, anche se nel caso in cui si abbia rottura della cistifellea in seguito a necrosi della parete si esegue sempre colecistectomia. Infine è possibile eseguire la colecistectomia in laparoscopia in tutti quei casi in cui non siano evidenziabili segni di rottura della colecisti e segni di ostruzione delle vie biliari extraepatiche né mediante visita clinica né ad esami di laboratorio (ittero e iperbilirubinemia) né all’ecografia addominale (discontinuità della parete e/o materiale biliare in addome). Esame istologico. L’esame istologico rappresenta un passaggio obbligato postchirurgia per confermare diagnostico di mucocele. il sospetto Di solito si osservano reperti di iperplasia della mucosa della cistifellea, segni di alterazione benigna delle cellule, nonché eventuali lesioni parietali (necrosi della parete). L’aspetto macroscopico del mucocele è caratteristico: abbondante secreto denso che occupa tutto il lume dell’organo. Prognosi. La prognosi dipende dalla gravità del quadro clinico e da concomitanti patologie/alterazioni che possono ridurre la sopravvivenza durante l’intervento chirurgico e il periodo postoperatorio. La rottura della cistifellea è associata a peggiore prognosi per l’effetto irritante della bile in addome (peritonite biliare) ed è accompagnata ad alterazioni del profilo ematochimico più marcate (soprattutto di globuli bianchi, ALP, AST e bilirubina totale); allo stesso modo, soggetti con concomitante pancreatite presentano un più difficile recupero postoperatorio. Il tasso di sopravvivenza perioperatoria in letteratura è del 81%. La sopravvivenza nel lungo periodo è ottimale, senza successive manifestazioni correlate alla patologia primaria. Dr. Cacciolo Molica Daniele e Dr.essa Spalla Ilaria
Scaricare