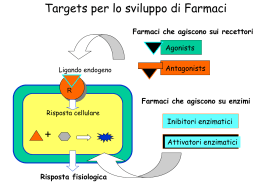
Struttura Complessa di Anestesia Rianimazione Medicina del Dolore Ospedale S. Maria della Misericordia Azienda Ospedaliera di Perugia (Direttore: Prof. F. Paoletti) La lombalgia e la sindrome lombosacrale: Neuromodulazione Farmacologica Francesco Paoletti Neuromodulazione farmacologica spinale La possibilità di infondere farmaci nello spazio subaracnoideo, dopo che gli analgesici somministrati per via orale o parenterale non hanno sortito alcun effetto positivo, risale al 1979, quando Wang e collaboratori attestarono la morfina intratecale alleviava il dolore nei pazienti con cancro. Da quel momento in poi si moltiplicarono studi in tal senso e si iniziò ad utilizzare questa tecnica anche per il dolore non oncologico. BONICA JJ. In Trattamento del dolore. III edizione. Roma: Antonio Delfino Editore; 2002. pp.1953-1966; pp15081530 . Neuromodulazione antalgica Somministrazione di un principio attivo fisico o chimico, in grado di modificare in senso positivo e reversibile i meccanismi neurofisiopatologici, chimici ed elettromagnetici alla base della neurotrasmissione centripeta di uno o piu’ stimoli potenzialmente algogeni, verso le strutture di integrazione talamo corticali Procedure neuromodulative Neurostimolazione elettrica - nervosa periferica - cordonale - talamica - corticale Neuromodulazione farmacologica - intratecale - peridurale la neuromodulazione spinale deve essere effettuata in pazienti responder in cui l’analgesia sia insufficiente o gravata da imponenti effetti farmacologici collaterali NEUROMODULAZIONE SPINALE FARMACOLOGICA La caratteristica principale e’ la REVERSIBILITA’ DELL’EFFETTO FATTORI CHE INFLUENZANO LA DISPONIBILITA’ DI UN FARMACO SULLE CELLULE BERSAGLIO • • • • • • PREPARAZIONE DEL FARMACO VIA DI SOMMINISTRAZIONE FORMA DI SOMMINISTRAZIONE VELOCITA’ DI ASSORBIMENTO DAL SITO DI SOMMINISTRAZIONE DIMENSIONI E FORMA MOLECOLARI SOLUBILITA’ L’ANDAMENTO DELL’AZIONE DI UN FARMACO SEGUE L’ANDAMENTO DELLA CONCENTRAZIONE DEL FARMACO SUL SUBSTRATO, CIOE’ SUL TESSUTO, CELLULE E RECETTORI DA ESSO INTERESSATI NEUROMODULAZIONE SPINALE FARMACOLOGICA MODULAZIONE DELLA TRASMISSIONE DELL’ IMPULSO DOLOROSO A LIVELLO SPINALE MEDIANTE SOMMINISTRA ZIONE DI FARMACI. - VIA PERIDURALE - VIA SUBARACNOIDEA Via spinale (peridurale e subaracnoidea) - Richiede dosaggi di farmaci molto inferiori rispetto a quella orale - Via invasiva, con rischi legati alla tecnica e alla gestione del sistema - Richiede maggiore intensità assistenziale - Può limitare l’autosufficienza e il comfort del paziente SISTEMI SPINALI SIA I SISTEMI PERIDURALI CHE QUELLI SUBARACNOIDEI POSSONO ESSERE : - TUNNELLIZZATI CON FILTRO ESTERNO - TUNNELLIZZATI CON PORT - TUNNELLIZZATI CON DEVICE IMPIANTABILE SISTEMI SPINALI INFUSORI COMPLICANZE - CHIRURGICHE (relative alla procedura di impianto ) - TECNICHE (relative al catetere o alla pompa ) COMPLICANZE CHIRURGICHE - SANGUINAMENTO TUNNEL E TASCA DELL’ IMPIANTO - INFEZIONE TUNNEL E TASCA DELL’IMPIANTO - DEFICIT NEUROLOGICI DA ERRATA TECNICA - LIQUORREA COMPLICANZE TECNICHE CATETERE Rottura - inginocchiamento – dislocazione ostruzione punta – disconnessione - strappamento - torsione INFUSORE Difetto batteria – funzionamento irregolare dispositivo meccanico - riempimento eccessivo serbatoio - errate manovre riempimento torsione pompa sul catetere SOMMINISTRAZIONE PERIDURALE - Azione segmentaria (an locali) Minor pericolo di infezioni Maggiori dosaggi (effetti sistemici) Maggiori volumi (pompe capienti) Dolore all’iniezione (epidurite) Otturazione (tappo di fibrina) Ematoma e ascesso epidurale SOMMINISTRAZIONE INTRATECALE - Dosaggio minore Volume minore ( durata pompa) Utilizzabile per un periodo più lungo Azioni sovraspinali Perdita liquor, fistola, cefalea Pericolo di meningite Recettori, neurotrasmettitori, sostanze ad azione sinaptica : BERSAGLI FARMACI baclofen oppioidi m GABAB d a2 presinaptico ketanserina 5HT midazolam GABAA Glutammato Sostanza P AMPA morfina d NMDA GABAA clonidina d ketamina a2 clonidina Elemento postsinaptico oppioidi m d GABAB baclofen OPPIACEI I recettori per gli oppiacei nel sistema nervoso centrale furono scoperti nel 1973, successivamente ne furono identificati altri anche nel corno posteriore del midollo spinale WANG JK, et al. Anesthesiology 1979 LINEE GUIDA: FARMACI INTRATECALI 1. 2. 3. 4. 5. Morfina (MO) o idromorfone (HY) MO o HY + bupivacaina o clonidina MO o HY + bupivacaina + clonidina Fentanyl, sufentanyl, midazolam, baclofen Ziconotide Per altri farmaci studi preclinici e esperienza clinica sono limitati e insufficienti Hassenbush et al, Consensus Conference 2004 Equianalgesic Conversion of Opioids morphine hydromorphone Oral Parenteral 300 mg 60 mg fentanyl oxycodone 200 mg methadone 60-300 mg Epidural Intrathecal 100 mg 10 mg 1 mg 20 mg 2 mg 0.25 mg 1 mg 0.01 mg 0.001 mg COADIUVANTI I.T. DI IMPIEGO CORRENTE NSAIDS NEOSTIGMINA CLONIDINA (a2-agonista centrale) ADENOSINA (a1- agonista) (Parasimpaticomimetico) STUDI: 1. Animale 2. Uomo KETAMINA (Anestetico) MIDAZOLAM CALCITONINA DROPERIDOLO clonidina La clonidina è insieme agli oppiacei, gli anestetici locali e ziconotide approvato per uso subaracnoideo. E’ un farmaco lipofilico con rapido onset e breve durata d’azione, che inibisce gli impulsi nocicettivi agendo sui recettori a2-adrenergici nelle corna dorsali del midollo spinale ed inoltre ha siti d’azione antinocicettivi anche sul SNC Clonidina meccanismo d’azione - stimolando i recettori alfa2- presinaptici del nucleus tractus solitarius determina un aumento reciproco del tono vagale - è anche un parziale agonista dei recettori alfa2adrenergici presinaptici dei nervi periferici nella parete muscolare dei vasi - incrementa i blocchi epidurali dei nervi periferici interrompendo la conduzione delle fibre C - Somministrata per via epidurale o subaracnoidea ha efficacia sulle vie discendenti noradrenergiche producendo analgesia o sinergizzando i farmaci oppioidi Clonidina BLOCCO LIBERAZIONE CATECOLAMINE RIDUZIONE IPERECCITABILITA’ DEL NOCICETTORE FIBRA SIMPATICA EFFERENTE TERMINAZIONE NERVOSA CON AUMENTATA ADRENOSENSIBILITA’ ANESTETICI LOCALI - Sopprimono attività spontanea dei neuroni - Deprimono l’attività evocata delle fibre C afferenti nel midollo spinale - Diminuiscono l’attività a livello dei gangli delle radici dorsali senza blocco di conduzione nervosa - Lidocaina, bupivacaina, ropivacaina, l-bupivacaina sono i più utilizzati - Controindicazione in caso di blocco atrioventricolare di secondo o terzo grado Anestetici locali BLOCCO DEI CANALI DEL SODIO RIDOTTA ECCITABILITA’ NEURONALE NOCICETTORE CON ESPRESSIONE DI CANALI DEL SODIO AUMENTATA EFFETTI FARMACOLOGICI COLLATERALI SONO EFFETTI COLLATERALI A BREVE E A LUNGO TERMINE CAUSATI DALL’IMPIEGO DEI FARMACI OPPIODI E DAGLI ADIUVANTI EVENTUALMENTE ASSOCIATI Oppioidi Clonidina - prurito , nausea e vomito , stipsi . Ritenzione urinaria confusione , tremori ecc. - ipotensione arteriosa – sedazione – secchezza fauci A. Locali - debolezza muscolare – ipotensione arteriosa gli effetti collaterali a lungo termine sono dovuti in prevalenza alterazioni indotte dagli oppioidi sul sistema neuroendocrino. KETAMINA • antagonista degli NMDA recettori • sinergia con quelli degli oppioidi • azione deprimente sui canali del sodio come gli anestetici locali • inibizione del reuptake della noradrenalina e della serotonina • azione sui sistemi inibitori discendenti Antagonisti dei recettori NMDA KETAMINA, DESTROMETORFANO, MEMANTINA BLOCCO CANALI NMDA RIDOTTA IPERECCITABILITA’ DA EAA midazolam Il midazolam è una benzodiazepina che agisce sui recettori GABA. Si è visto sperimentalmente che un unico bolo di due mg di Midazolam nello spazio subaracnoideo produce un’analgesia per un lungo lasso di tempo. Negli studi effettuati nell’uomo è spesso associato ad oppiacei o ad anestetici locali con buoni risultati per quanto riguarda l’efficacia analgesica CALCITONINA E ANALGESIA I.T. IPOTESI SUL MECCANISMO D’AZIONE * I recettori oppioidi e il sistema serotoninergico NON sono coinvolti NEUROTOSSICITA’ NON sono state riscontrate lesioni istologiche di alcun tipo * Coinvolgimento del sistema catecolaminergico * Alterazione del flusso di calcio attraverso i neuroni * Interferenza con il sistema PG * Aumento della reattività di sostanze - endorfino-simili * Legame con recettori ad alta specificità per il CGRP CALCITONINA E ANALGESIA I.T. DOLORE CRONICO DA STUDI NELL’UOMO DOLORE ACUTO CGRP (calcitonin gene-peptide related) 100 UI in infusione epidurale in pazienti neoplastici con metastasi ossee, quando: * terapia con oppioidi inefficace * necessità di ridurre gli oppioidi per aumento degli effetti collaterali NON vi sono ancora dati significativi * E’ ampiamente distribuito nel SNC e nel midollo spinale * Interagisce con numerose sostanze (ex. sostanza P) * E’ coinvolto in un ampio numero di processi neuro-metabolici ( neuromodulatore) Possibile ruolo nel controllo del dolore DROPERIDOLO CHIMICA Neurolettico della famiglia dei butirrofenoni Antagonista della 5-idrossitriptamina Antagonista recettore dopaminico Agonista a 1 + debole agonista a PROPRIETA’ PRINCIPALI 2 Psicosi Sedazione perioperatoria USO CLINICO Neuroleptoanestesia Antiemetico (nausea e vomito postoperatori) DROPERIDOLO E ANALGESIA I.T. DA STUDI SU ANIMALI DOLORE CRONICO DOLORE ACUTO DA STUDI NELL’UOMO IPOTESI SUL MECCANISMO D’AZIONE * Proprietà a-agonista * Coinvolgimento sistema dopaminergico cerebrale NEUROTOSSICITA’ NON si riscontrano lesioni istologiche 2.5 mg per via subarac. e 1.25-5 mg per via epid. potenziano gli effetti degli oppioidi e riducono la tolleranza indotta dagli stessi Dati contrastanti anche se 2.5 mg per via epid. sembrano potenziare l’analgesia ALTRI EFFETTI UTILI * Nel postoperatorio 2.5 mg per via epid.riducono nausea-vomitoprurito causati da oppioidi * Riduzione vomito da CMT MIDAZOLAM CHIMICA Benzodiazepina idrosolubile a bassi valori di pH, che diventa lipofila a pH fisiologico passa barriera emato-encefalica Potenzia l’attività del GABA legandosi a siti specifici adiacenti al recettore GABAA PROPRIETA’ PRINCIPALI Amnesico - sedativo - ipnotico USO CLINICO Premedicazione-induzionemantenimento anestesia generale MIDAZOLAM E ANALGESIA I.T. IPOTESI SUL MECCANISMO D’AZIONE 1. Interferenza con neurotrasmissione delle informazioni dolorifiche afferenti 2. Azione anestetica locale sui nervi afferenti al midollo spinale DA STUDI SU ANIMALI * Riscontro lesioni istologiche della barriera emato-encefalica e del midollo spinale NEUROTOSSICITA’ DA STUDI NELL’UOMO * NON dati definitivi per possibili lesioni catetere-indotte Aggiunge effetti analgesici centrali, sedativi e amnesici all’analgesia spinale sia nel dolore cronico che postoperatorio DOSI EPIDURALI: * 0.05 mg/Kg a bolo; * 10-20 mg in infusione continua per 12 ore Baclofen - Agonista dei recettori GABA - Deprime il rilascio dei neurotrasmettitori eccitatori glutammato e aspartato - Riduce l’attività degli alfa motoneuroni - Migliora allodinia nel dolore centrale Baclofen L’uso del Baclofen è gravato da numerosi effetti collaterali tra cui sonnolenza, vertigini e disturbi gastrointestinali, tutti evitabili iniziando la terapia con basse dosi di farmaco e aumentandole lentamente. Altri effetti collaterali sono uno stato confusionale acuto, casi di mania e depressione sia in pz. con precedenti storie psichiatriche, sia in quelli con anamnesi psichiatrica negativa. Baclofen BLOCCO RECETTORI GABA-B PRESINAPTICI RIDUZIONE DELLA TRASMISSIONE SINAPTICA Ziconotide - È un’omega-conopeptide (conotossina) derivato dal veleno di una chiocciola marina carnivora (Conus Magus). - Funzionalmente è un analgesico non-oppiaceo - E’ un bloccante dei N-calcio canali non specifico (corno posteriore midollo) - Inibisce la liberazione di neurotrasmettitori dalle afferenze nocicettive (Glutammato, Sost. P) - Attivita’ potenzialmente sinergica con oppiodi e anticonvulsivanti Analgesia da Ziconotide - Antiallodinico nelle prove con formalina - Antiallodinico nella legatura del nervo - Non riduzione riflesso retrazione per stimolo nocicettivo acuto (diversamente dagli oppiacei) - Non tolleranza all’analgesia - Effetto additivo con morfina - Efficacia antalgica proporzionale al dosaggio (0.1/1mcg-ora) -Malmberg 1995, Wang 2000 Ziconotide -indicazione -Dolore muscolo scheletrico (back pain) -Dolore da cancro -Dolore neuropatico Ziconotide : eventi avversi - Vertigine Nausea Nistagmo Disturbi deambulazione Costipazione Ritenzione urinaria Sonnolenza Ipotensione ortostatica Vomito Confusione Si riducono praticando una titolazione lenta Come agiscono i corticosteroidi? - Duplice azione su cicloossigenasi e lipoossigenasi per inibizione di PLA2 - Azione sulle fibre C - Effetti sulla conduzione al livello della placca neuromuscolare e neuronale Acta Anaesthesiol Scand 1990 Pflugers Archive–Eur J Physiol 1979 Come agiscono i corticosteroidi? Come agiscono i corticosteroidi? DOLORE VASOSPASMO EDEMA ISCHEMIA ASIPP In July 2009, the American Society of Interventional Pain Physicians (ASIPP) published a review of current evidence with regard to interventional techniques and the management of chronic spinal pain.8 On the basis of the grading recommendations by Guyatt and colleagues,9 the recommendations by ASIPP are: ‘1A or 1B/strong evidence for caudal epidural steroid injections for lumbar spinal pain with disc herniation and radiculitis or discogenic pain without disc herniation or radiculitis. 1B or 1C/strong evidence for caudal epidural injection in the management of patients with post-lumbar laminectomy syndrome and spinal stenosis. 1C/strong evidence for lumbar transforaminal epidural injections in managing chronic low back and lower extremity pain. 1C/strong for cervical interlaminar epidural. 1C for blind lumbar interlaminar epidural for disc herniation and radiculitis. 2C/very weak evidence for spinal stenosis and discogenic pain without disc herniation and radiculitis’. Grazie per l’attenzione!!!
Scaricare