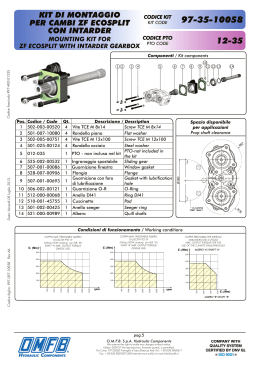
Tabella Spread Riabilitazione NPS_TCE - Moderati e Gravi NUM AUTORE RIVISTA ANNO TIPO di ARTICOLO TIPO di STUDIO LIVELLO DI EVIDENZA POPOLAZIONE N S=sperimentale P=prospettico (1-4 come SPREAD) criteri: R=review R=retrospettivo PATOLOGIA: TCE = Trauma cranio-encefalico CRONICITA': acuti, cronici, misti 1 2 3 4 Benge et al Braverman Brain Jnjury Brain Jnjury Journal of Head Trauma Constantinidou et al Rehabilitation Journal of Head Trauma Constantinidou et al Rehabilitation 2010 1999 2008 2005 S S S S R R P P 2+ 94 TCE moderati-gravi. Due gruppi: 1) Entro 1 anno da TCE (Gruppo A); 2) da 1 a 5 anni dopo TCE (Gruppo B). Gruppi comparabili per età, al momento del trauma, variabili demografiche, GCS, occupazione, trattamento psichiatrico e abuso di sostanze pre-trauma. Differenza significativa rispetto alla scolarità. 2+ 67 militari con TCE moderato o grave; 96% maschi di cui 24% afro-americani. Età media 24,7; 32% sposati; 61% diplomati; 72% arruolati da poco. 1+ 35 pazienti con TCE chiuso moderato o grave, reclutati presso un centro di riabilitazione residenziale. Gruppo sperimentale (Categorization Program): 21 pazienti. Età media: 32,1 (DS=11,67). Scolarità: M=13,70 (DS=1,68). Tempo trascorso dal trauma: M=9,74 mesi (DS=11,73). Gruppo di controllo (Trattamento standard): 14 pazienti. Gruppi confrontabili per età, scolarità, gravità e tempo trascorso dal trauma. 2+ Gruppo sperimentale: 10 TCE moderati-gravi; età: M=32,19, DS=11,4, range: 19-50; scolarità in anni:M=13,69, DS=3, range:10-21. 50% con TCE da incidente stradale; 50% per cadute. Gruppo di controllo: 13 soggetti sani. 5 6 Goverover et al Brain Jnjury Grealy et al Archives of Physical Medicine and Rehabilitation 2007 1999 S S P P 1+ 20 partecipanti con danno cerebrale moderato-grave, conseguente a evento traumatico o vascolare (aneurisma). Gruppo sperimentale: 10 partecipanti; 3 aneurisma. Gruppo di controllo: 10 partecipanti; 80% maschi; 5 aneurisma. Gruppi confrontabili per età, scolarità e caratteristiche demografiche. 2+ 13 TCE moderati-gravi. Controllo: 12 TCE simili al gruppo sperimentale per età (+- 2 anni), gravità del TCE (GCS+-1) e intervallo (+-2 settimane). 7 Hart et al Journal of Head Trauma Rehabilitation 2002 S P 3 10 TCE moderati-gravi; 8 M e 2 F, età: M=31,5; range 19-45 anni; anni di scolarità: M=12,6; range 11-16. I pazienti avevano già partecipato ad altri trattamenti (durata M=11,8 mesi; range 2-43 mesi). 8 High et al Archives of Physical Medicine and Rehabilitation 2006 S R 2+ 208 TCE moderati-gravi. Divisi in 3 gruppi: <6 mesi, 612 mesi, >12 mesi dal TCE. 9 10 11 12 13 14 Hillary et al Lengenfelder et al McPherson et al Niemann et al Ponsford et al Salazar et al Journal of Clinical and Experimental Neuropsychology Rehabilitation Psychology Clinical Rehabilitation Journal of Consulting and Clinical Psychology Neuropsychological Rehabilitation 2003 2007 2009 1990 2006 Journal of the American Medical Association 2000 S S S S S S P P P P R P 1+ 20 TCE moderati e gravi. 80% maschi; età: tra 18 e 55 anni; anni istruzione: M=14,1; 90% LoC > 24 h; 93% positivi esame CT; 5 pazienti per ogni condizione sperimentale. 2+ 18 TCE moderati-gravi (13 M e 5 F) e 18 controlli sani (10 M e 8 F). Gruppi confrontabili per età e scolarità. Gruppo sperimentale: età (M=42,44, DS= 10,2); anni di istruzione (M=13,78, DS= 1,8). Controlli: età (M=39,67, DS= 11,11), anni di istruzione (14,94, DS= 2,04). 1+ 34 TCE moderati-gravi con i rispettivi terapeuti, reclutati presso 3 centri di riabilitazione neurologica (residenziali e non). I pazienti sono stati divisi in 3 gruppi: 1) Goal Management Training: n=12, 83% maschi, età: M=29, range:19-48; 2); Identity Oriented Goal Training: n=10, 90% maschi, età: M=28, range:21-68; 3) Trattamento standard: n=12, età: M=40, range:19-56. Gruppi confrontabili per variabili demografiche. 1+ 26 TCE moderati-gravi. Gruppo sperimentale (n=13): programma di training attentivo; Gruppo di controllo (n=13) traning di memoria. Gruppi confrontabili per età, scolarità, GOAT, RLSE e DRS. 2+ 77 TCE moderati-gravi trattati con "Community-based Therapy" (CT): 73% M; età M=35,43 anni (DS=16,65), scolarità, M=11,56 anni (DS=2,42), APT M=28,28 giorni (DS=25,50), GCS= 8,22 (DS=4,37), misura iniziale ADL (M=5,4). Altri 77 TCE moderati-gravi trattati con "Centerbased therapy" (OP): età, M=33,78 anni (DS=15,41) scolarità M=11,15 anni (DS=2,54), APT M=26,07, GCS, M= 7,76 (DS=4,13), punteggio ADL iniziale M=5,6. 1+ 120 militari con TCE moderato-grave; 67 con riabilitazione cognitiva in ospedale (età M=25, DS=6,63, maschi 93%, 69% bianchi, GCS M=9,4, DS= 3,7, APT 41% > 7 giorni, 51% ematoma MRI; 53 con riabilitazione a casa via telefono. Caratteristiche demografiche comparabili. 15 Schoenberg Professional Psychology: Research and Practice 2008 S R 2+ 39 pazienti con TCE moderato o grave (84% maschi), divisi in due gruppi in base al trattamento ricevuto: 1) terapia telematica (TELE), 19 pazienti. Età: M=27 anni, DS=9,08. Scolarità: M=12 anni, DS=2,94. Mesi trascorsi dal TCE: M=58,7; DS= 55,98. 2) trattamento face-toface (FTF), 20 pazienti. Mesi trascorsi dal TCE: 29,4; DS=22,53. Gruppi comparabili per le variabili demografiche e il livello di funzionamento cognitivo, ma significativamente differenti per il tempo trascorso dal TCE. 16 Shiel et al Clinical Rehabilitation 2001 S P 1+ 56 TCE moderati-gravi. 24 gruppo intervento; 27 gruppo di controllo (range:16-67 anni; età, M=36,7 anni, DS=15,2); durata del coma 1-54 giorni (M=12, DS=13), APT, range: 5-299 giorni (M=56, DS=58). Non ci sono differenze demografiche sostanziali tra gruppo sperimentale e di controllo. Soggetti che hanno effettivamente partecipato allo studio N=51 (raccolta dati completa e no abbandono studio). 17 Warden et al Journal of Head Trauma Rehabilitation 2000 S P 1+ 53 TCE moderati-gravi (51M e 2F); due gruppi (trattamento in ospedale vs trattamento a casa). 1+ 68 pazienti con TCE moderato o grave; età tra 12 e 65 anni; 80% maschi. Due gruppi comparabili per variabili demografiche, gravità TCE, tempo trascorso dal trauma, durata coma, giorni di monitoraggio pressione intracranica. Gruppo sperimentale (programma riabilitativo intensivo): 32 pazienti, età media 31 (DS=13). Gruppo di controllo (programma riabilitativo standard): 36 pazienti. 18 Zhu et al Brain Jnjury 2007 S P RECLUTAMENTO RANDOMIZZAZIONE CECITA' VALUTATORE CECITA' TERAPISTA CECITA' PAZIENTE INTERVALLO criteri di esclusione CASUALIZZAZIONE SI, NO, NS SI, NO, NS SI, NO, NS esordio-inizio trattamento criteri di inclusione SI, NO, NS MESI, RANGE, MEDIA/MEDIANA NS Incl: TCE chiuso; almeno 45 giorni di trattamento riabilitativo (PABIR), iniziato entro 5 anni dal trauma. Escl: meno di 45 giorni di trattamento riabilitativo. SI NS NS Gruppo A: M=165 giorni, DS=90. Gruppo B: M=868 giorni, DS=415 Incl: APT > di 24 ore o lesioni intracraniche; un livello cognitivo a RLA di almeno 7. Pazienti che hanno completato un precedente programma di riabilitazione. Escl: danni fisici che impediscono un inserimento al lavoro. NO NS NS NS NS Incl: età 18-55 anni; diagnosi di TCE chiuso moderato o grave; RLA livello >=6; no afasia; APT risolta; appartenenza ad un programma riabilitativo residenziale; tempo trascorso dal trauma non superiore ai 4 anni. Escl: TCE aperto; stroke; precedenti disturbi neurologici e dell'apprendimento; depressione o disturbi psichiatrici pregressi; Current Back Depression>=25; abuso di alcol e droge; deficit di comprensione (Boston Naming Test); inglese come seconda lingua; cecità ai colori (Test di Ishihara). SI SI (valutazione neuropsicologica) NO (valutazione outcome). NS Entro 4 anni dal trauma. Gruppo sperimentale: M=9,74 mesi (DS=11,73, range: 1-48 mesi) Gruppo di controllo: M= 10,55 mesi (DS= 11,32, range:1-31 mesi). NO NO Incl: 18-55 anni, TCE chiuso moderato o grave, RLA livello = 0 > a 6, no afasia, APT risolta, partecipato ad un programma riabilitativo residenziale. Escl: TCE aperto, stroke, precedenti disturbi neurologici, disabilità di apprendimento, disturbi psichiatrici, punteggio al Beck Depression Inventory = > 25, abuso di alcol e droghe, deficit di comprensione (evidenti al Boston Naming Test), inglese come seconda lingua e cecità ai colori (evidenti al Ishiara test). Entro 4 anni dal trauma; M=12,6 mesi; mediana: 30; range: 1-48. NO NS NS NS Incl: 18-55 anni, danno cerebrale acquisito, non istituzionalizzazione, riabilitazione cognitiva ambulatoriale, condizioni mediche stabili, orientamento in spazio e tempo, autonomia nelle ADL (FIM), ridotta consapevolezza, capacità di svolgere un compito della durata di 20 minuti consecutivi e di comprendere istruzioni semplici. Escl: afasia e/o gravi deficit visivi, diagnosi primaria di disturbo psichiatrico o da abuso di sostanze. SI NS NS SI NS SI: durante la prima fase di svolgimento dei test cognitivi. NS Incl: capaci di usare il sistema di realtà virtuale. Escl: incapacità di svolgere DS e WAIS-R, problemi linguistici che non permettano di comprendere le istruzioni, problemi di abuso di sostanze. Gruppo di controllo: i dati sono stati raccolti dallo stesso ospedale in 2 anni. NO Incl: problemi di memoria, assenza di gravi deficit di linguaggio. Devono poter essere coinvolti in un programma terapeutico da 2 a 5 giorni la settimana. NO Incl: aver preso parte ad un programma di riabilitazione PABIR tra il 1993 e il 1999; essere medicalmente stabili, saper avere cura di sé, avere le capacità cognitive per benificiare della terapia, avere famigliari che assistano durante la terapia, almeno 16 anni d'età. Escl: afasia globale o APT. NO NS SI NS Gruppo sperimentale: Media=12,9 mesi; DS=9,4. Gruppo di controllo: Media=8,6; DS=6,8. SI NS NO 9 pazienti: M=1 anno dopo TCE (range 13 mesi-18 anni) e 1 paziente 3 mesi dopo TCE. NS Tre gruppi: 1) 116 pazienti: 6 mesi dopo TCE; 2) 23 pazienti: da 6 a 12 mesi dopo TCE; 3) 29 pazienti: più di 12 mesi dopo TCE. Incl: documentazione CT o MRI positiva, LOC: 24 ore o superiore. Escl: problemi di abuso di sostanze, precedenti disordini neurologici o neurodegenerativi, schizofrenia o disturbi bipolari. SI: 4 gruppi costituiti da 5 partecipanti assegnati casualmente ad una delle 4 differenti liste di parole. NS NS SI Almeno 1 anno dopo TCE (M=4,1). Incl: GCS, perdita di coscieza, CT o MRI positiva. Escl: abuso di sostanze, disturbi psichiatrici maggiori, disturbi neurologici, sindromi afasiche. NO NS NS Almeno 6 mesi dopo TCE. NS 12 pazienti (Goal Management Training): M=5 anni, range:1-31; 10 pazienti (Identity Oriented Goal Training): M=5 anni, range: 2-29. 12 pazienti (Trattamento standard): M=7 anni, range: 1-30. Incl: TCE moderato-grave con APT > 41 ore e disabilità moderata (Extended Glasgow Outcome Scale= 23); riabilitazione presso uno dei 3 centri di reclutamento; accordo dei terapeuti di ciascun paziente con i ricercatori, per il supporto al trattamento. Escl: coma persistente (GCS=24), deficit cognitivi e della comunicazione di gravità tale da precludere la partecipazione allo studio; condizioni di salute instabili. Criteri di incl terapeuti: pazienti concordi con la partecipazione dei propri terapeuti allo studio; disponibilità del terapeuta ad incontrare il paziente per almeno 6-8 settimane durante il periodo di trattamento. SI NS NS NS Incl: tra 16 e 60 anni, durata LOC come minimo 1 ora, tempo dal trauma tra 12 e 72 mesi, non evidente stato di confusione o disorientamento, GOAT almeno 75, funzioni cognitive sufficienti per svolgere le prove, non afasici, con uso di almeno una mano, capacità di leggere sullo schermo del computer. Escl: soggetti con patologie psichiatriche e storia di abuso di sostanze prima del trauma. SI NS NS NS Almeno 12 mesi dopo TCE; range 1272 mesi. Gruppo sperimentale: 41 mesi; gruppo di controllo: 37,1 mesi. Gruppo sperimentale: aver completato una "Community-based Therapy" (CT) 2 anni prima i test; Gruppo di controllo: aver completato una "Centrebased Therapy" 2 anni prima i test. NO SI NS NS 2 anni da TCE. Incl: solo membri dell'esercito, GCS<13, APT di 24 ore o superiore, CT MRI positivi, assenza di precedenti TCE, entro 3 mesi dal TCE, LCF >=7, reclutati tra il 1992 e il 1997, RLA=7, un caregiver a casa, capacità di deambulare. Escl: TCE lievi. SI NO NO NS Entro 3 mesi dal TCE; M=38 giorni, DS=23,6. Inclusione: TCE moderato o grave. Esclusione: ulteriore TCE o gravi patologie mediche; altra terapia aggiuntiva durante lo studio; gravi deficit di comprensione o di svolgimento degli esercizi riabilitativi di base. NO NS SI. Nel caso di pazienti con punteggio alla GCS < o uguale ad 8: non assegnati casualmente ai due gruppi: Reclutamento avvenuto in due ospedali. Incl: Gravi: GCS: 3-8; Moderati: 25% assegnati al trattamento intensivo GCS: 9-12; età: 16-70 anni, no problemi neurologici o psichiatrici, o di e 75% assegnati al trattamento di apprendimento, disabilità o precedenti traumi. routine. SI NS NS 1 anno da TCE. NS NS NS Incl: GCS>12, APT>24 ore, evidenze con CT o MRI positive, RLA=7, almeno 3 mesi dal TCE, attivi nel servizio militare, familiari che possano seguire nella cura, nessuna evidente disabilità che possa impedire il ritorno al servizio attivo, nessun precedente problema neurologico o patologia psichiatrica. SI SI: neuroradiologo. NS NS Circa 1 anno dopo le 8 settimane di trattamento. Incl: TCE moderato o grave; età: 12-65 anni. Escl: gravi condizioni mediche o danni associati al trauma che impediscano la partecipazione al programma riabilitativo; precedenti disabilità; non disponibilità a partecipare alle valutazioni di follow-up per un anno; riabilitazione non necessaria; stato vegetativo persistente. SI SI NS Entro 6 mesi dal trauma. NS STRUMENTI VALUTAZIONE STRUMENTI VALUTAZIONE ADL PRE PRE STRUMENTI VALUTAZIONE STRUMENTI VALUTAZIONE ADL POST DURATA POST totale (mesi) frequenza (sedute/sett) intensità (ore/giorno) SRS Batteria di test standard (non meglio specificata); valutazioni neuropsicologiche, psichiatriche e neurologiche. NO NO NO IDEM NO M=145 giorni, DS=61. Ritorno al lavoro. 8 settimane: da lunedi a venerdi; 8 ore e 30 al giorno; la mattina attività di gruppo, al pomeriggio attività individuale. Valutazione neuropsicologica: Wechsler Abbreviated Scale of Intelligence; Scales of Cognitive Ability for Traumatic Brain Injury (percezione e discriminazione, organizzazione, ragionamento); Figura complessa di Rey; TMT A e B; WMS-3 (Digit Span); CVLT-2; WCST; BCT; SDMT; COWA; Test abilità cognitive. Valutazione variabili oggetto del trattamento: CP Test 1 e CP Test 2 (test di categorizzazione). MPAI-3; CIQ IDEM IDEM 13 settimane, M=57 ore di trattamento: circa 2/3 ore a settimana (trattamento CP); M=4,5 ore a settimana (trattamento cognitivo). MPAI-3, 2 test di categorizzazione, 3 PT. IDEM IDEM 10-12 settimane: 3-5 ore settimanali. CIQ Test standardizzati per la valutazione della consapevolezza di sè, globale e relativa a specifici compiti: 1) Assessment of awareness of disability; 2) Self-Regulation Skills Interview; 3) Awareness Questionnaire. DS, WAIS-R, figura complessa di REY, AMIPB, TMT A e B. NO NO AMPS; CIQ Idem, con l'aggiunta di una scala Likert a 5 punti e due domande aperte, allo scopo di valutare la soddisfazione per il trattamento ricevuto. IDEM 6 sessioni distribuite in 2/3 settimane: 2/3 giorni alla settimana, 1 al giorno della durata di 45 minuti. NO IDEM NO 4 settimane. CORE (valutazione funzionale semi-standardizzata); stima (positiva o negativa) delle possibilità occupazionali del paziente dopo trattamento. Dopo una settimana: prove di rievocazione libera a guidata. A fine trattamento: una prova di recupero libero (dire tutto ciò che risce a ricordare sugli obiettivi, senza specificare quali fossero stati registrati e quali solo dicussi con il case manager) e una prova di recupero guidato (al paziente vengono lette alcune parole chiave e gli viene chiesto se riesce a ricordare informazioni più complete e dettagliate riguardo all' obiettivo riassunto in tale parola). Le risposte del paziente in entrambe le prove vengono registrate e poi confrontate con la descrizione iniziale dei sei obiettivi fatta dal case manager. I punteggi vengono calcolati assegnando da 0 a 3 punti al richiamo sia degli obiettivi registrati che non (3 indica un ottimo recupero, preciso e dettagliato). I punteggi riguardano 4 situazioni; il richiamo libero a confronto con quello guidato, e la differenza nel recupero degli obiettivi registrati e non registrati, in entrambe le condizioni di richiamo. NO 1 settimana circa. Tre volte al giorno. Valutati: appena inseriti nel programma, alla dimissione e al follow-up. Dei 208 sog, solo 167 avevano tutte queste misure; di questi, 141 avevano i dati sulla gravità del trauma. DRS, SRS, CIQ. IDEM M=4,3 mesi (range: da 1 al 17,87 mesi) IDEM Test di attenzione e velocità cognitiva: PASAT, COWA, Digit Span; Memoria ed apprendimento: HVLT, figura complessa di Rey; Problem solving: TMT A e B, WAIS. NO Rievocazione libera subito dopo la presentazione delle liste, rievocazione guidata e ricoscimento dopo 30 minuti. 1) Test di richiamo immediato, no limiti tempo, riportare tutte le parole che ricordano tra quelle che sono state presentate; 2) Test neuropsicologici non-verbali somministrati dopo 30 minuti di pausa; 3) Test di richiamo libero; 4) Test di riconoscimento (presentate 80 parole, viene chiesto quali sono state presentate nella lista d' apprendimento e quali no). NO NS Batteria neuropsicologica standard. Liste di frasi: 16 frasi da completare (spazi bianchi da completare) e 16 frasi complete da leggere (ma con delle parole sottolineate). I partecipanti sapevano che successivamente sarebbero state poste domande sulle parole inserite da loro e su quelle sottolineate. NO Dopo 30 minuti o dopo 1 settimana: prove di rievocazione e riconoscimento. NO NS NO Terapeuti: Focus group (temi trattati: utilità dell'intervento, applicazione clinica; adeguatezza del protocollo di trattamento); intervista individuale strutturata (discussione sui feedback ricevuti durante il focus group). Pazienti: Goal Attainment Scale; intervista individuale semi-strutturata (argomento: feedback sul trattamento ricevuto). NO 6 settimane: 1 volta a settimana. Durata della seduta: max 2 ore. Periodo di trattamento: max 8 settimane. NO Totale: 36 ore; 9 settimane: 2 ore al giorno ogni settimana per entrambi i gruppi. IDEM Almeno un'ora a settimana di qualunque tipo di intervento, inclusa la fisioterapia. Escludendo la fisioterapia, ricevevano in media un'ora di trattamento ogni due settimane. NO 8 settimane di trattamento per il gruppo in ospedale; chiamate telefoniche a casa, una alla settimana, per i controlli. Goal Attainment Scale d2, PASAT, test di attenzione divisa, trail B, RAVLT, figura di Rey, BSRT, test di Corsi. NO NO SOQ (scala a 6 punti suddivisa in indipendenza personale, lavori di casa leggeri, pesanti, attività quotidiane all' interno della comunità), CHART (questionario mulidimensionale per la valutazione dell' handicap; punteggio globale: da 0 (=massimo handicap) a 100), numero di sedute. NO Test neuropsicologici (attenzione, memoria, funzioni esecutive): BSRT, TCVMT, PASAT, WCST, WMS-R, ACT, HRN; valutazione del comportamento: Depressione Maggiore, Ansietà Generale, Comportamento Aggressivo. NO IDEM IDEM + Return to work, Fitness to duty, Katz Adjustment Scale. IDEM Gruppo con terapia telematica: M=95,84 ore; DS=66,46. Gruppo con terapia FTF: M=27,05 ore; DS=24,22 ore. NO FIM e FAM (Indagano aree della cura personale, controllo, mobilità e uso trasporti). NO IDEM Trattamento giornaliero. Struttura trattamento intensivo M=96 giorni, Ds=80. Struttura trattamento di routine M=158, DS=101 NO Attività (lavori domestici, attività fisica, cura della macchina, ecc.) svolte dal paziente a casa da solo o con i famigliari e le ore di lavoro svolte. NO IDEM 8 settimane con chiamate settimanali dal terapeuta. IDEM 1 anno. Gruppo con trattamento intensivo: 5 giorni alla settimana, 4 ore al giorno (2 sessioni di 1 ora, al mattino; 2 sessioni di 1 ora al pomeriggio). Gruppo con trattamento standard: 5 giorni alla settimana, 2 ore al giorno (2 sessioni di 1 ora al mattino). Valutazione del funzionamento cognitivo globale (WAIS) e della memoria (WMS-R). Neurobehavioural Cognitive Status Examination (linguaggio, memoria, calcolo, ragionamento). Autonomia, indipendenza alla guida, ritorno a scuola o al lavoro. FIM; GOS IDEM+ ore di terapia, costo del trattamento. IDEM QUALIFICA VALUTATORE QUALIFICA TERAPISTA TRATTAMENTO OBIETTIVI TRATTAMENTO ATTIVITA' dei CONTROLLI Individuale (I) / gruppo (gruppo) NA= nessuna attività Contenuto CA= controlli assenti NS Vari specialisti. NS Individuale. Programma di riabilitazione residenziale post-acuto (PABIR), comprensivo di: cure mediche, fisioterapia, terapia occupazionale, logopedia, servizi residenziali, ricreazione terapeutica, formazione professionale, supporto neuropsicologico. Terapia individualizzata in base alle necessità del paziente, al fine di massimizzare l'obiettivo del recupero funzionale. Valutare gli effetti di un trattamento riabilitativo residenziale (PABIR) sulla necessità di supervisione in pazienti con TCE. CA Vari specialisti: neuropsicologo, psichiatra, neurologo, ecc. Team di specialisti (fisiatra, neurologo, neuropsicologo, ecc.) ed esperti di riabilitazione. Individuale: logoterapia, terapia occupazionale e neuropsicologica. Gruppo: Esercizi Fisici, training per le abilità di pianificazione e organizzazione, training per altre abilità cognitive (attenzione, memoria, problem solving e ragionamento), training per le abilità Valutare un programma multidisciplinare di riabilitazione per militari, lavorative, partecipazione a gruppi di reinserimento sociale e gite. per favorire il rientro in servizio attivo. CA Neuropsicologo; Logopedista. Logopedista Individuale: terapia cognitiva tradizionale; Categorization Training (abilità di categorizzazione). Tre compiti esplorativi (per valutare la capacità di applicare quanto appreso durante il trattamento): a 2, 5 e 8 settimane dall'inizio del trattamento. Valutare gli effetti del Categorization Program sulle abilità di categorizzazione ed eventuale generalizzazione ad altre misure neuropsicologiche. Terapia cognitiva individuale: M=80 ore distribuite in 18 settimane (M=4,5 ore a settimana). Stessi compiti esplorativi del gruppo sperimentale. NS Individuale: terapia dei deficit del linguaggio, terapia occupazionale e neuropsicologica. Valutare l'efficacia del Categorization Program (CP) per migliorare le abilità linguistiche dei pazienti con TCE. Uguale a quella dei pazienti. NS NS NS Studenti in Neuropsicologia. Neuropsicologo NS Individuale. A tutti i partecipanti viene chiesto di eseguire 6 attività strumentali di vita quotidiana. Gruppo di controllo: feedback correttivi durante lo svolgimento dell'attività. Gruppo sperimentale: training per la consapevolezza. Ciascuna sessione si articola in tre fasi. Nella prima, l'esaminatore presenta il compito da svolgere e chiede al partecipante di: definire gli obiettivi del compito, prevedere la propria prestazione, individuare gli ostacoli e/o gli errori in cui ritiene di poter incorrere nello svolgimento del compito, scegliere una strategia per ridurre le difficoltà previste, valutare il livello di assistenza necessario per completare il compito con successo. Valutare gli effetti di un trattamento che utilizza attività strumentali di Seconda fase: svolgimento del compito. Terza fase: auto-valutazione della prestazione al vita quotidiana (IADL), sul livello di consapevolezza e la qualità delle compito, discussione con l'esaminatore, diario dell'esperienza vissuta. prestazioni in pazienti con danno cerebrale acquisito. I partecipanti del gruppo di controllo svolgono le stesse attività strumentali di vita quotidiana del gruppo sperimentale. Non ricevono un intervento specifico sulla consapevolezza ma solo feedback correttivi durante la prestazione. NS Valutare l'efficacia di una terapia che utilizza la realtà virtuale nonIndividuale. Tre differenti setting di realtà virtuale: isola caraibica, paese di campagna, montagna immersiva su attenzione, elaborazione dell'informazione, innevata con impianti di risalita. apprendimento e memoria. NS Case manager. Sviluppare capacità di memoria prospettica. Valutare l'efficacia di un organizer portatile per ricordare gli obiettivi della terapia e pianificare i nuovi appuntamenti. Il richiamo degli obiettivi di trattamento è il comportamento target. Questi obiettivi, sei in tutto (tre registrati e tre non registrati in una agenda vocale), possono riguardare propositi generici della terapia, oppure l' assegnazione di compiti specifici da Individuale. Programma di riabilitazione post-acuto. Training iniziale per imparare ad usare ricordare e svolgere durante la settimana (ad esempio, ricordarsi di l'agenda elettronica, dotata di dispositivo automatico di allarme per ricordare ai pazienti compilare una scheda di automonitoraggio ogni sera). I sei obiettivi determinati obiettivi di trattamento. Successivamente ha inizio il training vero e proprio durante il sono stati decisi e descritti assieme al Case Manager prima dell'inizio quale, tre volte al giorno, il dispositivo di allarme indica al paziente gli obiettivi da ricordare. Gli della sessione di trattamento. Ogni obiettivo è riassunto da una obiettivi di trattamento erano assegnati in modo casuale ad ogni paziente. parola chiave, che serve per la prova valutativa di recupero guidato. CA NS Individuale. 1) insegnare strategie compensatorie per reindirizzare le residue competenze cognitive; 2) migliorare l'ambiente per aumentare la funzionalità; 3) consigli ed istruzioni per pazienti e famigliari per aumentare la consapevolezza; 4) passaggio da situazioni simulate in clinica a vita quotidiana esterna. Valutare quanto i diversi intervalli temporali dal TCE possono influenzare l'efficacia del trattamento. Valutare i possibili benefici di una partecipazione al "Postacute Rehabilitation Program". Valutare se i pazienti che iniziano subito un programma di recupero siano quelli che maggiormente migliorano con questo programma. CA NS Individuale. 115 parole per 4 categorie: 1) once-presented, 2) massed, 3) spaced, 4) nonpresented. Ogni parola rimaneva visibile per 3 sec. Una sessione di pratica. Al paziente veniva chiesto di esprimere la famigliarità della parola su una scala da 1 a 10, non veniva chiesto Valutare come migliorano le capacità di apprendimento e loro di memorizzare la parola. memorizzazione utilizando "spacing-repetition procedure". CA NS NS Individuale. A tutti i soggetti veniva sottoposto un "Generation Effect Protocol". Vengono presentate, in modo alternato, e in pagine separate, 32 frasi, 16 delle quali mancano dell'ultima parola, che deve essere inserita dal partecipante, e 16 la cui parola finale è già presente, e quindi devono solo essere lette. Test di rievocazione e di riconoscimento in tre tempi: immediatamente, dopo 30 min e a distanza di una settimana. Valutare l'efficacia del "Generation Effect" nel migliorare apprendimento e memoria. Si ipotizza che item generati dal paziente e non dallo sperimentatore vengano ricordati più facilmente. Uguale a quella dei pazienti. NS Specialisti di diversa formazione: fisioterapisti, terapisti occupazionali, logopedisti, psicologi clinici, assistenti sociali Individuale. Goal Management Training; Identity Oriented Goal Training; Trattamento ed esperti di riabilitazione. tradizionale (non specificato). Valutare accettabilità ed applicabilità clinica di due trattamenti (Goal Management Training e Identity Oriented Goal Training). Trattamento tradizionale (non specificato). NS NS Psicologo Neuropsicologo NS Individuale. Training attentivo (esercizi con computer) per attenzione visiva, uditiva e attenzione divisa tra compiti. Per ogni componente attentiva 6 sessioni di 2 ore e compiti di attenzione focale o alternata. Ogni singolo compito aveva durata dai 5 ai 10 minuti, per un totale di almeno 30–40 min. I compiti di attenzione focale richiedevano individuazione di target tra distrattori, mentre quelli alternati rigardano lo spostamento di interesse da una caratteristica all' altra dello stesso stimolo. Efficacia di "Computer Assisted Attention Retraining Program". Fisioterapista Individuale. Gruppo sperimentale: "Community-based Therapy" (CT); Gruppo di controllo: "Centre-based Therapy" (OP) . Tipo trattamento: CT: iniziale intervista di assessment psicologico per individuare aree da migliorare; interventi terapeutici con frequenza settimanale (due ore o meno) nei quali il terapista supervisiona il livello di indipendenza raggiunto dal soggetto, affiancato da familiari o operatori. Terapia fisiatrica riabilitativa, terapia occupazionale, del linguaggio e delle abilità sociali. Team di terapisti: fisiatra, terapista occupazionale, psichiatra, neurologo. Valutare l'efficacia del trattamento community-based (CT) rispetto al trattamento centre-based (OP) nel miglioramento nelle attività quotidiane del paziente. Si ipotizza che la terapia CT: 1) porti migliori risultati nell'ADL, 2) diminuisca la necessità di aiuto da parte di famigliari, 3) minori cambiamenti cognitivi o comunicativi, 4) riduca il livello di ansia e depressione misurate dopo due anni dalla fine del trattamento, 5) abbia un costo ridotto rispetto a OP. Individuale e di gruppo. Minimo supporto ospedaliaro e incoraggiati ad adeguarsi agli standard militari. Tempo libero nel pomeriggio e alla sera e maggior libertà dopo la prima settimana di trattamento. Attività fisica di gruppo e terapia cognitiva. Feedback continui tra terapista e Valutare l'efficacia della riabilitazione cognitiva nel trattamento TCE paziente per valutare i progressi. moderati-gravi; ritorno al lavoro. Training di memoria per 9 settimane. Metà trattamento su visual imagery, e metà su strategie verbali di categorizzazione dello stimolo. Compiti sia carta e matita che computerizzati. Compiti con applicazione nella vita quotidiana della memoria prospettica. Centre based therapy: livello ADL, uso dei trasporti, attività tempo libero, affettività, qualità comunicazione, cognizione. Trattamento individuale. Consegna di materiale informativo e consigli pratici; pazienti incoraggiati a guardare programmi televisivi e leggere libri e riviste. Attività fisica. Telefonate di controllo ogni settimana per 30 minuti. Riabilitazione a casa. Telefonate di supporto a casa da parte dello psichiatra. NS Teleterapia: logopedisti, addestrati nella terapia telematica. Terapia FTF: Individuale. Teleterapia: training per le abilità cognitive (attenzione, tempi di reazione, abilità logopedisti con esperienza decennale. visuospazioali, apprendimento e memoria). Terapia FTF: terapia cognitiva e del linguaggio. NS Staff misto di terapisti: terapista occupazionale, riabilitatore, fisiatra, aiutante fisiatra, psicologo. Individuale e di gruppo. Ogni trattamento intensivo era specifico per il paziente e discusso dal team di medici. La differenza tra i trattamenti ricevuti dal gruppo trattato e quello di controllo era l'intensità del trattamento (ore per settimana). Il trattamento mirava a migliorare le seguenti aree: cognitiva, motoria, comunicazione, cura personale, relazioni sociali, integrazione in comunità, comportamento, supporto famigliare, capacità di nutristi, altro. Valutare gli effetti di una terapia riabilitativa intensiva. NS Baseline: infermiera qualificata o psichiatra. Infermiera specializzata. Individuale. Trattamento condotto al Walter Reed Army Mediacal Center (WRAMC). Lavoro fisico e mantenimento dopo un anno degli obiettivi raggiunti per ritorno al servizio attivo. Terapia domiciliare: prima di cominciare la terapia il soggetto viene sottoposto a visite per avere dati di baseline: visite neurologiche, psichiatriche ecc. Centrale nella terapia sono le chiamate telefoniche settimanali svolte con un'infermiera specializzata che prima di cominciare la terapia spiega gli obiettivi e consiglia possibili strategie di intervento. Le telefonate hanno lo scopo di raccogliere dati sull'andamento della terapia e fornire nuovi consigli ed incoraggiamenti. NA Vari specialisti: neurochirurgo, infermieri, fisioterapisti, terapeuti occupazionali, logopedisti. Team multi-disciplinare. Inidviduale: fisioterapia, terapia occupazionele, logopedia. Valutare le differenze tra teleterapia e terapia FTF, rispetto ai costi ed agli effetti sulle abilità funzionali. Valutare l'efficacia del trattamento domiciliare confrontato con uno ospedaliero per TCE. Scopo del trattamento domiciliare era il miglioramento mentale e fisico, ritenendo che l'ambiente domiciliare favorisse il supporto al paziente e potesse rafforzare i legani famigliari. CA Valutare gli effetti dell'intensità del trattamento riabilitativo sulle abilità funzionali. Terapia riabilitativa standard. ANALISI STATISTICHE E RISULTATI OUTCOME CHIAVE dimensione effetto; limiti fiduciali percentuale di pazienti ANALISI DROP OUT FOLLOW-UP STRUMENTI VALUTAZIONE FOLLOW-UP FOLLOW-UP valori p ed EFFECT SIZE Confronto tra gruppi: T-test (GCS, età al momento del trauma, scolarità); Chi-quadro (variabili demografiche, livello di occupazione, terapia psichiatrica e abuso di sostanze pre-trauma). Analisi statistiche parametriche e non parametriche per esaminare le differenze tra pazienti inclusi nel campione (n=94) e pazienti che hanno abbandonato lo studio prima del follow up (n=22) sulle variabili demografiche e cliniche. NS SI SI SRS Dopo un anno: 96% (64/67) ritornano al lavoro e 66% (44/67) ritornano in servizio attivo. Non vengono riportati altri dati o analisi statistiche. Ritorno al lavoro. NO 6, 12 e 24 mesi NS Analisi statistiche CP Test1 e CP Test2. T-test: no differenze significative tra gruppi in baseline. Analisi della varianza entro e tra i gruppi (pre-post training): miglioramento significativo delle prestazioni al CP Test 1(p< 0.0001) e al CP Test2 (p= 0,014) in entrambi i gruppi. I pazienti del gruppo sperimentale mostrano prestazioni significativamente migliori rispetto a quelle del gruppo di controllo (CP Test 1:p= 0,039; CP Test 2: p=0,010). Interazione tra gruppi: non significativa. Analisi della varianza entro e tra i gruppi (andamento delle prestazioni durante il trattamento): miglioramento significativo delle prestazioni dei pazienti del gruppo sperimentale ai compiti esplorativi (p=0,008). Analisi statistiche test neuropsicologici e funzionali. T-test gruppi appaiati: miglioramento significativo (α= 0,01) in entrambi i gruppi. I pazienti del gruppo sperimentale mostrano prestazioni migliori in un Miglioramento e generalizzazione della capacità di maggior numero di test neuropsicologici, rispetto ai pazienti del gruppo di controllo. categorizzazione. NO NO NO Entrambi i gruppi hanno dimostrato un miglioramento significativo (p<0,05). NO NO NO NS T-test campioni indipendenti: gruppi equivalenti nella valutazione pre-trattamento. ANCOVA: effetto significativo del trattamento sulla qualità delle prestazioni nelle IADL (AMPS, aspetti cognitivi: p<0.01) e sull'auto-monitoraggio (SRSI: p<= 0.001). Non emergono effetti significativi sulla consapevolezza rispetto alla prestazione in compiti specifci (AAD), sulle difficoltà motorie nelle Miglioramento della capacità di auto-monitoraggio e delle IADL (AMPS, aspetti motori), sulla consapevolezza globale (Awareness Questionnaire), sull'integrazione sociale (CIQ). prestazioni nelle IADL. NO NO NO I pazienti trattati hanno avuto delle prestazioni milgiori dei controlli al DS (p<0,01), compito verbale (p<0,01) e visivo (p<0,05). Miglioramento significativo nei tempi di reazione (p<0,01) e tempi di movimento (p<0,05). Nessun miglioramento è stato evidenziato per le funzioni mnestiche (test di memoria logica e figura complessa di Rey). Esercitazioni alla realtà virtuale posso portare miglioramenti nel trattamento TCE. NO NO NO SI (un paziente non è stato inserito nel gruppo sperimentale per incapacità ad imparare la procedura). NO NO NS Analisi della varianza di Friedman (per ranghi). Gli obiettivi che venivano registrati venivano ricordati meglio degli obiettivi non registrati (p<0,05). I punteggi medi dei richiami guidati (sia per gli obiettivi registrati che non registrati) sono stati superiori rispetto ai punteggi di entrambi nel richiamo libero. Inoltre il paziente era maggiormente consapevole dei suoi obiettivi. I punteggi sono assegnati da 2 valutatori indipendenti. Il sistema di assegnazione dei punteggi varia da 0 a 3 punti per ciascun obiettivo di trattamento da richiamare. Ogni partecipante può ottenere un massimo di 9 punti per gli obiettivi registrati e per quelli non registrati. Situazione "registrata-rievocazione libera": M=4,4 DS=3,0; Situazione "registrata-rievocazione guidata": M=5,5 DS=1,9; situazione "non registrata-rievocazione libera": M=0,5 DS=0,8, situazione "non registrata-rievocazione guidata": M=2,1 Capacità di ricordare e specificare dettagliatamente gli obiettivi DS=1,6. della terapia. Vedi risultati follow-up. Vedi follow-up. Vedi follow-up. SI: M=17,27 mesi DS=10,0 (range 5,07-55,2 mesi). Complessivament e: solo 167 pazienti hanno tutti i dati al test, retest e follow-up. NO Anova a misure ripetute: differenze significative tra le 3 condizioni sperimentali (spaced > massed >once-presented). Richiamo immediato: i pazienti ricordano un numero significativamente maggiore di parole nella condizione "spaced" rispetto alla condizione "massed" (p=0,18, effect size medio, delta=0,602) e rispetto alla condizione "one-presented" (p<0,001, effect size grande, delta =1,2). Richiamo successivo: rispetto alla massed condition, le parole presentate nella condizione spaced sono maggiormente ricordate (p=0,012, effect size medio delta=0,625). Anche nel compito di riconoscimento, le parole della spaced condition sono riconosciute più correttamente rispetto alla massed condition (p<0,001,effect size piccolo, delta=0,492). Il metodo utilizzato è quindi capace di migliorare l'apprendimento e la memorizzazione anche dei TCE moderati e gravi. Percentuale di parole ricordate. NO NO NO SI: 1 settimana dopo la sessione di trattamento. Test di richiamo e di riconoscimento Due anova a misure ripetute. Le parole generate dal soggetto vengono ricordate e riconosciute meglio di quelle non generate (p<0,001). I pazienti ricordano un minor numero di parole rispetto ai sani (p< 0,001). Migliorare l'apprendimento e la memoria in TCE che presentano il "Generation Effect". NO La maggior parte dei pazienti valutano entrambi i trattamenti accettabili. Alcuni riportano un miglioramento dell'umore e della capacità nel conseguimento degli obiettivi. I terapeuti ritengono Analisi dei dati qualitativi raccolti (osservazione e feedback dei pazienti e dei terapeuti). Codifica e analisi del contenuto rispetto che entrambi gli approcci migliorino le capacità dei pazienti di a contesto e ruolo della fonte (ricercatore, paziente, terapeuta). Analisi (non meglio specificata) entro e tra i gruppi (terapeuti, concentrarsi sui propri obiettivi. Identity Oriented Goal Training: pazienti), delle categorie individuate. Le categorie sono state poi raggruppate in differenti temi. Analisi della Goal Attainment migliora il processo di formulazione degli obiettivi. Goal Scale: media e deviazione standard dei punteggi ottenuti nelle fasi pre e post-trattamento e al follow-up. Migliorato il tono Management Training: aiuta le persone a costruire uno schema dell'umore e la capacità di raggiungere gli scopi (report dei pazienti). I due nuovi approcci sono efficaci, ma richiedono tempo e strutturato che permetta di prevenire gli errori nel conseguimento competenze specifiche (report dei terapeuti). dell'obiettivo. Gruppo con Goal Management Training: 2. Gruppo con Identity Oriented Goal Training: 2; 3 dopo una sessione. Trattamento standard:1. 3 mesi Goal Attainment Scale Il gruppo sperimentale (training su attenzione) è migliorato più del gruppo di controllo (training su memoria) su 4 misure attentive Migliorare componenti attentive per facilitare le attività della vita (p<0,05). L'effetto, però, non generalizza ad altre misure neuropsicologiche. quotidiana. Due pazienti del gruppo sperimentale dopo 6 settimane. Un paziente del gruppo di controllo dopo 7 settimane. NO NO ANOVA a misure ripetute: aumento dell'indipendenza personale in entrambi gruppi (p<0,001). Nessun effetto del gruppo trattamento. 56% gruppo CT torna a guidare, contro il 63% del gruppo OP. 54% gruppo CT risente di difficoltà nella comunicazione, contro solo il 26% del gruppo OP. Nessuna differenza significativa per la comparazione dei sintomi ansiosi e depressivi. Nessuna differenza significativa tra i due gruppi a favore del trattamento CT. Indipendenza per le principali attività quotidiane. NO SI, 1 e 2 anni dopo TCE. Dati retrospettivi su risultati raggiunti a 2 anni dal trauma. NO Ad un anno dal trattamento: il 90% del gruppo trattato in ospedale torna regolarmente al lavoro, ma anche il 94% del gruppo curato a casa (p= 0,51). Il 73% del gruppo dell' ospedale torna all' attività militare, mentre del gruppo curato a casa il 66% (p=0,43). Nessuna differenza significativa tra i due gruppi, ma si è notato un beneficio nel trattamento ospedaliero per chi ha avuto LoC > 1 ora, mentre per le cure a casa per chi aveva LoC < 1 ora. Percentuale di pazienti tornati a lavorare come membri dell' esercito. SI. 7 pazienti non hanno completato il trattamento ospedaliero. SI: 6, 12 e 24 mesi. IDEM Analisi descrittive: no differenze significative rispetto alle variabili demografiche, WAIS, WMS-R. All'inizio dell studio, nessun partecipante viveva in modo autonomo, guidava, lavorava o frequentava la scuola. Confronto tra gruppi con il metodo Fisher. Differenze significative per: mesi trascorsi tra TCE ed inizio trattamento (p=0,037); durata della terapia (in settimane), maggiore nel gruppo con terapia telematica, rispetto a quello con terapia FTF (p=0,004); ore di terapia, più numerose nel gruppo con terapia telematica (p<0,001). No differenze significative tra gruppi rispetto agli effetti funzionali (ritorno al lavoro o a scuola, guida, autonomia nelle attività di vita quotidiana) e ai costi dei trattamenti. Dall'analisi entro i gruppi emerge una differenza significativa tra condizioni pre e post trattamento in tutti i partecipanti (p<0,01). Ritorno al lavoro o a scuola (61%), guida (48%), autonomia nelle attività quotidiane (71%). I due trattamenti non differiscono rispetto ad effetti e costi. NO NO NO NO NO Dati non normalmente distribuiti, utilizzo test non parametrici (Kruska-Wallis; mann-Whitney U Test; correzione per gruppi multipli Bonferroni). Pazienti che hanno effettuato terapia intensiva, caratterizzata dalla presenza di staff extra, sono stati dimessi in media 62 giorni prima rispetto ai soggetti di controllo (p=0, 004). In tutte le aree indagate dalle scale FIM e FAM i punteggi del gruppo sperimentale superano quelli del gruppo di controllo. Giorni di permananza nella struttura riabilitativa. 5 soggetti dopo il reclutamento, tra la fase di test ed analisi dei risultati. Analisi descrittive e confronto delle percentuali con il metodo di Fischer; non emergono differenze significative fra i due gruppi. Differenze fra i due tipi di trattamento NO 6, 12 e 24 mesi dopo il trattamento Colloqui con il paziente. NO Nei primi sei mesi di trattamento: mensile. Nei rimanenti 6 mesi: bimestrale. IDEM Analisi differenze tra gruppi alla baseline. Metodo Fisher (sesso, GCS, percentuale pazienti con monitoraggio pressione intracranica, percentuale pazienti con punteggi massimi alla GOS e alla FIM), T-test (età) e Test di Mann-Whitney (durata coma, monitoraggio pressione intracranica, giorni di ospedalizzazione, media punteggi FIM e NCSE) : no differenze significative. Vedi follow-up. STRUMENTI VALUTAZIONE ADL ANALISI STATISTICA - FOLLOW UP FOLLOW-UP dimensione effetto; limiti fiduciali OBBIETTIVI FOLLOW UP OUTCOME CHIAVE FOLLOW UP ANALISI DROP OUT FOLLOW UP PERCENTUALE DEI CASI valori p ed EFFECT SIZE Analisi fattoriale mista tra soggetti (Fisher). Interazione significativa Gruppo * Tempo (p<0,0001). Decremento significativo del punteggio alla SRS in entrambi i gruppi (p<0,0001). Gruppo A maggiore decremento del punteggio alla SRS, rispetto al Gruppo B. Effect size: Gruppo A, grande (r2=0,54); Gruppo B, piccolo (r2=0,10). Analisi entro i soggetti: conferma quanto emerso dalle analisi per gruppo (decremento nella necessità di supervisione: 52,7% pazienti Gruppo A; 20,5% pazienti Gruppo B). NO Verificare il cambiamento nella necessità di supervisione. SRS: decremento significativo (maggiore nel Gruppo A) 22 pazienti NS NO Controllare il mantenimento delle prestazioni raggiunte dopo il trattamento. NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO DRS, SRS, CIQ. DRS, SRS, CIQ. Analisi a misure ripetute: 3 intervalli dal trauma e tre valutazioni (test, retest e follow-up); indice di gravità del trauma come covariata; alfa= 0,05. DRS: i tre gruppi non differiscono per livello di disabilità al momento dell'ammisione (p>0,05); solo il gruppo esaminato entro 6 mesi dal trauma ha avuto un incremento nelle abilità al momento della dimissione rispetto all'ammissione (p<0,001); SRS: decremento nel bisogno di supervisione al momento della dimissione rispetto all'ammissione (p<0,001); al momento dell'ammissione il gruppo valutato dopo 12 mesi dal trauma aveva necessità di minore supervisione rispetto agli altri due gruppi; i tre gruppi hanno richiesto un livello di supervisione equivalente alla dimissione e al follow-up. CIQ (analisi separate per le tre subscale): non cè l'effetto del gruppo (p>0,05): tutti i gruppi mostrano una identicà modalità di cambiamento nel tempo (p<0,001). C'è stato un significativo incremento nei punteggi totali tra l'ammissione e la dimissione (p<0,001) ed un ulteriore miglioramento nei punteggi tra la Valutare il mantenimento degli effetti della terapia. dimissione ed il follow-up (p=0,003). SI. Alcuni soggetti sono stati esclusi dalle analisi perché non tutti avevano tutte le misure di outcome per tutte e tre le valutazioni (test, retest e follow-up). NO NO NO NO NO NO Il numero delle parole correttamente ricordate diminuisce (effetto tempo: p<0,001). NO Valutare il mantenimento del “generation effect” nel tempo. NO NO Analisi descrittiva (Media e DS) dei punteggi dei 3 gruppi, alla Goal Attainment Scale NS NO 1 paziente del gruppo di controllo. NO NO NO NO NO IDEM NO Verificare il cambiamento nelle aree ADL rilevanti. NO NO NO Fisher e t di student; differenza non significativa fra i due gruppi, ad eccezione per un maggiore recupero nel gruppo trattato in ospedale se LOC < 24 ore. Nessuna differenza significativa fra i due Dopo un anno, al fine di evidenziare la gruppi: ritorno al lavoro (p=0,51), ripresa possibilità, per il gruppo sperimentale, dell'addestramento militare (p= 0,43), di reiserimento nella vita militare. qualità della vita. NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO NO IDEM ANOVA a misure ripetute (punteggi totali FIM e NCSE): no differenze significative tra gruppi. Confronto delle percentuali con il metodo Fisher (punteggi massimi FIM e GOS). Differenze significative: percentuale pazienti che ottengono punteggio massimo alla FIM, dopo 3 mesi di trattamento (47% intensivo vs 19% standard, p=0,015 ); percentuale pazienti con punteggio massimo GOS, sia al secondo mese di trattamento (28% intensivo vs 8% standard, p=0,034) che al terzo (34% intensivo vs 14% standard, p=0,044). Valutare gli effetti di una terapia riabilitativa intensiva sulle abilità funzionali ed i tempi di recupero. Un trattamento riabilitativo precoce ed intensivo favorisce un più rapido recupero funzionale ed aumenta la possibilità di ritornare a lavoro in tempi più brevi. 3 pazienti: 2 del gruppo sperimentale; 1 del gruppo di controllo. Partecipano ugualmente al follow-up finale. GRADO DELLE RACCOMANDAZIONI GRADO DELLE RACCOMANDAZIONI GRADO DELLE RACCOMANDAZIONI solo per i lavori che riportano solo per i lavori che riportano valutazione ADL Follow-up ad almeno 6 mesi SI NO SI SI NO SI SI SI NO SI SI NO SI SI NO SI NO NO SI SI NO SI SI SI SI NO NO SI NO SI SI NO NO SI NO NO SI SI SI SI NO NO SI SI NO SI SI NO SI SI SI SI SI SI
Scaricare