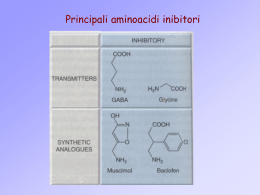
Neuropsicofarmacologia Effettore Postsinaptico (neurone, organo effettore) Table 355-2: Principal Classic Neurotransmitters Neurotransmitter Acetylcholine (Ach) Anatomy Clinical Aspects Motor neurons in spinal cord neuromuscular junction Acetylcholinesterases (nerve gases) Myasthenia gravis (antibodies to Ach receptor) Congenital myasthenic syndromes (mutations in Ach receptor subunits) Lambert-Eaton syndrome (Antibodies to Ca channels impair Ach release) Botulism (toxin disrupts Ach release by exocytosis) Basal forebrain widespread cortex Alzheimer's disease (selective cell death) Autosomal dominant frontal lobe epilepsy (mutations in CNS Ach receptor) Parkinson's disease (tremor) Interneurons in striatum Autonomic nervous system (preganglionic and postganglionic sympathetic) (follows) Table 355-2: Principal Classic Neurotransmitters Neurotransmitter Dopamine Norepinephrine (NE) Anatomy Clinical Aspects Substantia nigra striatum (nigrostriatal pathway) Parkinson's disease (selective cell death) MPTP parkinsonism (toxin transported into neurons) Substantia nigra limbic system and widespread cortex Addiction, behavioral disorders Arcuate nucleus of hypthalamus anterior pituitary (via portal veins) Locus ceruleus (pons) limbic system, hypothalamus, cortex Medulla locus ceruleus, spinal cord Postganglionic neurons of sympathetic nervous system Inhibits prolactin secretion Mood disorders (MAO-A inhibitors and tricyclics increase NE and improve depression) Anxiety Orthostatic tachycardia syndrome (mutations in NE transporter) (follows) Table 355-2: Principal Classic Neurotransmitters Neurotransmitter Serotonin γ-aminobutyric acid (GABA) Anatomy Pontine raphe nuclei widespread projections Medulla/pons dorsal horn of spinal cord Major inhibitory neurotransmitter in brain; widespread cortical interneurons and long projection pathways Glycine Major inhibitory neurotransmitter in spinal cord Glutamate Major excitatory neurotransmitter; located throughout CNS, including cortical pyramidal cells Clinical Aspects Mood disorders (SSRIs improve depression) Migraine pain pathway Pain pathway Stiff person syndrome (antibodies to glutamic acid decarboxylase, the biosynthetic enzyme for GABA) Epilepsy (Gabapentin and valproic acid increase GABA) Spasticity Hyperekplexia (myoclonic startle syndrome) due to mutations in glycine receptor Strichnine poison Seizures due to ingestion of domoic acid (a glutamate analogue) Rasmussen's encephalitis (antibody against glutamate receptor 3) Excitotoxic cell death (Harrison’s) Il GABA: L’ac. g-aminobutirrico è un importante neurotrasmettitore “inibitore” del SNC (35-40% delle sinapsi sono GABAergiche) HOCCH2CH2CH2NH2 O HOOCCH2CH2CH2NH2 L’ g-aminobutirrico (GABA) si forma dall’ac. glutammico per decarbossilazione ad opera della glutammicodecarbossilasi (GAD) Benzodiazepine Le benzodiazepine si legano alla subunità alpha del recettore GABA di tipo A. GABA IL GABA si lega alla subunità beta del suo recettore di tipo A. Contribuisco a questo legame anche altre subunità Recettore per le Benzodiazepine Ethanol, general anaesthetics (?) Barbiturates Meccanismo d’azione delle BZP • Il legame delle BZP al recettore-canale del GABAA su una subunità recettoriale vicino a quella dell’agonista determina in presenza dell’agonista naturale un aumento del tempo di apertura dei canali del Cl-. • L’aumento di permeabilità allo ione Cldetermina una iperpolarizzazione della membrana della cellula postsinaptica (<eccitabilità cellulare) • GABA BZP (a) R’ R’’ N C C N R2 R1 R’’’’ R’’’ • a) b) c) d) Meccanismo d’azione delle BZP e di altri farmaci agonisti del GABAAR L’iperpolarizzazione della membrana postsinaptica diminuisce l’eccitabilità cellulare determinando una ridotta liberazione di neurotrasmettitori (= ↓ degli input sensoriali, dell’attivazione circuiti neuronali, etc.): Sedazione; Riduzione dell’ansia; Induzione del sonno; Attività anticonvulsivante. Ansiolitici, sedativi e ipnotici • Le molecole impiegate per la cura di queste sintomatologie presentano una notevole sovrapposizione delle proprietà farmacodinamiche. • Spesso le caratteristiche farmacocinetiche delle molecole le rendono più efficaci e più indicate nel trattamento di una particolare sintomatologia. Benzodiazepine • Ansiolitiche: alprazolam, bromazepam, diazepam, lorazepam, oxazepam • Sedative: diazepam • Ipnotiche: flunitrazepam, brotizolam, nitrazepam, temazepam, triazolam • Antiepilettiche: clonazepam, diazepam Benzodiazepine • Ansiolitiche ed antiepilettiche* (alprazolam, bromazepam, clonazepam*, diazepam*, lorazepam, oxazepam): sono molecole a lunga durata d’azione e spesso con metaboliti attivi (t/2: diazepam fino a 100h). • Il diazepam (BZP ansiolitica, sedativa, antiepilettica) può essere somministrato anche per e.v. • Ipnotiche: flunitrazepam, triazolam, nitrazepam, temazepam con t/2 più brevi e metaboliti inattivi. • Tutte le BZP sono ben assorbite dal tratto G.I. e superano facilmente la barriera ematoencefalica; la biodisponibilità per somministrazione i.m. è scarsa o assente. Midazolam • Usato comunemente nella premedicazione anestetica; nell’induzione dell’anestesia e nelle Unità di terapia Intensiva • Può essere anche somministrato i.m. • Emivita = 2 h Midazolam: Midazolam • Top: Mean (± SEM) changes over baseline in percent sigma-beta electroencephalographic (EEG) amplitude during and after a 1-hour midazolam infusion. Bottom: Mean (± SEM) plasma midazolam concentrations during and after a 1-hour midazolam infusion. Greenblatt et al., J Clin Pharmacol. 44: 605-611, 2004 Effetti collaterali • • • • • Sonnolenza (“hangover”) Stati confusionali (specialmente anziani) Disturbi della memoria Incoordinazione motoria e atassia Potenziamento degli effetti sedativi di altre molecole deprimenti SNC (etanolo) Effetti collaterali • Tolleranza e dipendenza da BZP • Tolleranza degli effetti ipnotici, effetto “rebound” all’interruzione della terapia • Dipendenza fisica (?) e psichica con una sintomatologia ansiogena e depressiva all’interruzione del trattamento. Trattamento farmacologico dell’insonnia Deeper stages of spleep (recuperative phase) Trattamento farmacologico dell’insonnia Trattamento dell’insonnia • Modificazione dello stile di vita • ……..il farmaco ideale dovrebbe indurre un sonno di “buona qualità” per tempi congrui, con induzione rapida ed assenza di “hangover” al risveglio o il giorno dopo l’assunzione e non indurre tolleranza o dipendenza. Trattamento farmacologico dell’insonnia • Benzodiazepine • Altre molecole attive sul recettore GABAA (zolpidem, zopiclone). Queste molecole hanno un t/2 di 2-6 h. Gli effetti collaterali possono essere sonnolenza e confusione. Non inducono tolleranza, ma possono indurre dipendenza con sindrome di astinenza all’interruzione della terapia. Trattamento farmacologico dell’insonnia • Le benzodiazepine riducono la latenza e prolungano la durata del sonno, ma riducono il sonno REM e il sonno profondo, con un aumento del tempo in fase 2. Hanno un indice terapeutico molto favorevole* e sono quindi molecole molto usate. • Zolpidem e zopiclone sembra indurre un sonno più “fisiologico” senza alterazione del tempo trascorso nei vari stadi del sonno. Possono indurre dipendenza *escluso che in associazione con etanolo Trattamento farmacologico dell’ansia • Le benzodiazepine sono il trattamento di elezione nel trattamento dell’ansia moderata. In alternativa, il buspirone (con un onset di 2-4 settimane), farmaco attivo sulla neurotrasmissione serotoninergica. • Quando l’ansia coesiste con la depressione, il trattamento antidepressivo costituisce una buona alternativa. • La psicoterapia rappresenta un ottimo trattamento nell’ansia lieve. Recettore per le Benzodiazepine Ethanol, general anaesthetics (?) Barbiturates Tiopentale (pentothal) • GABA R S H Barbiturici O N R N R O Tiopentale • Nell’induzione dell’anestesia: 3-5mg/kg che può essere ridotta fino al 50% se si usa benzodiazepine, oppioidi o alpha2agonisti nella medicazione preanestetica. Tiopentale • Effetti collaterali: riduzione metabolismo cerebrale con diminuzione del consumo di O2, diminuzione della p.a. per venodilatazione e tachicardia riflessa, depressione del centro respiratorio fino a apnea. Propofol • Somministrazione e.v. (1% in emulsione) • La preparazione è molto soggetta a contaminazione batterica • Effetti collaterali: riduzione metabolismo cerebrale con diminuzione del consumo di O2, diminuzione della p.a. per venodilatazione e tachicardia riflessa, depressione del centro respiratorio fino a apnea. Farmaci antiepilettici • Crisi epilettica: improvvisa scarica di un gruppo di neuroni corticali e/o subcorticali che scatenano una disaritmia generalizzata o localizzata,probabilmente dovuta a uno sbilanciamento tra input inibitori o eccitatori. • L’origine è complessa: in alcuni soggetti è conseguente a traumi o emorragie cerebrali, ma in molti casi l’origine ha implicazioni genetiche. Table 360-4: The Causes of Seizures (Harrison’s) • Neonates (<1 month) • • Infants and children (>1 mo and <12 years) • Adolescents (12-18 years) • • Young adults (18-35 years) • • Older adults (>35 years) • • Perinatal hypoxia and ischemia, Intracranial hemorrhage and trauma, Acute CNS infection, Metabolic disturbances (hypoglycemia, hypocalcemia, hypomagnesemia, pyridoxine deficiency), Drug withdrawal, Developmental disorders, Genetic disorders Febrile seizures, Genetic disorders (metabolic, degenerative, primary epilepsy syndromes), CNS infection, Developmental disorders, Trauma, Idiopathic Trauma, Genetic disorders, Infection, Brain tumor, Illicit drug use, Idiopathic Trauma, Alcohol withdrawal, Illicit drug use, Brain tumor, Idiopathic Cerebrovascular disease, Brain tumor Alcohol withdrawal, Metabolic disorders (uremia, hepatic failure, electrolyte abnormalities, hypoglycemia) Alzheimer's disease and other degenerative CNS diseases Idiopathic Table 360-5: Drugs and Other Substances that Can Cause Seizures • Antimicrobials/antivirals β-lactam and related compounds Quinolones Acyclovir Isoniazid Ganciclovir • Anesthetics and Analgesics Meperidine Tramadol Local anesthetics • Immunomodulatory drugs Cyclosporine OKT3 (monoclonal antibodies to T cells) Tacrolimus (FK-506) Interferons • Psychotropics Antidepressants Antipsychotics Lithium • Radiographic contrast agents • Theophylline • Sedative-hypnotic drug withdrawal Alcohol Barbiturates Benzodiazepines • Drugs of abuse Amphetamine Cocaine Phencyclidine Methylphenidate • Flumazenil (BZP addicted patients) (Harrison’s) Classificazione degli attacchi antiepilettici Tipo di attacco convulsivo a) Parziale (focale) b) Generalizzato Tonica, clonica, clonica-tonica Mioclonica Assenza Atonica Caratteristiche Sintomi motori, somatosensori, psichici, con (o in assenza di) parziale perdita della coscienza Con perdita della coscienza, prima rigidità e spasmo degli estensori, blocco respiratorio, violenti tremori e contrazione Perdita improvvisa della coscienza con pochi disturbi motori Perdita del tono muscoloscheletrico Farmaci antiepilettici • I farmaci: a) impediscono la propagazione della scarica epilettica diminuendo l'eccitabilità di tutti i neuroni; b) Riducono la sua generazione modulando i meccanismi di scarica (effetto legato al potenziale di riposo) ed aumentando i freni inibitori. Farmaci antiepilettici • Farmaci attivi sul sistema GABAergico: a) Sul recettore del GABAA: barbiturici, benzodiazepine, gabapentina (?), topiramato; b) Sul metabolismo e ricaptazione del GABA: valproato (?), vigabatrin, tiagabina. vigabatrin tiagabina Benzodiazepine, barbiturici tiagabina Farmaci antiepilettici • Farmaci che interagiscono con canali cationici: a) Blocco uso dipendente del canale del Na+: carbamazepina, fenitoina, valproato, difenilidantoina, lamotrigina, topiramato; b) Correnti al Ca2+ (canali T): etosuccimide Farmaci di scelta nel trattamento dell’epilessia Tipo di epilessia a) Parziale (focale) 1°scelta 2°scelta carbamazepina, fenobarbital fenitoina, valproato clonazepam (in associazione con gabapentina o topiramato) b) Generalizzata Tonica, clonica, clonica-tonica Mioclonica valproato, carbamazepina, fenitoina valproato fenobarbital, lamotrigina clonazepam Assenza etosuccimide, valproato valproato clonazepam, lamotrigina clonazepam Atonica Antiepilettici: EFFETTI COLLATERALI • Sonnolenza e atassia • Cefalea e brividi • Teratogenesi (carbamazepina, valproato, etosuccimide)
Scaricare