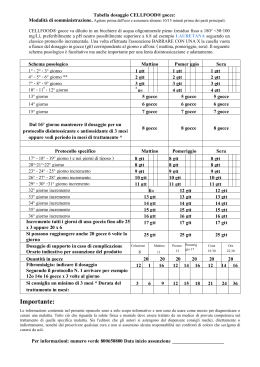
MANAGEMENT DELLE URGENZE PSICHIATRICHE GENOVA, 14 Marzo 2013 Prof.ssa Edvige Veneselli Scopo della procedura è definire buone norme di gestione delle emergenze psichiatriche per garantire il massimo beneficio e la massima sicurezza per l’assistito, e, qualora sussista l’eventualità di rischio, la sicurezza degli altri pazienti e del personale sanitario, congiuntamente alla salvaguardia del rapporto terapeutico con il bambino. Le principali emergenze psichiatriche ANSIA ACUTA ATTACCHI DI PANICO AGITAZIONE PSICOMOTORIA con/senza condotte aggressive Nella gestione della agitazione psicomotoria del bambino e dell’adolescente va inoltre sempre tenuto in mente che essa deve comprendere la contemporanea gestione dei genitori o delle figure di accompagnamento. PROBLEMI • Carenza di posti letto specifici per emergenze • Carenza di requisiti strutturali specifici nei reparti ospedalieri • Carenza di strutture “intermedie” FASI DI INTERVENTO IN AREA CRITICA RUOLI E RESPOSABILITA’ Addetti sono il personale dell’UO di Neuropsichiatria Infantile e il personale del Pronto Soccorso per il primo intervento in urgenza. In casi di particolare rilievo è possibile coinvolgere i medici dell’UO di Anestesia e Rianimazione: • Quando il paziente giunge in PS sedato da altra struttura ospedaliera accompagnato da anestesista • Quando si verifichi la necessità di sedazione farmacologica in paziente con fattori di rischio cardiovascolari importanti • Quando il tentativo di sedazione farmacologica attuato risulti inefficace I fase: TRIAGE INFERMIERISTCO Attribuzione di un codice secondo una valutazione della gravità Vanno inquadrati come urgenti i casi in cui sia presente uno dei seguenti elementi: • Agitazione psicomotoria marcata con rischio di aggressività e/o violenza (ROSSO) • Tentativo di suicidio o atti autolesivi, in particolare quando associati ad idee suicidarie manifeste (ROSSO/GIALLO) • Ingestione di alcool e/o sostanze (per es. paziente sintomatico con alterazione delle funzioni vitali; alterazione delle prestazioni motorie e/o cognitive) (ROSSO/GIALLO) ASPETTI DA CONSIDERARE Confusione? Grado di contattabilità? Intossicazione? Traumi in anamnesi? Febbre? Violenza? Storia psichiatrica? Sintomi organici? Patologie concomitanti? Uso di sostanze o alcool? Nel caso sia presente un rischio effettivo imminente di atti aggressivi occorre prevedere la possibilità di dedicare più di un operatore del P.S. al paziente e di avvisare il servizio di vigilanza interno. II Fase: ACCOGLIENZA DEL PAZIENTE • Accogliere il paziente con approccio empatico, teso ad ascoltare le sue istanze e rivendicazioni, cercando di evitare le derive comportamentali. • Garantire la presenza tempestiva del personale infermieristico • Usare comunicazione chiara, senza provocazioni o giudizi, con attenzione e facilitazione dell’espressione verbale del paziente. • Allontanare le altre persone. • Evitare situazioni che possano rappresentare elemento di disturbo per il paziente. • Scegliere un ambiente sicuro, senza oggetti utilizzabili come offesa, con arredi solidi e non facilmente spostabili. • Mettere il paziente a proprio agio, offrendo la possibilità di fornire acqua o una situazione confortevole. • Necessario un personale adeguato per numerosità e figure professionali, oltre ad un setting e ad un approccio tranquillizzante. • E’ utile che il paziente percepisca fisicamente la presenza o la vicinanza di molte persone o di forze dell’ordine che possano intervenire in caso di precipitazione della situazione. • Andrebbe predisposto un sistema che consenta di allertare e far intervenire il personale, tipo pulsante d’emergenza, con precisi protocolli di intervento nell’emergenza che si verifichi nel corso della visita. • Assicurarsi che la porta di uscita sia essere facilmente raggiungibile dagli operatori. II fase: RISK ASSESSMENT FATTORI DI RISCHIO PER LA MESSA IN ATTO DI AGITI VIOLENTI Utilizzare i dati anamnestici e la valutazione psicopatologica nonché griglie di valutazione del rischio e predicibilità dell’aggressività, al fine di attuare tutte le strategie possibili di prevenzione e contenimento degli episodi patologici. Ogni intervento richiede di essere disciplinato da un approccio individualizzato, formulato in un contesto interdisciplinare, in un rapporto di proficua relazionalità, di comunicazione e contatto umano. II fase: RISK ASSESSMENT • precedenti comportamenti aggressivi/suicidari; • precedente uso improprio di sostanze; “irrequietezza” sociale; • precedente verbalizzazione dell’intenzione di danneggiare altri; • precedenti atti impulsivi pericolosi; • precedente esposizione alla violenza, background sociale che incita alla violenza III Fase: ANAMNESI – VALUTAZIONE CLINICA Raggiunto un adeguato livello di sicurezza per il paziente e gli operatori, è necessario procedere alla valutazione dello stato fisico e psichico della persona agitata. Durante la raccolta anamnestica occorre tenere presenti le cause più comuni di un quadro di agitazione, fra cui intossicazioni, infezioni, demenze, ritardo mentale e patologie psichiatriche (episodi precedenti di agitazione psicomotoria o di patologie concomitanti in anamnesi e terapie farmacologiche in atto). Terminata la fase anamnestica, si può passare all’esame fisico e psichico della persona e all’eventuale richiesta di esami e/o di consulenze specialistiche per la diagnosi differenziale. • Raccolta dati anamnestici (paziente collaborante? Noto? Familiari presenti? Precedenti episodi simili?) • Allergie a farmaci o precedenti reazioni avverse da farmaci • Paziente intossicato? (sostanze, farmaci, avvelenamento…) • Paziente in astinenza da sostanze o alcool? • Ritardo mentale grave? • Comorbilità ed eventuali politerapie in atto • Precedente terapia in atto • Parametri (PA, FC, frequenza respiratoria, SaO2, glicemia) • Esame fisico e neurologico • Esame dello stato mentale • Richiesta esami (emocromo, glicemia, elettroliti, funzionalità epatica, funzionalità renale, esami tossicologici, alcolemia) • Richiesta consulenze IV Fase: INTERVENTO DE-ESCALATION Graduale risoluzione di una situazione potenzialmente violenta e/o aggressiva attraverso l’uso di espressioni verbali e fisiche di empatia e di alleanza, in un contesto che eviti lo scontro e si basi sul rispetto. • Spiegare cosa si intende fare, dando istruzioni chiare, brevi e assertive. • Stabilire un rapporto di cooperazione, con opzioni di negoziazione; evitare sfide, minacce o promesse non realizzabili. • Fare domande sulle ragioni dello stato di agitazione, mostrando interesse alle risposte verbali e non verbali, ascoltando attentamente, mostrando empatia e rispetto. • Evitare atteggiamenti di sufficienza e di minimizzazione; evitare comunicazioni non verbali minacciose o provocanti. • Sottolineare la propria disponibilità all’aiuto. INTERVENTO DELLO PSICOLOGO All’arrivo del paziente, coinvolgere lo Psicologo in servizio. Focalizzare il suo contributo nel rapporto con i genitori, per ottenerne la collaborazione nella gestione del figlio, con attitudine positiva. Contributo bel contenere reazioni ansiose; coordinare condotte disorientate e confuse; promuovere la responsabilizzazione dinanzi ad atteggiamenti distaccati e un ruolo costruttivo della persona in assistenza nella fase post-acuta. Con l’assistito è possibile un intervento nella fase di tranquillizzazione raggiunta, con rassicurazione, desensibilizzazione e rielaborazione dell’accaduto, oltre che per avviare il rapporto terapeutico con il paziente e facilitare la sua vita relazionale all’interno del Reparto. IV Fase: TRATTAMENTO FARMACOLOGICO Realizzato con lo scopo di tranquillizzazione rapida del paziente gravemente agitato e riduzione del rischio di atti auto/etero-aggressivi. Dev’essere messo in pratica quando gli altri interventi sono falliti e applicato per il minor tempo possibile. L’obiettivo principale è la gestione del sintomo, mentre il trattamento di eventuali disturbi psichiatrici sottostanti va riservato ad un secondo tempo. L’effetto atteso è il raggiungimento di uno stato di calma con preservazione dello stato di coscienza. Qualora lo stato di agitazione persista in modo significativo e disturbante, valutarne la ripetizione sino ad ottenere la risoluzione dello stato abnorme, modulando gli interventi a seconda della stato generale, degli effetti terapeutici ottenuti e dei possibili effetti collaterali. TRATTAMENTO FARMACOLOGICO • Preferire l’intervento farmacologico per os (nel caso di somministrazione intramuscolo avvisare il paziente che può essere dolorosa) • Riservare la via endovenosa alle condizioni di inefficacia delle altre modalità • Tenere sempre il soggetto sotto stretto controllo Metodologia negli interventi farmacologici Valutazione iniziale: • stato generale di salute, peso corporeo • funzioni cardiorespiratorie, con attenzione alla possibilità di depressione respiratoria/ostruzione delle vie respiratorie • eventuale terapia cronica già in atto e la terapia recentemente assunta (orari, dosi, effetti terapeutici e collaterali ottenuti). Monitoraggio: • valutazione periodica delle condizioni cardiorespiratorie, lo stato di ossigenazione periferica, lo stato di coscienza, la reattività agli stimoli (qualora possibile); • segnalazione di ogni riscontro intercorrente. PROCEDURA SEDAZIONE – SCHEDA DI MONITORAGGIO T0 Ora Stato di coscienza A: 2-sonno 1-sonnolenza 0-veglia calma Stato di coscienza B: 2-veglia calma 1-moderato eccitamento 0-agitazione Apparato respiratorio: 2-respiro normale 1-respiro superficiale 0-dispnea Apparato circolatorio: 2-normale 1-pallore/subcianosi 0-cianosi Risposta agli stimoli: 2-regolare 1-debole 0-assente T1 T2 Etc CRISI DI ANSIA ACUTA Farmaco ansiolitico che sedi il paziente, preservando lo stato di coscienza Le funzioni cognitive e di coordinazione comunque possono risultare limitate Benzodiazepine EN (delorazepam) gtt 1 mg/ml (13 gtt = 0,5 mg) 26 gtt se peso < 30 Kg - 52 gtt se peso 30 Kg In caso di importante stato ansioso EN fiale i.m. 5 mg 2,5 mg i.m. se peso < 70 Kg - 5 mg i.m. se peso > 70 Kg. Ricordare che la somministrazione di BDZ comporta il rischio, raro, di depressione respiratoria. In caso di diminuzione della frequenza respiratoria < 10 respiri/minuto, stimolare il soggetto, attivarsi per manovre rianimatorie e contattare il rianimatore. È utile disporre dell’antagonista delle benzodiazepine, Flumazenil. CRISI DI AGITAZIONE PSICOMOTORIA Sedazione farmacologica. Le funzioni cardiovascolare e respiratoria vanno monitorate per tutta la durata dell’effetto sedativo. Neurolettici Prozin (clorpromazina) gtt 40 mg/ml (4%) (I gtt = 2 mg): 1 mg/Kg peso per os; Entumin (clotiapina) gtt 100 mg/ml (3 gtt = 10 mg): 12 – 15 gtt per os; Largactil (clorpromazina) fl 50 mg/2 ml: 25 mg i.m. se peso < 50 Kg; 50 mg i.m. se peso > 50 Kg; Entumin (clotiapina) fl 40 mg/4 ml: 20 mg i.m. se peso < 50 Kg; 40 mg i.m. se peso > 50 Kg; Xomolix (droperidolo) fl 2,5 mg/ml: 1,25 mg i.m. se peso < 40 Kg; 2,5 mg se peso > 40 Kg; Valutare associazione di Lyseen fl 2 mg per prevenire la comparsa di sintomatologia extrapiramidale. IV Fase: CONTENZIONE FISICA Raccomandazionie del documento della Conferenza Stato – Regioni: attuare ogni attitudine preventiva della contenzione fisica. Ad oggi non vi sono studi controllati sull’efficacia della contenzione fisica, mentre vi sono documentazioni di effetti collaterali derivanti da tale pratica. Esiste l’opportunità di contenere transitoriamente il soggetto, ad esempio per somministrazione di terapia i.m., per prelievi o terapia e.v. Attenzione a • numero adeguato di operatori • utilizzo di dispositivi di protezione individuali (guanti, ecc.) • evitare prese al collo, torace, addome, preferendo prese agli arti • attenzione ad evitare lesioni • monitoraggio del paziente contenuto, dei suoi bisogni, dell’andamento della contenzione, dell’insorgenza di eventuali eventi avversi. CRITERI DI SOSPENSIONE In merito ai criteri di sospensione della procedura prevista per gli interventi nelle emergenze psichiatriche, essi sono individuati dalla CESSAZIONE delle manifestazioni psicopatologiche correlate alla crisi di ansia acuta/attacco di panico e alla crisi di agitazione psicomotoria, con/senza auto/eteroaggressività. A ciò consegue un periodo di osservazione sulla possibilità di recidiva, in cui deve essere attuato ogni intervento generale e specifico atto a prevenire ricadute e deve essere realizzata un’attenta valutazione comportamentale del soggetto. CONSENSO INFORMATO Per ogni intervento farmacologico occorre ottenere il consenso informato delle persone con patria potestà sul minore, esplicando chiaramente indicazioni, finalità, metodi che verranno attuati, misure di valutazione e di monitoraggio, possibili effetti collaterali. Nei minorenni la capacità di esprimere un consenso valido è considerata incompleta. La competenza all’espressione del consenso è in capo ai genitori o al tutore legale. Quando possibile, è comunque raccomandabile spiegare al soggetto stesso le motivazioni ed i benefici attesi dal trattamento farmacologico. Solo in caso di particolare urgenza, con pericolo per l’incolumità del soggetto e/o di altre persone, allo scopo di tutelare la vita o la salute della persona, per stato di necessità è ammesso intervenire con immediatezza con il consenso verbale fornendo informative sintetiche In caso di estrema urgenza e di pericolosità, si possono rinviare le informative ad una fase consecutiva all’intervento. CARTELLA CLINICA Ogni aspetto di competenza inerente gli interventi in caso di emergenza psichiatrica deve essere riportato nella cartella medica ed in quella infermieristica. Per la parte medica è responsabile il medico che accoglie il paziente per il primo intervento e successivamente il medico che ha in cura il soggetto. Per la parte infermieristica, è responsabile l’infermiera di turno con maggiore anzianità di servizio, sotto il coordinamento della Caposala o, in sua assenza, dell’infermiera diurna di reparto. Se si ritiene necessario un trattamento urgente per un minore e i genitori lo rifiutano, richiedere intervento dei servizi di assistenza sociale e del Giudice Tutelare o segnalare il caso al Tribunale dei Minori. ACCERTAMENTO e TRATTAMENTO SANITARIO OBBLIGATORIO No minori in art. 33, 34 e 35 L. 833/78 CONFERENZA STATO-REGIONE 04/05/2009 Documento di raccomandazioni in merito all’applicazione di ASO/TSO per malattia mentale. • Nel caso in cui venga riconosciuta l’esistenza di un severo pregiudizio a un minore, per mancata tutela del suo diritto di salute, che persiste dopo aver attivato tutto quanto possibile per acquisire l’effettiva adesione dei genitori e del minore stesso agli interventi necessari, il clinico è tenuto a dare segnalazione all’Autorità competente. • La segnalazione va indirizzata alla Procura della Repubblica che valuta se sia necessario attivare il Tribunale per i Minorenni, che ha la possibilità di agire attivamente sulla potestà genitoriale. • In caso di assoluta urgenza, in cui serve provvedimento immediato, è possibile la segnalazione diretta al Tribunale per i Minorenni. MINORE GENITORI PROCEDURA Assenso Consenso Si procede direttamente Assenso Rifiuto di uno o entrambi Segnalazione alla Procura del Tribunale dei Minori Rifiuto Rifiuto di uno o entrambi Segnalazione alla Procura del Tribunale dei Minori o ASO/TSO ospedaliero o extraospedaliero Rifiuto Consenso ASO/TSO ospedaliero o extraospedaliero Rifiuto Consenso, ma situazione ambientale di pregiudizio per la salute del minore Segnalazione alla Procura del Tribunale dei Minori V Fase: DEFINIZIONE DEL PROGRAMMA DI CURA Terminato l’esame clinico del paziente e realizzati gli interventi più opportuni del caso, è possibile: • Dimissione con invio ai servizi territoriali, se opportuno • Osservazione breve in PS • Ricovero in reparto di NPI/psichiatria/SPDC (volontario o TSO) • Ricovero in reparto non psichiatrico In ogni caso è necessario motivare l’utilità del trattamento proposto e comunicarlo al paziente e accompagnatori; fornire informazioni sul programma di cura e sui referenti a cui il paziente viene indirizzato; favorire la continuità delle cure con un aggancio ai servizi territoriali
Scaricare