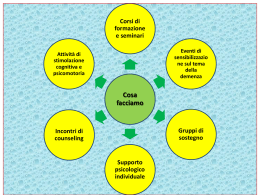
Un “altro” vivere Un modello Raccomandazioni per prendersi cura delle persone malate di demenza nei reparti speciali di assistenza Da’ a ogni giornata la possibilità di essere lA PIÙ BellA, della tua vita - Mark Twain - Prefazione In considerazione della demenza senile di tipo Alzheimer il drammatico incremento della popolazione anziana rappresenta un problema sanitario cruciale e globalizzato e una grossa sfida sia per le persone affette dal morbo che per coloro che ne hanno cura. L’assistenza adeguata e le strategie terapeutiche appropriate per questo tipo di demenza, che tuttavia resta ad oggi una malattia incurabile, sono pertanto al centro degli interessi. Poiché le persone affette da demenza si sentono più a proprio agio e meglio si orientano in un ambiente di tipo domestico, è opportuno che le strutture sociali residenziali e semiresidenziali prevedano questo bisogno, in modo da evitare le ripercussioni negative determinate dal tipo di ambiente caratteristico di un‘Istituzione assistenziale. Le forme di coabitazione per persone affette da demenza (che si tratti di appartamenti condivisi o di comunità domestiche) si dimostrano la soluzione ottimale a questo problema specifico ed offrono sia sicurezza che assistenza e cure professionali agli ospiti-inquilini. Si è constatato che vivere in tali forme di coabitazione conduce alla riduzione dell’intemperanza di questi ospiti ed al conseguimento di maggiore vitalità. Regrediscono significativamente i “sintomi concomitanti”, come la tendenza individuale alla caduta e le piaghe da decubito o dovute a scarsa assunzione di liquidi. In conformità con ciò, le comunità di coabitanti così costituite riferiscono un minor numero di ricoveri in ospedale fra le persone affette da demenza da loro assistite. Gli ospiti della comunità di coabitanti del “Griesfeld” sono quelli meglio nutriti: questo è il risultato a cui è giunto uno studio sullo stato nutrizionale nei soggetti affetti da Alzheimer condotto dal reparto di Geriatria dell‘ospedale di Bolzano presso diverse Case del Distretto Sanitario. L’eccellenza rilevata in questa valutazione – dovuta alle differenze relative al peso corporeo, ai dati antropometrici e ai parametri di chimica-clinica – potrebbe essere in parte ricondotta ai diversi orari dei pasti a diposizione, ed in parte anche all’attenzione ed al riguardo ivi prestati nei confronti delle preferenze e delle priorità individuali degli ospiti. I dati raccolti in “Griesfeld” sono un utile incentivo di cui ci si può avvalere per l’elaborazione di misure migliorative per il benessere degli ospiti delle Case di Riposo affetti da demenza senile. Dott. Albert March, Primario del Reparto di Geriatria dell’Ospedale di Bolzano Obiettivi e principi delle “unità speciali” per l’assistenza delle persone malate di demenza Il decorso della malattia può comportare, per le persone affette da demenza, la progressiva perdita della capacità di comprendere il mondo reale che le circonda. Proprio per questo motivo è questo mondo circostante, che a queste persone si manifesta, a doverle accompagnare a scopo di protezione, guida, sorveglianza. Nell’accompagnamento e nella cura degli individui affetti da demenza bisogna sviluppare una nuova “cultura dell’assistenza”. Nelle case di degenza si devono creare le condizioni necessarie per una vita che sia il più possibile focalizzata sulle necessità e sulle risorse, e che si configuri come autodeterminata. A tal fine, fra l’altro, si devono controbilanciare i limiti già esistenti e deve essere consentita una vita dignitosa e in linea con l’autobiografia dei singoli. Le pesone ammalate di demenza devono sentirsi bene. (Commissione federale di Brandeburgo per l’assistenza sociale, 2011) La soddisfazione dei nostri (e delle nostre) ospiti è imprescindibile. una persona affetta da demenza si sente a proprio agio se > è trattata con rispetto - la sua umanità è riconosciuta nelle sue peculiarità; > le sue necessità e capacità sono tenute in considerazione e tutelate; > ha dei legami sociali; > le sue attività la tengono impegnata in modo sensato; > l’organizzazione con cui viene strutturata la sua giornata le consente di orientarsi nella propria quotidianità; > può vivere in un’atmosfera tranquilla e che non le dia motivi di stress Per venire ancora di più incontro alle particolari esigenze dei nostri ospiti affetti da qualche forma di decadimento cognitivo nel 2007 ad Egna si è inaugurata in Griesfeld una nuova divisione di cura per persone affette da demenza (il nome dato al progetto è: “un “altro” vivere”). In un ambiente tranquillo e protetto, tali ospiti sono accompagnati nel loro mondo, e si ha cura di tenersi sul loro piano emotivo. Nel Griesfeld questa divisione di cura funziona secondo il concetto di “centro diurno”, a Montagna gli ospiti affetti da tali disturbi cognitivi sono assistiti in questo modo 24 ore su 24. I principi seguiti dalle unità speciali di cura ed accompagnamento per persone affette da demenza I seguenti principi vengono osservati per la cura degli ospiti malati di demenza nelle case di degenza Griesfeld – Egna – e Lisl Peter – Montagna: Normalità, situazioni e condizioni affini alla vita quotidiana: L‘assistenza globale deve consentire una vita il più possibile vicina alla quotidianità. Lo svolgersi della giornata per l’ospite deve avere una struttura il più possibile vicina a quella di una qualsiasi “normale” giornata in un ambiente casalingo e familiare. L’appartamento in cui sono ospitati questi anziai è dotato di mobili e diverse suppellettili simili a quelle degli appartamenti di una volta. Occupazione e attivazione attraverso personale specialistico con formazione specifica. Il personale assistenziale ha il compito di osservare gli ospiti, di impegnarli con delle attività, di dar loro delle regole e/o istruzioni, di stimolarli e di indurli a quelle attività che normalmente avrebbero svolto quotidianamente. A tal riguardo si annoverano, ad es., la collaborazione e complicità nel cucinare, nella rassegna e lettura dei giornali, nei lavori manuali. Le regole imposte dal personale assistenziale si svolgono in modo pianificato tenendo conto della biografia dell’ospite. Per indirizzare la cura e l’assistenza si fa riferimento alla biografia, le necessità, le risorse e il benessere dell’ospite. La cura delle persone affette da demenza avviene in un piccolo gruppo di 9 person L‘assistenza avviene in base ad un orientamento terapeutico del milieu (Heeg, Radzey, 2001, Schäufele, Weyerer, 2001, Brüggeman ed al., 2009). Tali divisioni speciali, in entrambe le Case di degenza - Griesfeld e Lisl Peter - hanno un’impostazione segregativa, cioè la separazione spaziale dalle persone non affette da demenza. Entrambe le unità di cura offrono la possibilità di soddisfare i bisogni degli anziani che soffrono di demenza e di assisterli in modo mirato e focalizzato sulle loro necessità. Ammissione e trasferimento interno degli ospiti La ammissione degli ospiti ed il trasferimento in questi reparti speciali di assistenza e cura avviene in seguito ad una valutazione interdisciplinare ad opera di una commissione indipendente. Quest’ultima si compone di: responsabile del servizio assistenziale, geriatra/ medico della Casa ed uno degli assistenti operativi nell’unità speciale di cura. La definizione della diagnosi di demenza è conforme al sistema di classificazione internazionale ICD 10 dell’Organizzazione mondiale della sanità (OMS - World Health Organization) > Disturbi mnestici > Declino delle facoltà intellettuali > In un secondo momento, chiara riduzione dell’autonomia personale nelle attività quotidiane > Durata die sintomi > 6 mesi Affinché un ospite possa essere ammesso nella divisione speciale di cura devono essere soddisfatti i seguenti requisiti: >Valutazione interdisciplinare entro 4 settimane > Diagnosi di demenza oppure QI ≤ 18 > L’ospite necessita di guida o assistenza nell’assolvimento delle attività quotidiane ( valutazione tramite il programma di arricchimento strumentale – P.A.S.) > Mobilità ( valutazione tramite il programma di arricchimento strumentale – P.A.S.) > Capacità di relazione (capacità di gruppo) > Disponibilità almeno allo svolgimento di brevi attività > Presenza di atteggiamenti di gestione “impegnativa” (p.es.: agitazione comportamentale, comportamenti aggressivi - verbali o non verbali, variazioni comportamentali) ( valutazioni attraverso la scala CMAI di Cohen-Mansfield) Criteri di esclusione dai reparti speciali di cura ed assistenza sono: > che l’Ospite non può essere integrato nel gruppo, nel lungo termine > che l’Ospite è definitivamente allettato ed ha totale dipendenza, secondo i criteri di valutazione del P.A.S. (conformemente al testo del Programma di Arricchimento Strumentale – P.A.S.: “Il paziente non è nelle condizioni di utilizzare autonomamente mezzi meccanici di ausilio) Ritrasferimento interno di un Ospite Gli ospiti appartenenti al gruppo di convivenza per persone affette da disturbi cognitivi devono essere ritrasferiti all’interno della struttura se > è soddisfatta la condizione della loro totale costrizione a letto > l’Ospite non può essere integrato nel gruppo in modo durevole Il trasferimento deve aver luogo al più tardi entro le 2 settimane successive all’ingresso del criterio. La determinazione in favore di un ritrasferimento avviene ad opera della commissione indipendenteinterdisciplinare. Concetto e criteri riguardanti il personale dei reparti speciali di assistenza per persone affette da forme di demenza senile La coabitazione di anziani affetti da forme di demenza impone che questi ospiti possano esperire una quotidianità stimolante, che l’ “impronta” che hanno ricevuto dalle esperienze biografiche abbia il giusto riconoscimento e che la routine quotidiana riesca nel complesso bene. E questo ci conduce alla frase: La qualità di vita è più della qualità assistenziale. Da ciò consegue in ogni caso che la qualità dell’assistenza prestata deve essere a posto sotto il profilo professionale, ma che i collaboratori e le collaboratrici devono possedere anche qualifiche aggiuntive, che li mettano nelle condizioni di rendere variopinta e vivace una quotidianità altrimenti monotona. Ciò richiede la capacità di condurre la “gestione di una casa”, di coinvolgere altri individui con le loro peculiari capacità, di interpretare con il buon umore situazioni “ambigue” in modo diverso e di organizzare una vita di gruppo.” (Klie, 2004) Prospetto delle qualifiche richieste al collaboratore operante nelle divisioni di cura speciali per malati di demenza La conoscenza dell’ospite e del suo comportamento consente al collaboratore di reagire in modo adeguato ad atteggiamenti difficili da affrontare e di sviluppare strategie risolutive. La cura e l’assistenza di persone affette da demenza è sempre un’assistenza individualizzata e giocata sul piano relazionale e pertanto richiede particolari competenze da parte del collaboratore. Si richiede che il collaboratore sia: > Volontariamente impiegato in questo reparto > che sia pronto e disposto ad entrare in relazione con gli ospiti > pronto a riflettere e mettere in discussione il proprio comportamento >flessibile >creativo > molto comunicativo >paziente >gentile > disposto a lasciarsi avvicinare > che abbia capacità empatiche >che conosca bene la lingua e il background culturale dell’ospite Con riferimento a questo concetto di assistenza e cura, i collaboratori devono essere impiegati in un team interdisciplinare che disponga fra l’altro di competen- ze nell’ambito dell’economia domestica, della manualità ed abilità artigianale, nel campo terapeutico e in quello di esperienza infermieristico/assistenziale. Tutti i collaboratori che nell’ambito delle proprie competenze e funzioni hanno diretto contatto con questi ospiti devono soddisfare i seguenti requisiti: > devono possedere idoneità fisica ed una disposizione di fondo positiva (non avere, dunque, atteggiamento pregiudizialmente ostile) nel rapportarsi con persone che sono cambiate a causa della loro malattia > devono disporre di conoscenze di base in merito alle malattie gerontopschiatriche ed alle possibili terapie > devono essere competenti nel rapportarsi con persone affette da demenza (p.es.: quanto a possibili comportamenti strani e vistosi comportamenti “impegnativi”) > devono conoscere i metodi e le possibilità di conferire un’organizzazione strutturale delle giornate > Partecipano regolarmente alle formazioni professionali specialistiche Il collaboratore gestisce la routine quotidiana del gruppo di convivenza Compiti e prospetto delle qualifiche che deve possedere il collaboratore sorvegliante Il successo di nuovi approcci nella cura ed assistenza di persone dementi dipende fortemente dalle qualifiche e dalla disposizione del collaboratore. Proprio al sorvegliante spetta un ruolo chiave, poiché è responsabile in modo determinante per l’effettiva traduzione del concetto in pratica operativa. La sorvegliante di un gruppo di coabitanti deve padroneggiare un esteso ambito di mansioni. A tal fine sono significative le competenze sociali e personali, oltre a quelle professionali. È di grande importanza che essa conosca e stia dietro alle nuove forme coabitative e di assistenza. La collaboratrice deve andare con rispetto incontro all’ospite coabitante, riconoscerne la dignità e comportarsi quindi con riguardo. (Heeg, 2002) L’ambito dei compiti di un sorvegliante, a parte il mettere temporaneamente da parte la propria personalità, può essere suddiviso in quattro campi principali, per i quali sono richieste di volta in volta precise qualifiche professionali > comprendere le persone affette da demenza e assisterle in modo adeguato > strutturare la quotidianità del gruppo di coabitanti in modo professionale > gestire l’economia domestica “comune” > fornire assistenza …dispiega le tue ali Non ebbe fortuna Icaro nel suo volo, ciò che conta è averci provato… Da alcuni anni ormai abbiamo accettato la “sfida” posta dalle disfunzioni cognitive senili e ci adoperiamo per assistere persone che presentano comportamenti “impegnativi” attraverso una forma di accompagnamento speciale - la coabitazione in una “comunità”. Il nostro progetto pilota è partito nel 2007. In questo periodo abbiamo sperimentato molte cose, e fatto sia buone che cattive esperienze. Con l’ausilio e la consulenza specialistica e professionale del Dott. March – primario del Reparto di Geriatria dell’Ospedale di Bolzano – e dell’Istituto universitario UMIT di Hall, nel Tirolo austriaco, è stato possibile dimostrare i benefici effetti di questa forma di assistenza in molte rilevazioni e analisi condotte su questi anziani. È nostro desiderio esporli ora sinteticamente in questo nostro opuscolo. Noi non abbiamo la pretesa che la nostra esperienza costituisca la soluzione alla sfida che la demenza è, ora, e che continuerà ad essere ancora in futuro, vogliamo bensì offrire il nostro contributo nel perseguimento di una forma di accompagnamento che fornisca a persone malate di demenza un’assistenza il più possibile conforme al principio di “normalità”. In questa sede desidero ringraziare di cuore tutti i collaboratori e le collaboratrici che hanno contribuito – internamente ed esternamente – alla realizzazione di questa “idea” e che vi hanno creduto e vi credono da sempre. La direttrice Cornelia Ebner Colofone Gennaio 2012 Titolo: Un “altro” vivere Indirizzo: “Griesfeld” APSP – Egna Testi a cura di: Dott.ssa Daniela Deufert, Dott.ssa Elke Knitel-Grabhera, Dott.ssa Prof.ssa Elfriede Fritz - Università privata “UMIT” di Hall (A) Responsabile: Cornelia Ebner – Direttrice della APSP “Griesfeld” Tel. 0471 826335 [email protected] Partner di progetto: Università privata “UMIT” di Hall - Tirolo (A) Dott. Albert March – Primario del Reparto di Geriatria dell’Ospedale di Bolzano, Supervisore e Direttore Scientifico del progetto Sonja Plaickner – Supervisore dei contenuti clinico-assistenziali Provincia Autonoma di Bolzano - Alto Adige – Ripartizione 24- Famiglia e politiche sociali. Info & contatto: Griesfeld · Cornelia Ebner · Via Val di fiemme 41 39044 Egna · [email protected] · Tel. 0471 826 335
Scaricare