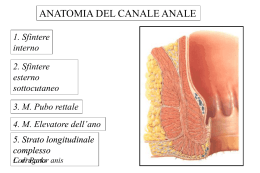
REGIONE PIEMONTE S.O.C. Medicina Fisica e Riabilitazioone Direttore Dr. Carlo Chiacchio Prevenzione e riabilitazione dell’incontinenza urinaria Un approccio multidisciplinare Alba, 21 giugno 2008 CORSO TEORICO APPROCCIO FISIATRICO DELLA PAZIENTE CON INCONTINENZA URINARIA IL PERCORSO TERAPEUTICO RIABILITATIVO NELLA RIABILITAZIONE DEL PAVIMENTO PELVICO Giancarlo Rando COMPETENZE DEL MEDICO • Ricercare sempre la ridotta o assente attività volontaria dei nel corso di una visita uro ginecologica di routine • Informare la paziente della disfunzione muscolare perineale, del tipo di trattamento previsto e dell’opportunità della terapia • Verificare la reale motivazione della paziente a prevenire e a curare • Adeguare il programma riabilitativo allo stato clinico della paziente • Prescrivere, senza esitare, la terapia riabilitativa • Disporre sempre del consenso informato • Affidare la paziente a personale sanitario abilitato e adeguatamente addestrato a praticare correttamente la terapia riabilitafiva • Programmare controlli a intervalli minimi di sei mesi per i primi due anni dalla Conclusione della terapia riabilitativa e quindi di un anno nelle pazienti con recupero stabile della attività perineale. • Non interrompere, con l’interruzione della terapia riabilitativa, il dialogo Intrapreso con la paziente. ANAMNESI UNA RACCOLTA METICOLOSA • Precedenti patologie • Precedenti interventi chirurgici • Patologie genito - urinarie • Eventuali complicanze • Parità • Modalità dei parti • Patologie che possano intensificare il fenomeno bronchite cronica ostruttiva, asma, ipertensione, diabete, obesità, stipsi malattie neurologiche, depressione ….. • Farmaci assunti • • • • • • Attività sessuale Alvo Rachide e postura Stato mentale Grado di abilità Ambiente sociale e culturale • Abitudini, lavoro e stile di vita • Introito quotidiano di liquidi ALCUNE PATOLOGIE CONCOMITANTI • • • • • • • • Diabete mellito Bpco, asma M. di parkinson Distiroidismi Cardiopatia ischemica, aritmica, PM Ipertensione arteriosa Stipsi Prolassi, defecazione ostruita, perineo discendente, anismo • Linfedema secondario arti inferiori • Depressione dell’umore ANAMNESI UNA RACCOLTA METICOLOSA • • • • • • • • • • • • • Esordio, natura e durata del sintomo Frequenza Quantità delle fughe Modalità di comparsa Necessità o meno di adoperare protezioni Minzioni quotidiane e notturne Abitudine a trattenere lo stimolo Presenza di altri sintomi a carico dell’apparato urinario o di prolasso Impatto sulla vita sociale e sulla qualità della vita Impiego di questionari validati Attesa dalla terapia proposta Motivazioni Disponibilità a subire un eventuale intervento chirurgico. ANAMNESI DELL’ INCONTINEZA • • • • • • • • • • • • • • • DISTRURBI MINZIONALI PRE OPERATORI MOMENTO DELLA COMPARSA DELLE FUGHE ED ANDAMENTO EVENTUALI COMPLICANZE E REINTERVENTI LIQUIDI INTRODOTTI DIARIO MINZIONALE STIMOLO ALLA MINZIONE MINZIONI SPONTANEE EVENTI NOTTURNI PERCEZIONE SOGGETTIVA DI INCONTINENZA PAD TEST ALVO PERCEZIONE DELLE FUGHE FREQUENZA DELLE FUGHE URGENZA MINZIONALE TEST DI. AUTOVALUTAZIONE • • • • • • • • • • • • • FUGHE : A RIPOSO DA DISTESA E SEDUTA AI PASSAGGI O AI TRASFERIMENTI POSTURALI CON TOSSE DA DISTESA, SEDUTO, IN PIEDI AL MATTINO, AL POMERIGGIO, DI NOTTE A RIPOSO DISTESA E SEDUTO CON MANOVRA DI VALSALVA IN PIEDI A RIPOSO IN PIEDI CON SFORZO IN PIEDI IN MOVIMENTO CAMMINO CORSA SCALE RAPPORTO ALTRO • • • • ESAME OBIETTIVO E.O Addominale ( globo vescicale ) E.O. Perineale ( precedenti lacerazioni da parto, tono del nucleo centrale fibroso, tendenza a discendere sotto sforzo o disceso a riposo ) Aspetto dei genitali esterni ( ipoestrogenismo, beanza vulvare ) Esame vaginale ( prolassi delle pareti vaginali, alterazioni meatali, diverticoli uretrali e di fistole urinarie vaginali ) • • Tono a riposo, forza contrattile resistenza del muscolo pubococcigeo Prolasso ( es . criterio POPQ dell’ICS per la quantificazione del prolasso degli organi pelvici; classificazione Half Way Sistem di Baden e Walker ) • Visita a vescica piena ( visualizzazione di fughe, loro entità, sforzo necessario per determinarle ) UN’INCONTINENZA URINARIA A GETTO CON PONZAMENTO MINIMO, O UNA FUGA DOPO MINZIONE, A VESCICA VUOTA, INDUCONO AL SOSPETTO DI UN’INSUFFICIENZA SFINTERICA. • Test di Bonney ( mostrerebbe la capacità di ottenere la continenza urinaria riducendo il difetto fasciale laterale ) • • • Visita in posizione ginecologica ed anche in ortostatismo E.O neurologico ( tono dello sfintere anale, sensibilità, contrazione volontaria del perineo ) Valutazione funzionale ( PC test, sinergie muscolari, coordinazione respiratoria ) NEL SOSPETTO DI VESCICA NEUROLOGICA COMPLETARE CON VALUTAZIONE DELLO STATO MENTALE E MOTORIO, DELLA SENSIBILITÀ DEL PERINEO, DELL’ANO, DEI GENITALI ESTERNI E DEGLI ARTI INFERIORI, DEI RIFLESSI ANALE E BULBOCAVERNOSO E DEI RIFLESSI TENDINEI VISITA FISIATRICA • • • • • • • • Esame obiettivo addominale Esame obiettivo perineale Stress test ( tosse , m. valsalva ) Tono anale a riposo Tono anale tonico Tono anale fasico Sinergie muscolari/selettivita’ Coordinazione respiratoria STIPSI. LA BESTIA NERA • • • • • • • • SCALA DI WEXNER 1 Frequenza delle evacuazioni ( 0 - 4 ) Tempo di defecazione ( 0 – 4 ) Dolore addominale ( 0 – 4 ) Tentativi infruttuosi / die ( 0 – 4 ) SCALA DI WEXNER 2 Episodi di defecazione difficile ( 0 – 4 ) Episodi di defecazione incompleta ( 0 – 4 ) Lassativi/ Assistenza manuale/Clisteri ( 0 – 4 ) Anni di durata delle stipsi ( 0 – 4 ) ESAMI CHE TUTTE LE PAZIENTI DEVONO ESEGUIRE • • • • Esame delle urine Urinocoltura Valutazione del residuo postminzionale Diario minzionale. Q-TIP TEST Esecuzione facoltativa Semplice da realizzare Non costoso Fastidioso Non modifica l’indirizzo terapeutico Attendibilità in discussione da studi comparati con l’ecografia perineale PAD TEST Consente di oggettivare e quantificare le fughe di urine Peso di un assorbente prima dell’uso e dopo 20’-60’ di attività fisica e di colpi di tosse ad un volume vescicale predefinito ( positivo se vi è un incremento ponderale di 1 grammo ) Peso dopo 24 ore di normale attività quotidiana ( positivo se vi è un incremento ponderale di 4 grammi ) E’ DI UTILITÀ NELLA CLINICA , NELLA RICERCA E NEGLI STUDI CLINICI. PERCEZIONE DELLA CONTINENZA E CAMBIO DI PAD • Contrazione dell’assunzione di liquidi • Minimo 2 – 3 pad / die molto bagnati ( 10% ) • Media 3 – 4 pad / die molto bagnati ( 70% ) • Massimo 6 pad / die molto bagnati + mutandina diurna o notturna ( 20% ) OSSERVAZIONI • Frequente discordanza tra percezione del “ bagnato “ e pad test • “ molto bagnato “ = 160 – 510 gr • “ abbastanza bagnato “ = 55 – 490 gr • “ poco bagnato “ = 0 – 450 gr TERAPIA L’anamnesi, l’esame clinico e le necessarie indagini strumentali consentono di formulare una corretta diagnosi per proporre alla paziente la possibile terapia L’OPZIONE TERAPEUTICA DEVE RISPETTARE RIGOROSAMENTE ALCUNI PRINCIPI: • L’alleanza anatomo-funzionale tra il pavimento pelvico e gli organi pelvici spiega l’efficacia della terapia riabilitativa • Nessun trattamento riabilitativo può ripristinare l’integrità anatomica di un muscolo, di una fascia, di un legamento • Nessun trattamento chirurgico può restituire la funzione ad un muscolo • Nel ripristino dell’alleanza anatomo-funzionale tra il pavimento pelvico e gli organi pelvici, la riabilitazione uro-ginecologica e la chirurgia uroginecologica non possono essere alternative, ma elettive o complementari • Nella donna le disfunzioni muscolari perineali, il prolasso urogenitale e la distrofia urogenitale singolarmente o, in diversa associazione tra loro, possono provocare sintomi diversi • L’incontinenza urinaria compromette il benessere psicofisico • La possibile prevenzione, la risoluzione o il semplice miglioramento di uno o più sintomi possono derivare esclusivamente da una visione clinica che, considerando le diverse entità patologiche ed il relativo ruolo patogenetico favorente o determinante, consente una terapia semplice o combinata • La riabilitazione uro-ginecologica non è una terapia alternativa, ma elettiva o complementare come la terapia ormonale sostitutiva e la chirurgia uro-ginecologica FOLLOW UP • Inizia due mesi dopo la fine del primo ciclo di trattamento • Se occorre si effettua una visita di controllo a distanza prima di iniziare il trattamento e dopo aver richiesto eventuali correttivi • Altri controlli a non meno di sei mesi • Eventuali trattamenti di richiamo o più evoluti NOSTRA ESPERIENZA • • • • • • • • • • • Oltre 450 pazienti osservate Prevalenza dell’indicazione alla riabilitazione Prevalenza di partecipazione al I ciclo di trattamento Numerose pazienti non tornate al primo controllo Buona risposta globale ( soggettiva ed oggettiva ) Difficoltà a mantenere i risultati ottenuti Pochissime le pazienti definitvamente asciutte Il follow up continua……… Significativo il numero dei richiami al trattamento Significativo, ma non eclatante il ricorso alla chirurgia Significativi, ma non eclatanti gli insuccessi e gli abbandoni totali
Scaricare