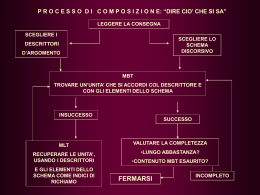
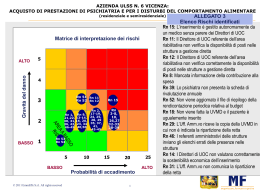
Azienda Ospedaliera di Cosenza UO FORMAZIONE COMITATO TECNICO PREPOSTO AL CONTROLLO DELLE INFEZIONI OSPEDALIERE La prevenzione delle ICA La prevenzione delle ICA Monitoraggio sistematico dei dati microbiologici C. Giraldi 27 giugno 2013 INFEZIONI ASSOCIATE A PRATICHE ASSISTENZIALI SANITARIE (ICA) sono la complicanza più frequente e grave dell’assistenza sanitaria Luogo Incidenza di infezioni Ospedale 5-10 % Lungodegenza/ RSA 5 % Ass.domiciliare 1 % In Italia si verificano circa 450.000 infezioni/anno in pazienti ricoverati in ospedale STUDI MULTICENTRICI DI INCIDENZA INFEZIONI DEL SITO CHIRURGICO IN ITALIA luogo tipo di reparto n° di ospedali o reparti n° di pazienti Incidenza (%) Greco, 1991 Abruzzo, Campania, Sardegna chirurgia generale (20) 7641 Moro, 1991 Roma, Arezzo chirurgia generale (3), ortopedia (1) 1019 433 13,6 4,9 1,2 autore, anno ASR Friuli Venezia-Giulia Friuli Venezia Giulia Moro, 2002 e 2005 Argentero, 2006 Emilia Romagna Piemonte chirurgia: gastrica, colorettale, appendicectomia, colecistectomia, mastectomia protesi d’anca, riduzione aperta di frattura chirurgia: gastrica, colorettale, appendicectomia, colecistectomia, mastectomia protesi d’anca, riduzione aperta di frattura 1402 7,4 1044 1,5 1298 6,2 405 1,2 interventi di ernia 4389 interventi sul colon 844 1 8,5 STUDI MULTICENTRICI DI INCIDENZA INFEZIONI IN TERAPIA INTENSIVA IN ITALIA autore, anno luogo Carrieri, 2003 Italia Malacarne, 2004 (progetto Giviti) Busetti, 2006 Italia tipo di reparto n° ospedali o n° pazienti reparti terapia intensiva 2160 neonatale (21) terapia intensiva (71) tutte le unità di Friuli Venezia terapia Giulia intensiva della Regione Incidenza (%) 17% dei neonati sviluppano sepsi a 48 ore dal ricovero 9493, di cui 25% infezione al ricovero 11% durante il ricovero 5903 eleggibili 7% al ricovero e durante il ricovero 3215 2003: 16,8 % polmoniti/ 1000 giornate di ventilazione 2004: 17,7% polmoniti/ 1000 giornate di ventilazione INFEZIONI ASSOCIATE A PRATICHE ASSISTENZIALI SANITARIE il 5-10% si manifesta in modo epidemico frequentemente sostenute da microrganismi MDR sepsi e polmoniti 20-30% mortalità INFEZIONI ASSOCIATE A PRATICHE ASSISTENZIALI SANITARIE Luogo Incidenza di infezioni Ospedale 5-10 % Lungodegenza/ RSA 5 % Ass.domiciliare 1 % Integrazione DIVERSI LIVELLI DI RESPONSABILITÀ Ministero della Salute Assessorati Regionali alla Sanità Direzione Generale e Sanitaria Aziende Sanitarie Direzione Infermieristica Responsabile CIO/AMS Direttori Dipartimenti/ Strutture complesse Responsabili Servizi MICROBIOLOGIE Coordinatori infermieristici Operatori (medici, infermieri, OSS, …) …… Maria Luisa Moro 2012 Azienda Ospedaliera di Cosenza COMITATO TECNICO PREPOSTO AL CONTROLLO DELLE INFEZIONI OSPEDALIERE Direttore dr. Osvaldo Perfetti COMITATO TECNICO PREPOSTO AL CONTROLLO DELLE INFEZIONI OSPEDALIERE Dr. Osvaldo Perfetti, Coordinatore Direzione Sanitaria P.U. Dr.ssa Cristina Giraldi, Vice Coordinatore Direttore U.O. Microbiologia e Virologia Dr.ssa Antonella Benvenuto, Coordinatrice G.O A. Dr. Clemente Peta, Direttore U.O.C. Chirurgia Falcone Dr. Franco Cesario, Responsabile SSD Malattie Infettive Dr. Gianfranco Scarpelli, Direttore U.O.C. Neonatologia Dr.ssa Ripalta Diterlizzi, Direttore U.O.C. Anestesia e Rianimazione Dr. Alfonso Noto, Direttore U.O.C. Medicina Valentini Dr. Renzo Bonofiglio, Direttore U.O.C. Nefrologia, Dialisi e Trapianti Dr. Filippo Canino, Direttore U.O.C. Prevenzione Protezione Ambientale Dr.ssa M. Addolorata Vantaggiato, Responsabile SSD Clinical Risk – Management Aziendale Dr. Franco Spadafora, Direttore SITROS Sig.ra Caterina Barberio, I.C.I. Coordinatrice Infermieri C.I.O. Sig.ra M. Teresa Multari, Responsabile Procedimento Amministrativo I° Gruppo Operativo P.O. Annunziata II° Gruppo Operativo P.O. Mariano Santo e S. Barbara Coordinatore Dr. F.Rose Dirigente Medico Direzione Sanitaria Coordinatrice Dr.ssa M. Loizzo Dirigente Medico Direzione Sanitaria Dr. F. Luciani Dirigente Medico SSD Malattie Infettive Dr.ssa C. Oriolo Dirigente Farmacista U.O. Farmacia Dr. P. Cavalcanti e Dr.ssa D. Perugini U.O. C. Microbiologia e Virologia Sig.ra C. Barberio Infermiera Sig.ra E. Stomeo Infermiera Dr. S. De Santis U.O.C. Malattie Infettive Dr. S. Dodaro U.O.C. Microbiologia e Virologia Sig.ra L. De Santo Assistente Sanitario Home page Come raggiungerci Le Infezioni Ospedaliere Organigramma CIO Normativa Curricula Obiettivi CIO Epidemiologia Prevenzione delle Inf. Sito Chirurgico Procedure Formazione ed eventi News INFEZIONI ASSOCIATE A PRATICHE ASSISTENZIALI SANITARIE sono la conseguenza di esposizioni dei pazienti a sorgenti infettive all’interno di una struttura sanitaria INFEZIONI : origine e vie di trasmissione sorgente endogena autoinfezione sorgente esogena via aerea altre vie Cute Altri individui Mani App . Respiratorio Nebulizzatori Strumentario App. Digerente Imp. condizionamento Alimenti Acqua aerosol Vestiario Polveri Prep. Letterecci Vettori App. Genitale Fattori individuali: deficit immunitari ( congeniti o acquisiti) Età Malattie cardiovascolari Malattie respiratorie Malattie dismetaboliche Malattie neoplastiche Lesioni cutanee Traumi gravi Localizzazioni Distribuzione % dei siti di infezione ospedaliera Italia ( 2002-2006) 50 45 40 35 30 20021 Serie 20062 Serie 25 20 15 10 5 0 Inf.urinarie Ferite chir Polmonite Sepsi Altro ( BMC Infect Dis 2007 Moro ML) ……………………Trends in cumulative incidence of surgical site infections in Europe Annual epidemiological report on communicable diseases in Europe 2010 Antimicrobial resistance and healthcare associated infections Laminectomy Knee prosthesis Hip prosthesis Caesarean section Colon surgery Cholecystectomy Coronary artery bypass graft by intervention category, HELICS-SSI, 2004-2008 MORTALITY RATE PNEUMONIA CATEGORY Distribuzione tasso di prevalenza secondo specificità di ricovero D.S.P. ISS 2009 INFEZIONI ASSOCIATE A PRATICHE ASSISTENZIALI SANITARIE Quali microorganismi? Eziologia Gli agenti eziologici responsabili delle IO Agenti patogeni tradizionali Agenti opportunisti scarsamente patogeni ma che diventano tali in pazienti immunocompromessi 85% batteri 15% virus e miceti i microrganismi COLONIZZAZIONE INFEZIONE Reservoir for the Spread of Antibiotic Resistant Pathogens Recognized Clinical by of Microbiology Cultures Colonized Patients Colonized Patients results Antibiotic Resistance A Global Problem L’emergenza di ceppi batterici resistenti agli antibiotici, è un problema per la sicurezza dei pazienti La diffusione delle resistenze Batteri resistenti Batteri sensibili Batteri di nuova resistenza Trasferimento genico della resistenza La pressione selettiva Rari Ceppi Resistenti I ceppi Resistenti predominano Esposizione all’antibiotico Antibiotic Resistance A Global Problem PRP VISA VRE MRSA ESBL 1961 1967 1983 All β-lactams Penicillin 3rd gen. Cephalosporin MBL 1986 Vancomycin VRSA 1988 1996 2002 Vancomycin and teicoplanin Carbapenem Vancomycin and Teicoplanin Gram-positivi Evoluzione dell’antibioticoresistenza Cocchi Gram-positivi Evoluzione dell’antibioticoresistenza Penicillina S. aureus [1940s] Meticillina [1960s] S. aureus (MRSA) meticillino-resistente penicillino-resistente S. aureus Vancomicina [1960s] S. aureus (VRSA) resistente alla vancomicina 2002 S. aureus (VISA/GISA) intermedio a vancomicina/glicopeptidi 1997 CDC, Prevent Antimicrobial Resistance, Aprile 2002 Enterococco (VRE) resistente alla vancomicina 1986 Gram-negativi Evoluzione dell’antibioticoresistenza Enterobacteriaceae ESBL caratteristiche alto grado di Resistenza Amoxicillina Ampicillina Piperacillina Azlocillina Ticarcillina Cefalotina (Cefalosporine I-II gen.) Clavulanato Sulbactam Tazobactam Cefotaxime Ceftriaxone Ceftazidime Cefepime Aztreonam Ridotta Sensibilità CEFAMICINE: Cefoxitina, Cefotetan e Moxalactam CARBAPENEMI: Imipenem, Meropenem Sensibilità Sensibilità inibiscono le ESBL Non sono idrolizzati da ESBL Carbapenems in empiric treatment of severe infections Hospital acquired pneumonia (incl. VAP) Complicated intra-abdominal infections Complicated urinary tract infections Severe skin and soft-tissue infections (incl.surgical site and diabetic foot infections) Bloodstream infections Febrile neutropenia Rossolini 2011 Resistance driving resistance in the 2000s: the ESBL / carbapenem resistance loop INCREASED CARBAPENEM-R STRAINS Pseudomonas aeruginosa X transmiss. + spread of R-genes Acinetobacter Enterobacteriacee Increased carbapenem use Select carbapenem-R strains Courtesy of V. Jarlier (modified) 2011 CARBAPENEMASI (CPE) resistenza Penicilline Cefalosporine Inibitori β lattamasi Carbapenemi ANNO 2012 EMERGENZA MONDIALE Resistenza ai Carbapenemi negli enterobatteri Klebsiella pneumoniae: resistenza ai carbapenemi 2009 2% 2010 15% Anno 2012 19.4% Comitato di Studio per gli Antimicrobici Studio carbapenemasi 25 Centri (2011) Maggio – Giugno 2011 Resistenza ai carbapenemi confermata mediante test fenotipici e molecolari in 270 enterobatteri isolati in 23/25 Centri ospedalieri Rimini, 16 novembre 2012 Enterobatteri resistenti ai carbapenemi (Totale isolati, n=270/13749) 86.7% K. pneumoniae 5.6% 2.2% 1.9% 1.9% 0.7% K. pneumoniae E. coli C. freundii E. cloacae S. marcescens K. oxytoca Sorveglianza nazionale 2011 E. aerogenes H. alvei P. mirabilis Rimini, 16 novembre 2012 Klebsiella pneumoniae produttore di KPC (n=204) 21.2% 38.2% Area chirurgica 32% Area critica Area medica 2.9% Ambulatorio RSA Area medica Area chirurgica Area critica Area riabilitativa Sorveglianza nazionale 2011 2.9% 2.9% Rimini, 16 novembre 2012 Klebsiella pneumoniae produttore di KPC (n=204) 16.2% 17.1% LRTI Emocoltura 7.8% Urine 47.1% Urine LRTI Emocoltura Ferita chirurgica Sorveglianza nazionale 2011 Catetere vascolare Pus Altro Rimini, 16 novembre 2012 100 90 Resistenza ai carbapenemi in K. pneumoniae INTERNI Interni 80 70 Media: 16.3% (219/1346) 60 Emocoltura: 22.3% (40/179) 50 Basse vie respiratorie: 18.3% (40/219); Urine: 14.4% (93/647) 40 cosenza 30 20 10 C0 C- 1 02 C03 C04 C05 C06 C07 C08 C09 C10 C11 C12 C13 C14 C15 C16 C17 C18 C19 C20 C2 C- 1 22 C23 C24 C25 0 AMCLI - Sorveglianza nazionale 2011 Rimini, 16 novembre 2012 Colistina vs K. pneumoniae KPC+ (n=102) 100 71.6 80 EUCAST (S = 80.4%) 60 40 18.6 20 7.8 1.0 1.0 0 <= 0,5 1 2 4 >= 8 Rimini, 16 novembre 2012 Che fare ? RIDUZIONE DELL’USO IMPROPRIO DI ANTIBIOTICI CORRETTE PRATICHE ASSISTENZIALI CDC,http://www.cdc.gov/ncidod/hip/giude/lonterm.htm AZIENDA OSPEDALIERA DI COSENZA COMMISSIONE PREPOSTA AL CONTROLLO DELLE INFEZIONI OSPEDALIERE (CIO) Direttore dr. Osvaldo Perfetti PROCEDURE DI PREVENZIONE DELLE INFEZIONI DEL SITO CHIRURGICO (ISC) Elaborazione Gruppo di lavoro Dott. P. Cavalcanti Dott. F. Covelli Dott. M. Garofalo Dott. F. Luciani Dott. R. Mazza Dott. C. Oriolo Dott. F. Panzera Dott. F. Perino Dott. G.L. Quirino Dott. D. Romei Bulgari Dott. F. Rose Dott. A. Talarico Dott. S. Tarsitano Dott. S. Vaccarisi Dott. G. Pasqua Sig. C. Barberio Sig. E. Stomeo Verifica Verifica clinica: Dott. P. Carnevale Dott. F. Cesario Dott. G. Corriero Dott. E. De Giacomo Dott. F. Fascetti Dott. C. Giraldi Dott. F. Guzzo Dott. F. Intrieri Dott. B. Nardo Dott. C. Peta Dott. P. Pirillo Infantile Dott. F. Togo Dott. MD Vantaggiato Direttore UOC Farmacia Direttore FF M.Infettive Direttore Dipartimento Emergenza Direttore FF UOC Urologia Direttore UOC Cardiologia Direttore UOC Microbiologia e Virologia Direttore FF UOC Otorinolaringoiatria Direttore UOC Chirurgia Vascolare Direttore Dipartimento Chirurgia Direttore UOC Chirurgia “Falcone” Direttore Dipartimento Materno- Approvazione Ottobre 2012 Direttore Sanitario PU Direttore CIO Dott. O. Perfetti Direttore UOC Ortopedia SSD Risk Management Verifica Metodologica: Dott.ssa M. Loizzo S.S. Qualità ed Accreditamento Prossima revisione 16.05.2016 Allegato n. 1 SCHEMI DI ANTIBIOTICOPROFILASSI PERIOPERATORIA Unità Operativa n. interventi 2012 Consumo 2011 Consumo 2012 Ch. Migliori 539 8.715 6.503 -2.212 -25,4 € 25.296,00 € 16.022,00 -€ 9.274,00 -36,7 Ch. Docimo 378 7.312 9.388 2.076 28,4 € 45.833,00 € 36.548,00 -€ 9.285,00 -20,3 Ch. Falcone 590 10.171 8.333 -1.838 -18,1 € 45.837,00 € 22.237,00 -€ 23.600,00 -51,5 Ch. Vascolare 543 5.407 3.690 -1.717 -31,8 € 41.920,00 € 22.353,00 -€ 19.567,00 -46,7 Neurochirurgia 784 7.650 8.427 777 10,2 € 38.322,00 € 43.202,00 € 4.880,00 12,7 Ortopedia 955 11.987 11.135 -852 -7,1 € 27.524,00 € 27.157,00 -€ 367,00 -1,3 Ch. Urologica 323 3.192 2.598 -594 -18,6 € 4.744,00 € 4.220,00 -€ 524,00 -11,0 Ostetricia/Ginec. 3557 7.529 9.136 1.607 21,3 € 6.417,00 € 10.236,00 € 3.819,00 59,5 Otorino 782 4.227 3.580 -647 -15,3 € 18.829,00 € 9.515,00 -€ 9.314,00 -49,5 Ch. Senologica 378 422 1.017 595 141,0 € 700,00 € € 577,00 82,4 Ch. Pediatrica 1322 6.149 5.508 -641 -10,4 € 12.131,00 € 7.639,00 -€ 4.492,00 -37,0 Oculistica 1527 630 647 17 2,7 € 5.349,00 € 3.668,00 -€ 1.681,00 -31,4 Ch.Toracica 128 0 174 174 Ch. Plastica 90 37 65 28 totale Delta U. delta % U. Spesa 2011 € 75,7 € 50,00 € 272.952,00 (*): interventi ordinari + parti cesarei + parti spontanei 73.428 70.201 Delta € Spesa 2012 1.277,00 € 868,00 € 868,00 € 128,00 € 78,00 € 205.070,00 Delta % € 156,0 chirurgie: consumi(n.dosi) antibiotici 2011-2012 12000 10000 8000 6000 4000 2000 0 Ch. Migli ori Ch. Doci mo Ch. Falco ne Ch. Vasco lare Neur ochir urgia Ortop edia Ch. Urolo gica Otori no Ch. Senol ogica Ch. Pedia trica Oculis tica 3192 Ostet ricia/ Ginec . 7529 Consumo 2011 8715 7312 10171 5407 7650 11987 4227 422 6149 630 Consumo 2012 6503 9388 8333 3690 8427 11135 2598 9136 3580 1017 5508 647 Ch.To racica Ch. Plasti ca 37 174 65 chirurgie: spesa antibiotici 2011-2012 50000 45000 40000 35000 30000 25000 20000 15000 10000 5000 0 Ch. Migliori Ch. Docimo Ch. Falcone Spesa 2011 25296 45833 45837 Spesa 2012 16022 36548 22237 Ch. Neurochi Ortopedi Ch. Vascolar rurgia a Urologic e a 41920 38322 27524 4744 22353 43202 27157 4220 Ostetrici a/Ginec. Otorino 6417 18829 10236 9515 Ch. Ch. Oculistic Ch.Torac Senologi Pediatric a ica ca a 700 12131 5349 0 1277 7639 3668 868 Ch. Plastica 50 128 Che fare ? RIDUZIONE DELL’USO IMPROPRIO DI ANTIBIOTICI CORRETTE PRATICHE ASSISTENZIALI CDC,http://www.cdc.gov/ncidod/hip/giude/lonterm.htm AZIENDA OSPEDALIERA DI COSENZA COMMISSIONE PREPOSTA AL CONTROLLO DELLE INFEZIONI OSPEDALIERE (CIO) Direttore dr. Osvaldo Perfetti PROCEDURA SULL’IGIENE DELLE MANI Elaborazione - Gruppo di lavoro Dott. P. Cavalcanti Dott. F. Rose Dott. F. Luciani Dott. C. Oriolo Sig. C. Barberio Sig. E. Stomeo Bevilacqua F. Urso G. Caracciolo F. Longo A. Gabriele I. Lioi E. Gaudio V. Diana A. Garofalo M. Siciliano V. CIO gruppo operativo CIO gruppo operativo CIO gruppo operativo CIO gruppo operativo CIO gruppo operativo CIO gruppo operativo Ch . Migliori Oncologia Medica Radioterapia Cardiologia (OMS) Centro Trasfusionale Fisioterapia Neuroradiologia Ch. Vascolare C. O. Ch. Gen. Ch Falcone Greco A. Cesario Amato A. De Marco G. Salvino G. Biondo D. Donato E. Longo F. Pangaro S. A. De Marco I. Gelsomino D. Greco G. Miraglia F. Cozza R. Forte C. Verifica C. O II Poliambulatorio Neurologia P. O Rogliano An. Patologica Odontostomatologia Gastroenterologia Urologia Neurochirurgia Cardiologia Pediatria Endoscopia D. Pronto Soccorso Med. Valentini Verifica Clinica Dott. William Auteri Direttore Dipartimento dei Servizi Dott. C. Giraldi Direttore UOC Microbiologia e Virologia Dott. F. Russo Direttore Dipartimento di Medicina Dott. F. Spadafora Direttore Sitros Dott. MD Vantaggiato SSD Risk Management Verifica Metodologica Dott.ssa M. Loizzo S.S. Qualità ed Accreditamento Approvazione 10.07.2012 Direttore Sanitario PU Direttore CIO Dott. O. Perfetti IGIENE DELLE MANI CON SAPONE E ACQUA •Bagnare prima le mani con l’acqua •Applicare una quantità di prodotto sufficiente a ricoprire tutte le superfici delle mani •Frizionare le mani palmo contro palmo •Palmo destro sopra il dorso sinistro, intrecciando le dita tra loro e viceversa •Palmo contro palmo intrecciando le dita tra di loro •Dorso delle dita contro il palmo opposto tenendo le dita strette tra loro •Frizione rotazionale del pollice sinistro stretto nel palmo destro e viceversa •Frizione rotazionale, in avanti ed in dietro con le dita della mano destra strette tra loro nel palmo sinistro e viceversa. • Siacquare le mani con l’acqua •Asciugare le mani, tamponandole accuratamente con una salvietta monouso. •Usare la stessa salvietta per chiudere il rubinetto. In alternativa usare il getto d’aria calda IGIENE DELLE MANI CON SOLUZIONE ALCOOLICA Versare nel palmo della mano una quantità di prodotto sufficiente per coprire tutta la superficie delle mani, comprese le dita, con la stessa tecnica del lavaggio con acqua e sapone Frizionare le mani palmo contro palmo Palmo destro sopra il dorso sinistro, intrecciando le dita tra loro e viceversa Palmo contro palmo intrecciando le dita tra di loro Dorso delle dita contro il palmo opposto tenendo le dita strette tra loro Frizione rotazionale del pollice sinistro stretto nel palmo destro e viceversa Frizione rotazionale, in avanti ed in dietro con le dita della mano destra strette tra loro nel palmo sinistro e viceversa Una volta asciutte le tue mani sono sicure. Antibioticoresistenza Il ruolo del laboratorio di Microbiologia DIAGNOSI MICROBIOLOGICA identificazione agente eziologico e ATB tempestività dei risultati PROGRAMMI DI CONTROLLO DELLE INFEZIONI collaborazione con il CIO epidemiologia nazionale ed internazionale epidemiologia locale orientare le terapie empiriche sorveglianza: “alert organisms” _______ sangue ………… urine I trend aminoglicosidi aminopenicilline amoxicillina cefalosporine III gen. fluorchinoloni ac.clavulanico trimethoprim sulfametossazolo Escherichia coli _______ sangue ………… urine aminoglicosidi amoxicillina ac.clavulanico cefalosporine III gen. fluorchinoloni Klebsiella pneumoniae _______ sangue Vancomicina E.faecium Gram positivi Oxacillina S.aureus Eritromicina S.pneumoniae Penicillina S.pneumoniae Escherichia coli: percentage (%) of invasive isolates with resistance, by country, EU/EEA countries, 2011 third-generation cephalosporins fluoroquinolones aminoglycosides < 1% 1% to <5% 5% to 10% 10 to 25% 25% to 50% ≥ 50% No data reported Escherichia coli: overall resistance and resistance combinations among invasive isolates tested against aminopenicillins, fluoroquinolones, third-generation cephalosporins and aminoglycosides (n=54 338), EU/EEA countries, 2011 Resistance pattern N. of isolates % of total 22 586 41.6 Total (all single resistance) 19 293 35.5 Aminopenicillins 17 954 33 Fluoroquinolones 1 236 2.3 Aminoglycosides 103 0.2 Fully susceptible SINGLE RESISTANCE (TO INDICATED DRUG CLASSES) RESISTANCE TO TWO CLASSES OF ANTIMICROBIAL DRUGS Total (all two classes combinations) 6 457 11.9 Aminopenicillins + fluoroquinolones 4 610 8.5 Aminopenicillins + third-generation cephalosporins 964 1.8 Aminopenicillins + aminoglycosides 797 1.5 Fluoroquinolones + aminoglycosides 86 0.2 RESISTANCE TO THREE CLASSES OF ANTIMICROBIAL DRUGS Total (all three classes combinations) 3 864 7.1 Aminopenicillins + fluoroquinolones + aminoglycosides 1 867 3.4 Aminopenicillins + third-generation cephalosporins + fluoroquinolones 1 796 3.3 Aminopenicillins + third-generation cephalosporins + aminoglycosides 201 0.4 RESISTANCE TO FOUR CLASSES OF ANTIMICROBIAL DRUGS Aminopenicillins + third-generation cephalosporins + fluoroquinolones + aminoglycosides 2 138 3.9 STATI EUROPEI Escherichia coli: trends of invasive isolates with combined resistance (resistant to fluoroquinolones, third- generation cephalosporins and aminoglycosides), by country, EU/EEA countries, 2008–2011 IT 0 5 10 % % combined resistance 20 30 Klebsiella pneumoniae: percentage (%) of invasive isolates with resistance, by country, EU/EEA countries, 2011 third-generation cephalosporins < 1% 1% to <5% 5% to 10% 10 to 25% 25% to 50% ≥ 50% No data reported aminoglycosides fluoroquinolones Klebsiella pneumoniae: percentage (%) of invasive isolates with combined resistance (resistance to third generation cephalosporins, fluoroquinolones and aminoglycosides), by country, EU/EEA countries, 2011 < 1% 1% to <5% 5% to 10% 10 to 25% 25% to 50% ≥ 50% No data reported Pseudomonas aeruginosa: percentage (%) of invasive isolates with resistance to, by country, EU/EEA countries, 2011 Piperacillin ± tazobactam ceftazidine < 1% 1% to <5% 5% to 10% 10 to 25% 25% to 50% ≥ 50% No data reported fluoroquinolones aminoglycosides Staphylococcus aureus: percentage (%) of invasive isolates resistant to meticillin (MRSA), by country, EU/EEA countries, 2008–2011 Enterococcus faecalis: percentage (%) of invasive isolates with resistance, by country, EU/EEA countries, 2011 high-level resistance to aminoglycosides vancomycin Antibioticoresistenza Il ruolo del laboratorio di Microbiologia DIAGNOSI MICROBIOLOGICA identificazione agente eziologico e ATB tempestività dei risultati PROGRAMMI DI CONTROLLO DELLE INFEZIONI collaborazione con il CIO epidemiologia nazionale ed internazionale epidemiologia locale orientare le terapie empiriche sorveglianza: “alert organisms” Gestione Informatica del laboratorio di Microbiologia Azienda Ospedaliera - Cosenza SISTEMA INFORMATICO ACCREDITATO DI GESTIONE DEI LABORATORI PROGRAMMA DEDICATO DI ELABORAZIONE EPIDEMIOLOGICA Epidemiologia locale Impostazione terapia empirica Limitare la diffusione dei MDR Microbiologia elaborazione dati epidemiologici N. campioni positivi e negativi/anno N. microrganismi identificati/indagini/anno Chemio sensibilità-resistenza microorganismi isolati/anno Report di confronto antibiotico- resistenza (%) vs anni precedenti REPARTI CAPI DIPARTIMENTO CIO AZIENDA OSPEDALIERA COSENZA EPIDEMIOLOGIA 2012 SU TUTTI I MICROORGANISMI ISOLATI Azienda Ospedaliera di Cosenza UOC Microbiologia e Virologia Direttore dr. Cristina Giraldi isolati 2012 700 600 500 400 300 200 100 0 % RESISTENZA ANNI 2009-2010-2011-2012 E. coli 50 45 40 ESBL 22 % 35 30 25 20 15 10 5 2009 % R 2010 % R 2011 % R 2012 % R 0 Azienda Ospedaliera di Cosenza UOC Microbiologia e Virologia Direttore dr. Cristina Giraldi Klebsiella pneumoniae 80 70 ESBL 65% CPE 30% 60 50 40 2009 % R 30 2010 % R 20 2011 % R 10 2012 % R 0 Azienda Ospedaliera di Cosenza UOC Microbiologia e Virologia Direttore dr. Cristina Giraldi ALERT KLEBSIELLA PNEUMONIAE 2009 2011/12 KLEB 1 KLEB 2 KLEB 3 KLEB 4 KLEB 5 Ampicillina R R R R R Amox ac.clav I R R R R Piperacillina R R R R R Pipe/tazob S R R R R Cefazolina R R R R R Cefotaxime R R R R R Gentamicina S R S S R Nitrofurantoina R R R R R Norfloxacina R R R R R Ciprofloxacina R R R R R Tetraciclina S I S S R Amikacina S S R R R Ceftazidime R R R R R Imipenem S S R R R Meropenem S S R R R Cefepime R R R R R Cefoxitina S R R R R Trim/sulf S R R R R Tigeciclina S S S S R Levofloxacina R R R R R Staflococco aureo 40 MRSA 35% 35 30 25 20 2009 % R 15 2010 % R 10 2011 % R 2012 % R 5 0 Azienda Ospedaliera di Cosenza UOC Microbiologia e Virologia Direttore dr. Cristina Giraldi Acinetobacter baumannii 100 90 80 70 60 50 40 30 20 10 0 2009 2010 2011 2012 Azienda Ospedaliera di Cosenza UOC Microbiologia e Virologia Direttore dr. Cristina Giraldi Pseudomonas aeruginosa 100 90 80 70 60 50 40 30 20 10 0 2009 % R 2010 % R 2011 % R 2012 % R Azienda Ospedaliera di Cosenza UOC Microbiologia e Virologia Direttore dr. Cristina Giraldi Enterococcus faecalis 50 45 40 35 30 25 20 15 10 5 0 2009 % R 2010 % R 2011 % R LINEZOLID GENTAMICINA HL TEICOPLANINA VANCOMICINA IMIPENEM 2012 % R Enterococcus faecium 100 80 60 40 20 0 Azienda Ospedaliera di Cosenza UOC Microbiologia e Virologia Direttore dr. Cristina Giraldi Ruolo Microbiologo DIAGNOSI INFEZIONE identificazione agente eziologico e ATB tempestività step by step dei risultati con il clinico PROGRAMMI DI CONTROLLO DELLE INFEZIONI epidemiologia nazionale ed internazionale epidemiologia locale orientare le terapie empiriche sorveglianza attiva: “alert organisms” Ruolo del laboratorio di Microbiologia SORVEGLIANZA ATTIVA Tempestivo riconoscimento dei pazienti infetti o colonizzati e il loro rapido isolamento Microbiologo e CIO Alert organisms programma di sorveglianza delle infezioni nosocomiali che identifica tempestivamente gli “alert organisms”, germi sentinella ad elevata pericolosità per capacità di: diffondersi rapidamente anche con cluster epidemici causare infezioni gravi diffusione di resistenze agli antimicrobici Alert organisms Report IFIC 2008 Microrganismi ad elevata diffusibilità e pericolosità • S.pyogenes • Legionella spp. • Micobatteri • Bacillus anthracis Microrganismi che possono diffondere resistenze agli antimicrobici Methicillin-resistent S.aureus (MRSA) Vancomycin-intermediate S.aureus (VISA) Vancomycin –resistent enterococci (VRE) • Aspergillus spp. MDR P.aeruginosa • Salmonella e Shigella MDR A.baumannii • Clostridium difficile MDR M.tuberculosis • S.maltophilia ESBL enterobacteria CPE enterobacteria Clostridium difficile Alert organims Richiede azioni immediate tra Gruppo Operativo CIO (GO CIO) e UO di provenienza (referenti CIO) Flow chart organizzativa alert ALERT UO (EQUIPE DIRIGENZA) REFERENTI UO GO CIO CONTROLLO AMBIENTALE CONTROLLO PULIZIA IO COMPILAZIONE SCHEDA RACCOLTA DATI IT LEGENDA CIO: COMITATO INFEZIONI OSPEDALIERE GO: GRUPPO OPERATIVO CIO ICI: INFERMIERA GO IO: INFEZIONE OSPEDALIERA IT: INFEZIONE COMUNITARIA/TRASFERITA DPI: DISPOSITIVI DI PROTEZIONE INDIVIDUALE CORRETTO UTILIZZO DPI ISOLAMENTO CONTROLLO CONTATTI Trend temporali di MRSA in Nefrologia Isolati da emocolture e CVC ALERT maggio 2011 S O R V E G L I A N Z A novembre 2011 CONTROLLI maggio2012 Alert organims 2011/12 S.gr.A Listeria TBC Legio Campil Enteroco Salmo E.coli Enterob Proteu MRSA Pseud Acin C.diffic Klebs 0 10 20 30 40 ceppi 2012 50 60 ceppi 2011 70 80 90 ALERT Infezioni Ospedaliere (IO) ed Infezioni non isorte nell'UOC di degenza (IC) anni 2011 2012 UO rianimazione neonatologia neurologia geriatria medicina interna reumatologia m.infettive ematologia med urgenza nefrologia gastroenterologia cardiologia pediatria ch.docimo ch.vascolare urologia ortopedia neuroch. ch. Ped. TOTALE 2011 2012 n.IO n.IT n.TOT n.IO n.IT n.TOT 66 3 69 58 8 64 11 10 21 12 6 18 2 0 2 2 0 2 11 20 31 6 11 17 16 36 52 2 20 22 3 17 20 10 10 20 4 10 14 3 5 8 1 1 2 1 3 4 0 11 11 0 2 2 12 29 41 3 18 21 4 7 11 2 9 11 4 1 5 1 4 5 0 6 6 2 3 5 2 0 2 5 2 7 2 2 4 4 3 7 3 1 4 1 2 3 7 4 11 0 1 1 9 15 24 18 12 30 4 7 11 0 1 1 161 180 341 130 120 248 IO da alert organisms 2011 47% 2012 52% “alert organisms” e INFEZIONI OSPEDALIERE NEFROLOGIA N. TOTALE ISOLATI ALERT ORGANISMS 382 405 11% 41 ALERT ORGANISMS IO 5% 29% 21 12 2011 n. totale campioni 2012 anno 2011 anno 2012 n.3051 n.2820 14% 3 “alert organisms” e INFEZIONI OSPEDALIERE CHIRURGIE n. totale isolati Alert organism 162 159 6% 10 Alert organism IO 10 % 70 % 17 7 2011 n. totale campioni 2012 anno 2011 anno 2012 n. 514 N.224 59 % 10 “alert organisms” e INFEZIONI OSPEDALIERE NEUROCHIRURGIA n. totale isolati Alert organism Alert organism IO 156 166 19 % 14 % 37% 24 9 2011 30 60 % 18 2012 anno 2011 anno 2012 n. campioni per patologia n. 257 n.262 n. tamponi di sorveglianza n. 1545 n. 1854 “alert organisms” e INFEZIONI OSPEDALIERE rianimazione n. tot isolati Alert organism 300 Alert organism 228 23 % 28% 95% 69 90 % 66 64 2011 n. totale campioni 2012 anno 2011 anno 2012 n. 1688 n.1100 58 “alert organisms” e INFEZIONI OSPEDALIERE MEDICINE n. tot isolati 659 Alert organism 484 20 % 133 32% 17 % 83 42 2011 n. totale campioni Alert organism 28% 24 2012 anno 2011 n. anno 2012 n. 4879 3592 COMITATO TECNICO PREPOSTO AL CONTROLLO DELLE INFEZIONI OSPEDALIERE e MICROBIOLOGIA E VIROLOGIA Febbraio 2013 PROTOCOLLI OPERATIVO PER LA SORVEGLIANZA E IL CONTROLLO DELLA TRASMISSIONE DEGLI ENTEROBATTERI PRODUTTORI DI CARBAPENEMASI (CPE) Come affrontare il problema in ospedale? ESECUZIONE TAMPONE RETTALE PROTOCOLLI OPERATIVO PER LA SORVEGLIANZA E IL CONTROLLO DELLA TRASMISSIONE DEGLI ENTEROBATTERI PRODUTTORI DI CARBAPENEMASI (CPE) CASO INDICE CPE+ misure di isolamento screening con tamponi rettali per individuare i colonizzati CPE+ (settimanali fino a 3 settimane)* • A tutti i pazienti assistiti dalla stessa equipe • Se il caso è autosufficiente, ai compagni di stanza • Se il caso è allettato, ai compagni di stanza più a tutti i pazienti allettati del reparto PAZIENTI AL MOMENTO DEL RICOVERO CON RISCHI SPECIFICI screening con tamponi rettali •Non è indicato il proseguimento dello screening dopo la dimissione PROTOCOLLI OPERATIVO PER LA SORVEGLIANZA E IL CONTROLLO DELLA TRASMISSIONE DEGLI ENTEROBATTERI PRODUTTORI DI CARBAPENEMASI (CPE) Tampone rettale per ricerca CPE CPE+ ISOLAMENTO Tampone rettale per ricerca CPE Tampone rettale per ricerca CPE n.1/sett. per 3 sett. PROTOCOLLI OPERATIVO PER LA SORVEGLIANZA E IL CONTROLLO DELLA TRASMISSIONE DEGLI ENTEROBATTERI PRODUTTORI DI CARBAPENEMASI (CPE) PAZIENTI AL MOMENTO DEL RICOVERO CON RISCHI SPECIFICI Tampone rettale per ricerca CPE Il controllo è possibile Enterobatteri produttori di carbapenemasi Picco incidenza pre-intervento Israele (marzo 2007) 55.5 casi/100,000 gg-deg screening con tamponi rettali Israele (gennaio 2005 - maggio 2008) Schwaber MJ, CID 2011 Limitare la diffusione di MDR è mission impossible? ANTIBIOTICORESISTENZA Diagnosi •Test di screening •Test di conferma Utilizzo razionale degli antibiotici Sorveglianza •Raccolta sistematica e trasmissione dei dati •Reportistica Misure per prevenire la trasmissione •Ricerca attiva dei pazienti colonizzati •Implementazione e monitoraggio delle precauzioni da contatto GRAZIE
Scarica