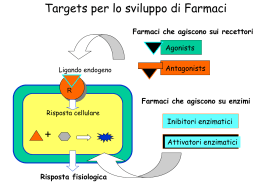
Complementi di Fisiologia Tiziana Pietrangelo CLASSIFICAZIONE BIOCHIMICA DEGLI ORMONI •PROTEICI 1. Ormone della crescita (GH) 2. Prolattina (PRL) 3. Ormone adrenocorticotropo (ACTH) 4. Paratormone (PTH) 5. Calcitonina 6. Insulina 7. Glucagone 8. Somatostatina 9. Polipeptide pancreatico 10. Ormoni ipotalamici (CRH, TRH, GHRH, GnRH) 11. Inibenti VIP 12. Vasopressina 13. Ossitocina • 1. 2. 3. 4. GLICOPROTEICI Ormone tireotropo (TSH) Ormone follicolo-stimolante (FSH) Ormone luteinizzante Gonadotropina corionica (hCG) • 1. 2. 3. 4. 5. STEROIDEI Cortisolo aldosterone 17 b-estradiolo Progesterone Testosterone • DERIVATI DA AMINOACIDI Tetraiodotironina (T4) Triiodotironina (T3) Adrenalina Noradrenalina 1. 2. 3. 4. Principi generali di endocrinologia ormoni riproduzione Testicolo Ovaio Crescita e sviluppo Ossa Muscoli Organi diversi omeostasi pH Temperatura Glicemia Volume dei liquidi corporei Pressione arteriosa Produzione, utilizzazione e deposito di energia Ossa Muscoli Organi diversi BIOSINTESI, SECREZIONE E TRASPORTO EMATICO Proormone: ormone peptidico Granuli di secrezione Fenilalanina: catecolamine Tirosina: ormoni tiroidei Diffusione (ormoni steroidei e tiroidei) Colesterolo: ormoni steroidei Ormoni in circolo viaggiano libere o legate a proteine trasportatrici specifiche (alta affinità e bassa capacità) o aspecifiche (bassa affinità e alta capacità come le albumine) CLASSIFICAZIONE DEI RECETTORI DI MEMBRANA Recettori tirosinchinasici (IGF) Recettori serintreoninchinasici (fattori di liberazione RF e inibizione IF) Recettori accoppiati a proteine G (catecolamine, colinergici muscarinici, glicoproteici, glucagone, paratormone) Recettori guanilatociclasici (peptide natriuretico atriale) Recettori delle citochine (GH, prolattina, leptina) Recettore tirosin-chinasi PKG Cellule endoteliali: arginina-NO – attivazione guanilato ciclasi solubile e produzione GMPc Partecipano a diverse funzioni dall’emopoiesi alle risposte immunitarie come promotori e regolatori Agiscono con modalità autocrina e paracrina ma in alcuni casi trasportate dalle proteine del sangue con modalità endocrina Legandosi a specifici recettori innescano risposte cellulari che coinvolgono l’espressione genica Hanno emivita breve Citochine diverse svolgono la stessa funzione sulla stessa cellula (RIDONDANZA) e/o la stessa citochina può agire su tipi cellulari diversi che esprimono recettori per la stessa citochina (PLEIOTROPISMO) RIDONDANZA: ostacola lo studio di una determinata funzione cellulare PLEIOTROPISMO: applicando la stessa citochina si ottengono più risposte cellulari Classificazione alquanto confusa: -Interleuchine (citochina prodotta da un leucocita ad attività su altri leucociti, immunità acquisita: stimola la proliferazione dei linfociti B e T attivati da un antigene) -Interferoni (α, β, γ, 1) liberate dai linfociti in risposta alle infezioni virali, attivano macrofagi e natural killer che aggrediscono le cellule infettate dal virus. Hanno anche attività antitumorale; IFN α è usato con successo nel trattamento dell’epatite C; IFNα e γ nel trattamento di neoplasie sistemiche -Chemiochine liberate dai leucociti, attraggono verso l’area infiammata neutrofili ed altri leucociti SUPERFAMIGLIA DELLE IMMUNOGLOBULINE SUPERFAMIGLIA DEI RECETTORI ACCOPPIATI A PROTEINE G (RECETTORI SERPENTINI ) CUI APPARTENGONO TUTTI I RECETTORI DELLE CHEMIOCHINE SUPERFAMIGLIA DEI RECETTORI TIROSINCHINASI CUI APPARTERTENGONO I RECETTORI PER GLI INTERFERONI E MOLTE INTERLEUCHINE Recettore serintreoninchinasico Recettori per le citochine Attivazione genica da Ormoni Steroidei Steroid Hormone Blood Vessel Crosses the Plasma Membrane Intracellular Receptor (Inactive) Attivazione Genica Target Cell RECETTORI STEROIDEI Recettore intracellulare Recettori nucleari e loro classificazione •Ormoni 1. ormoni tiroidei, recettore TR sottotipo alfa e beta 2. Estrogeni, recettore ER, sottotipi alfa e beta 3. Testosterone, recettore AR 4. Progesterone recettore PR 5. Aldosterone, recettore MR 6. Cortisolo, recettore GR • 1. 2. 3. Vitamine 1,25-(OH)2-colecalciferolo: recettore VDR Acidi retinoici: recettore acido retinoico sottotipi alfa, beta e gamma Acido 9-cisretinoico: recettore RXR sottotipi alfa, beta e gamma • Metabolici 1. Acidi grassi, Recettore PPAR (peroxisome proliferator activated reeptor) tipi alfa beta e gamma 2. Ossisteroli, recettore LXR, sottotipi alfa e beta 3. Acidi biliari, recettore BAR Catabolismo a carico di reazioni enzimatiche epatiche ed extraepatiche Parametri regolati omeostaticamente •Concentrazione delle molecole nutrienti •Concentrazione di O2 e CO2 •Concentrazione dei prodotti di rifiuto •pH •H2O, sodio, potassio, cloruri, calcio •Volume e pressione del sangue •temperatura Contributi dei sistemi organici all’omeostasi Ipotalamo si dispone dorsalmente a: chiasma ottico, stelo infundibolare, corpi mammillari e terzo ventricolo; si suddivide in 4 gruppi nucleari organizzati nella zona periventricolare, mediale e laterale tra cui nucleo soprachiasmatico, il paraventricolare, il sopraottico, mentre nella zona mediana abbiamo neuroni diffusi. All’interno dell’ipotalamo si trovano l’organo vascolare della lamina terminale e l’eminenza mediana Regola la secrezione temporale degli ormoni attraverso il nucleo soprachiasmatico che contiene l’orologio biologico che è sincronizzato al ciclo di luce e buio attraverso le proiezioni retinoipotalamiche. I neuroni ipotalamici depolarizzati liberano neurotrasmettitori nel sistema portale ipotalamoipofisario localizzato nello stelo infundibolare che raggiunge la adenoipofisi Ogni parte del SNC comunica con l’ipotalamo. L’ipotalamo riceve informazioni dal sistema olfattivo attraverso il tubercolo olfattivo, la corteccia piriforme e l’amigdala. Dal nervo vago e dal glossofaringeo attraverso il nucleo del tratto solitario arrivano informazioni al nucleo ipotalamico paraventricolare e all’area ipotalamica laterale . L’area postrema e l’organo sottofornicale hanno connessioni con i nuclei ipotalamici, coinvolti nella funzione omeostatica e neuroendocrina. Dall’arteria carotide interna deriva l’arteria ipofisaria superiore che si divide in molte anse capillari da cui originano le vene portali ipofisarie formando il sistema portale ipofisario. I vasi fenestrati permettono la diffusione dei peptidi verso le cellule dell’ipofisi anteriore. Ipofisi: nella sella turcica dello sfenoide separata dall’encefalo mediante il diaframma della sella. Pesa 0,5-1 g Cellule somatotrope Cellule tireotrope Cellule gonadotrope Cellule mammotrope Cellule corticotrope Fattore di inibizione della prolattina β-endorfina somatotropina Somatostatina o fattore di inibizione dell’ormone della crescita Ormone stimolante i melanociti TIROIDE ed ormoni TIROIDEI Trasportatore accoppiato 2sodio-1ioduro TGB: globulina legante la tiroxina Trasportatore pendrina Tiroide secerne il 90% T4: nel fegato e nei reni T4 viene attivato a T3 , l’ormone biologicamente più attivo captato mediante trasporto facilitato dalle cellule bersaglio. Viene metabolizzato dalle deiodasi L’ormone tiroideo presenta azione su: •Metabolismo basale e termogenesi regolando la velocità di consumo di O2 a riposo •Metabolismo intermedio di carboidrati, lipidi e proteine ( piccole quantità di stimola la sintesi di glicogeno e di proteine, viceversa la demolizione ) •Simpaticomimetica, aumento della responsività cellulare •Sistema cardiovascolare, aumento della gittata, dilatazione periferica •crescita normale, stimola la secrezione di GH e di IGF-1 e sinergizza con essi •SNC • riduzione del metabolismo basale •Scarsa tolleranza al freddo •Aumento massa corporea •Affaticamento •Polso debole e lento •Riflessi lenti e reattività mentale lenta (cretinismo) •Scarsa crescita (nanismo) •Mixedema, infiltrazione di carboidrati complessi nella pelle •gozzo Terapia sostitutiva Assunzione adeguata di iodio Morbo di Basedow o morbo di Graves, malattia autoimmune in cui l’organismo produce erroneamente un anticorpo LATS (stimolatore tiroideo ad azione prolungata) che stimola i recettori TSH sulle cellule tiroidee nonché crescita e secrezione della tiroide. LATS non è soggetto a feedback negativo. Tumore •Aumento metabolismo basale e termogenesi •Degradazione delle riserve metaboliche •Palpitazioni -Asportazione chirurgica •Irritazione,ansietà -Somministrazione di •Esoftalmo iodio radioattivo •gozzo -farmaci antitiroidei gozzo Ipotiroidismo: Ipertiroidismo: •Insufficienza primaria della tiroide •Assenza di iodio nella dieta •LATS •Secondario a ipersecrezione ipotalamica o adenoipofisaria Ghiandole surrenali ormoni steroidei: Aldosterone Glucocorticoide cortisolo Ormoni sessuali e Deidroepiandrosterone catecolammine Ipofisi: nella sella turcica dello sfenoide separata dall’encefalo mediante il diaframma della sella. Pesa 0,5-1 g Cellule somatotrope Cellule tireotrope Cellule gonadotrope Cellule mammotrope Cellule corticotrope Fattore di inibizione della prolattina β-endorfina somatotropina Somatostatina o fattore di inibizione dell’ormone della crescita Ormone stimolante i melanociti Ipersecrezione di cortisolo: sindrome di Cushing Ipofisi: nella sella turcica dello sfenoide separata dall’encefalo mediante il diaframma della sella. Pesa 0,5-1 g Cellule somatotrope Cellule tireotrope Cellule gonadotrope Cellule mammotrope Cellule corticotrope Fattore di inibizione della prolattina β-endorfina somatotropina Somatostatina o fattore di inibizione dell’ormone della crescita Ormone stimolante i melanociti Ormone della crescita La mancanza di GH o la anomalia dei suoi recettori producono nanismo L’eccesso di GH produce gigantismo Pigmei africani sono bassi perché mancano di IGF I Adulti con carenza di GH tendono ad avere meno massa muscolare e forza GH è essenziale per il mantenimento della massa muscolare cardiaca Ormone della crescita (Somatotropina) L’ormone della crescita (somatotropina, STH, o nota anche come GH del nome inglese growth hormone, cioè ormone della crescita) è un peptide di circa 191 amminoacidi , contenente due ponti disolfuro. Esso è l’ormone più presente nell’adenoipofisi. La sua struttura è molto simile a quella della prolattina e dell’ormone placentare umano denominato somatomammotrofina corionica. Al contrario di quanto si possa immaginare, il GH animale non è completamente omologo a quello umano. Una volta nel torrente circolatorio, l’ormone della crescita si trova legato a proteine Plasmatiche, o di trasporto, chiamate GHBP prodotte , come quasi tutte le proteine Plasmatiche, a livello epatico. Una volta giunto a livello della cellula bersaglio il GH si lega ai suoi recettori di membrana , i quali mediano una serie di segnali intracellulari Tirosinchinasici. Esso agisce principalmente stimolando: • Un aumento del volume delle cellule (ipertrofia); • Un aumento del numero cellulare (iperplasia) ; Il GH stimola la divisione cellulare e inibisce l’apoptosi Il risultato di queste azioni è la crescita in altezza, dovuta: all’allungamento delle ossa, ad un aumento della massa muscolare, un aumento delle dimensioni dei singoli organi, compreso il cuore, polmoni, reni e intestino. Azioni del GH SINTESI PROTEICA Collabora con gli ormoni tiroidei, con gli ormoni sessuali steroidei e con l'IGF-1 al processo di sviluppo e accrescimento dell'apparato muscoloscheletrico. Garantisce il trofismo muscolare e osseo nell'adulto. TESSUTO ADIPOSO EFFETTI CONTROINSULARI Il GH favorisce la mobilizzazione dei grassi, stimola la lipolisi. Aumenta l’ossidazione degli acidi grassi, favorendo il dimagrimento e la sintesi di corpi chetonici nei tessuti La somministrazione cronica di GH ha effetti iperglicemizzanti con ridotta utilizzazione di glucosio, ridotta glicogenosintesi e insulino resistenza GH aumenta la conc plasmatica di acidi grassi (scissi dai trigliceridi) e di glucosio (inibendole l’utilizzo muscolare) rendendoli disponibili rispettivamente per il muscolo e per il cervello. Questo quadro si instaura anche nel digiuno prolungato e quando le esigenze metaboliche dell’organismo superano le riserve disponibili di glucosio Crescita ossea • La somatotropina aumenta l’attività degli osteoblasti, attività che supera quella degli osteoclasti, permettendo la crescita ossea. Gli osteoblasti iniziano in questo modo la deposizione di osso, processo seguito dalla deposizione di fosfato di calcio (Calcificazione). Quando un osteoblasto costruisce l’osso, alla fine viene immobilizzato all’interno del tessuto osseo circostante e si trasforma in un altro tipo di cellula chiamata osteocita, che mantiene la matrice circostante ma non deposita più tessuto osseo. • Gli osteoblasti depositando nuovo tessuto sulla superficie esterna dell’osso, ne permettono un aumento in lunghezza e in circonferenza. Questo aumento della circonferenza è accompagnato da un riassorbimento di osso da parte degli osteoclasti posti sulla superficie interna della cavità midollare ( cavità ossea centrale ). Il GH esercita indirettamente alcune delle sue azioni di promozione della crescita stimolando le somatomedine o fattori di crescita insulinosimili • GH stimola le cellule epatiche a produrre e rilasciare nel sangue IGF I •IGF I viene prodotto localmente da vari tessuti e rilasciato in modo paracrino (motivo per cui durante il periodo di accrescimento postnatale, la [GH] e di [IGF I] non sono maggiori che nell’adulto, ma l’accrescimento è sorprendente [IGF I] dipende anche da: •Nutrizione adeguata (il digiuno diminuisce la [IGF I] pur aumentando [GH] •Età (nella pubertà aumenta [IGF I] pur rimanendo costante [GH] •Fattori locali (gonadotropine e ormoni sessuali stimolano la produzione di IGF I nei testicoli, nelle ovaie e nell’utero) •IGF II, importante nello sviluppo fetale, non è controllato dal GH Crescita: GH Azione permissiva: Ormone tiroideo Insulina Androgeni estrogeni Acromegalia: ipersecrezione di GH dopo l’adolescenza, quando le cartilagini epifisarie si sono chiuse La produzione dell’ormone della crescita segue il ritmo circadiano; nell’uomo si osservano picchi secretori con valori massimi durante la notte (un’ora dopo l’inizio del sonno profondo) quando raggiunge un valore pari a 5 volte quello diurno. Aumenti della [GH] si hanno in risposta ad esercizio fisico, stress e ipoglicemia Gli stimoli metabolici per l’aumento del GH sono: aumento degli aminoacidi ematici (pasto ricco di proteine), diminuzione degli acidi grassi ematici La sua secrezione segue al contrario lo sviluppo umano, esso è maggiormente prodotto nell’età infantile e la sua sintesi si riduce intorno ai cinquant’anni, quando addirittura la sua concentrazione arriva ad essere meno della metà di un individuo di circa vent’anni. La secrezione di GH, pur diminuendo dopo la media età, continua suggerendo che esso oltre a promuovere la crescita esercita importanti azioni metaboliche e favorisce il sistema immunitario. Effetti del GH sull’accrescimento La mancanza di GH o la anomalia dei suoi recettori producono nanismo L’eccesso di GH produce gigantismo Pigmei africani sono bassi perché mancano di IGF I Adulti con carenza di GH tendono ad avere meno massa muscolare e forza GH è essenziale per il mantenimento della massa muscolare cardiaca • Un aumento del glucosio plasmatico e la sua entrata mediante altri canali induce: → Un aumento dell’ATP intracellulare; → Un blocco dei canali del potassio e conseguente depolarizzazione; → Un apertura dei canali del calcio voltaggio dipendenti; • Una elevata concentrazione di GH, o di IGH-1, porta una inibizione del rilascio di insulina dalle cellule pancreatiche, dell’assunzione di glucosio nelle cellule e conseguente condizione di iperglicemia. • Il GH sembra anche essere implicato nel fenomeno dell’ipertensione, per un‘aumentata ritenzione di sodio a livello renale, che porta ad un’aumentata resistenza vascolare Somatostatina NH2-Ala-Gly-Cys-Lys-Asn-Phe-Phe-Try-Lys-Thr-Phe-Thr-Ser-Cys-OH Somatostatina 14 • Ha un emivita di pochi minuti, per proteolisi del legame Trp8-Lys9. Essa agisce legandosi a propri recettori; i sottotipi di tali recettori sono cinque ed essi sono maggiormente presenti al livelli dell’adenoipofisi. • La somatostatina prodotta a livello ipotalamico viene trasportata dalla circolazione portale ipotalamica verso I'ipofisi anteriore dove è in grado di inibire la secrezione della somatotropina o GH dell'ormone che stimola la tiroide (TSH, Thyroid-Stimulating Hormone) Somatostatina: l'ormone della vecchiaia, aumenta con l'avanzare degli anni La somatostatina è un ormone polipeptidico prodotto dall’ipotalamo e da cellule del sistema APUD (sistema neuroendocrino diffuso, composto da cellule chiare endocrine definite cromaffini localizzate in tutto l‘apparato digerente). È prodotta in varie sedi dell‘organismo, in particolare dalle cellule D antrali dello stomaco (inibisce cellule G produttrici di gastrina, regolandone la funzione – vedi patogenesi dell'ulcera duodenale), nell'asse ipotalamo-ipofisario dove inibisce la secrezione di GH e prolattina e nelle cellule delta del pancreas dove inibisce il rilascio di insulina, glucagone e di acido cloridrico nello stomaco, inibisce inoltre la produzione esocrina del pancreas. Agisce anche daneurotrasmettitore ed ha un'azione stimolante su recettori colinergici e -adrenergici. È altresì utile nella terapia del sanguinamento delle varici esofagee.
Scaricare