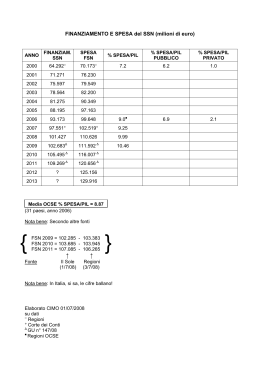
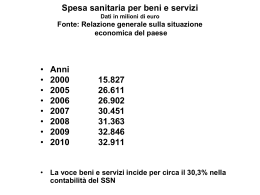
Commissione Regionale CardioCerebroVascolare Milano, 9 novembre 2012 Maurizio Bersani UO Programmazione e Sviluppo Piani – DG Sanità Regione Lombardia 2^ Workshop della Sotto Commissione Vascolare Complessità Sistema sanitario e sociosanitario Natura delle patologie, loro stadio ed evoluzione, necessità assistenziali Capacità di assistere e curare dipende da sintesi tra competenze, abilità, sensibilità individuali e meccanismi di interazione organizzativa Caratterizzati sottoinsiemi interagenti e interdipendenti ciascuno con logiche e interessi particolari Domanda popolazione che esprime bisogno di salute Offerta produce prestazioni Finanziamento raccoglie e distribuisce le risorse necessarie La Regione Lombardia •23.863 Kmq, 9.800.000 ab. •145.000 operatori sanitari •8.150 MMG e PLS •2.500 farmacie •220 ospedali, 24 IRCCS •2.600 strutture ambul. Priv. •4,5 pl x 1.000 ab. La Regione Lombardia •17.8 Mld € budget 2012 •1,9 Mln ricoveri •160 Mln prestazioni ambul. •60 Mln ricette farmac. •10% delle prestaz.: per non lombardi (50% in oncol., cardiocer.) •3,8% mobilità passiva La REGIONE e le REGOLE 4 Programmazione strategica Programma regionale di sviluppo Documento di programmazione economico finanziaria regionale (aggiornamento annuale) (aggiornamento annuale) Piano socio sanitario regionale Obiettivi di mandato dei DD.GG. DG. SANITA’5 La REGIONE e le REGOLE 3 • Le REGOLE – Valgono le regole non modificate – Ogni anno: • Affinamento, Aggiornamento, Estensione di Regole esistenti (Finanziamento, Tariffazione, Negoziazione, Sistema dei controlli, Tempi di attesa, carta SISS, …) • Nuove regole (Indirizzi di Programmazione, Farmaceutica, Piani Regionali (Oncologia, Cardiologia), …) – DGR: Determinazioni in ordine alla gestione del SSR – Obiettivi dei DDGG ASL e AAOO – 2011 CReG, MAAC DG. SANITA’ Evoluzione Anni ‘90 - Cambiamento - 502/92 Risorse • Alcuni anni dopo introduzione SSN il quadro viene nettamente mutato dalla legge delega 421 del 1992 e dai decreti legislativi 502 – 517 • Gli imperativi della finanza pubblica in crisi hanno imposto un rovesciamento di fronte • Gli obiettivi di salute vanno fissati e devono garantire a tutti determinati livelli di assistenza, in coerenza con le risorse disponibili - finanziamento DG. SANITA’ Risorse - FSN • IL FONDO SANITARIO NAZIONALE E’ COSTRUITO A PARTIRE DALLE TASSE – Parte corrente (Min. Tesoro): spese di funzionamento • • • • IRPEF, IRAP, …, imposte regionali (50%) Integrazione Stato (40%) Partecipazione Regioni Statuto Spec. (5%) Entrate proprie (ASL, AO: Ticket) (5%) – Conto capitale (Min. Bilancio): spese di investimento – Min. Salute: non ha poteri di spesa DG. SANITA’ A. Il Finanziamento del sistema • Quanto? OGGI: • Finanziamento corrente: circa 107 mld (2011) (dipende da cosa consideriamo nel finanziamento) • Spesa: + 4-5 mld ? (molte incertezze regionali) • Perché spesa > finanziamento? o Sottofinanziamento? o Sovraspesa? • In questi anni messe molte risorse in sanità: o 35 mld nel 1990 (rallentamento dal 2008) o Dal 5,1% al 7% del PIL A. Il Finanziamento del sistema Finanziamento e Spesa SSN per la gestione corrente Pubblica Finanziamento Variazione annua % su PIL Spesa Variazione annua 1990 1995 2000 34.737 47.773 66.945 8,03 7,21 4,21 5,09 5,18 5,74 6,38 7,00 41.466 48.752 70.173 - % su Finanziam. - 19,37 - Totale Variazione annua % su PIL 91.062 106.409 7,51 - 6.729 - Variazione annua 2009 - Disavanzo Privata 2005 3,51 979 - 3.228 2,05 - 8.707 17.299 - 8,79 19,74 50.173 66.051 4,82 - 96.797 109.669 7,59 3,32 5.735 - 3.260 6,30 - 3,06 24.373 27.285 29.564 8,18 2,39 2,09 94.546 124.082 139.233 - 6,33 8,63 6,25 3,05 7,40 7,20 8,10 8,70 9,20 Evoluzione al 2011 Il Federalismo: o Il D.Lgs. 42/2009: Federalismo Fiscale Costi Standard o Maggiore risparmio o maggiore spesa per il SSN? • Risparmi tra 2 e 12 mld Euro • Maggiori spese 5-7 mld o Costi di cosa: l’erogazione della prestazione? o Logica per il riparto delle risorse: quali criteri? o Quali le Regioni su cui calcolare lo standard? Costi standard Vari enti varie visioni regioni Corte dei conti Costi SSN FSN - 12 mld Appropriatezza Inappropriatezza Extra costi FSN -2 mld disavanzo FSN Il Finanziamento del sistema • Per fare cosa? Finanziamento agganciato ai LEA: • Cosa sono i LEA? o Praticamente tutto a tutti (gratis, con ticket: 2-3%) • Alternativa: Fare scelte di priorità o Fasce deboli: stranieri, poveri, deprivati; cronici, disabili, malati gravi; …? o Appropriatezza? Revisione LEA? o Ospedale vs territorio? • Su chi devono ricadere le scelte di priorità? o Cittadino (- LEA, + ticket), Aziende (efficienza), … Il Finanziamento del sistema • A chi (Regioni)? Se si applicano Costi Standard: • Attesa: più soldi alle regioni “virtuose” • Decreto: a breve nulla si muove (dibattito: chi è il benchmark [inutile, problema di immagine]) • Se il FSN cambia: si vedrà • A chi (ASL)? Decidono le Regioni (metodi e strumenti): • Diversità regionali • Sono garantiti i LEA? Sistemi sanitari Tendenze strutturali Costante aumento delle aspettative di vita Modifiche nel mix delle patologie prevalenti e conseguenze su intensità e durata dei bisogni di assistenza con forte impatto sociale Evoluzione qualitativa e incremento quantitativo della domanda sanitaria anche a seguito di più evoluta “cultura sanitaria” e propensione al consumo Evoluzione delle conoscenze sanitarie Evoluzione delle tecnologie sanitarie Sviluppo della ICT, elimina le distanze nella fruizione dei dati e massimizza circolazione delle informazioni Tensioni sul fronte economico-finanziario per la scarsità di risorse Cambiamenti istituzionali e cambiamenti organizzativi Caratteristiche dei Servizi Sanitari Elevato tasso di personalizzazione e difficoltà nella standardizzazione Elevata differenzazione di tipologie e figure professionali Richiesta di elevata circolarità delle informazioni Importante incidenza di professionalità esterne al luogo di attuale erogazione del servizio Forte livello di autonomia professionale Atteggiamenti autoreferenziali per le dimensioni dell’autonomia, l’asimmetria informativa e la trasversalità dei contenuti professionali Necessità di forte integrazione orizzontale di professionalità Necessità di gestione integrata delle aree di sovrapposizione e delle reciproche relazioni Importante sviluppo e innovazione, necessità di flessibilità e capacità di anticipazione e adattamento Criteri di progettazione e organizzazione dei Sistemi Sanitari Consolidamento della funzione di committenza e interpretazione dei bisogni centrando l’attenzione sul cittadino Progettazione e gestione di modalità diffuse di governo clinico massimizzando efficacia organizzativa e qualità delle prestazioni verso la presa in carico complessiva e la continuità assistenziale innalzando l’efficacia e l’appropriatezza dei servizi offerti Aumento dei livelli di efficienza nella allocazione e appropriato utilizzo delle risorse Integrazione delle diverse competenze professionali e mission delle organizzazioni in cui operano Adozione di una organizzazione flessibile a rete Organizzazioni Sanitarie Attori Professionisti e organizzazioni complesse Progressiva Specializzazione Coordinamento Intra ed interorganizzativo Mutamenti Istituzionali Evoluzione Epidemiologica Competenze Integrate Evoluzione verso le Reti Sanitarie Nuove Tecnologie Logica della Rete Risponde a: • Progressiva specializzazione • Esigenza di integrazione delle autonomie Reti Sanitarie Regionali Piattaforma delle reti SISS Registro STROKE Registro STEMI Rete nefropatie REL Rete neonatologia Rete udito Malattie rare EUOL EPI-network ROL RETE EU Territoriale F.S.E. Fattori di complessità organizzativa: INTERDIPENDENZA Area Sociosanitaria Complessità e difficoltà organizzative Interdipendenza Strutture Riabilitative PAZIENTE Specializzazione Accelerazione processi apprendimento Assistenza Domiciliare Strutture Ospedaliere Medici Specialisti Distretti Sanitari Servizi Ambulatoriali MMG - PLS Le Organizzazioni Sanitarie NETWORKS DI PATOLOGIA Non Reti per Centri di Eccellenza, ma messa in rete/integrazione di tutti i “nodi” (servizi che erogano prestazioni in … …) condivisione raccomandazioni cliniche/protocolli terapeutici adesione volontaria qualificazione strutture formazione basi dati mappatura percorsi Pz. valutazioni appropriatezza e qualità regolamento di rete conoscenza e ricerca Reti Sanitarie Regionali Le reti di patologia nella strategia gestionale della Regione Lombardia. Conclusioni L’organizzazione in rete costituisce un passaggio qualificante e in grado di garantire omogeneità territoriale per le attività di diagnosi e di cura per patologie caratterizzate da elevata complessità, consente al paziente di orientarsi in modo sempre più consapevole all'interno di percorsi assistenziali di tipo specialistico di elevata complessità favorisce la diffusione di conoscenze tra i professionisti - specialisti, MMG/PLS, altri professionisti - permettendo loro di indirizzarsi verso le opzioni terapeutiche più appropriate. Valorizza la progressiva specializzazione Promuove esigenza di integrazione delle autonomie Wassily Kandinsky : Composizione VIII (1923) Grazie per l’attenzione e l’ospitalità
Scaricare