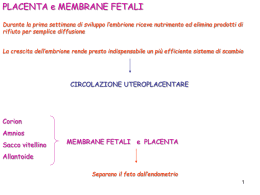
Diagnosi ecografica di placenta previa Herbert Valensise [email protected] miometrio decidua placenta membrane Placenta: schema Cordone ombelicale Camera intervillosa Villo placentare Arterie spirali Placenta previa: raggiunge/ricopre l’orifizio uterino interno (OUI) MARGINALE PARZIALE COMPLETA Ecografia transvaginale in ostetricia cervice PLACENTA TESTA Canale cervicale Placenta previa marginale: giunge in prossimità dell’orifizio uterino interno placenta Placenta previa centrale: ricopre l’orifizio uterino interno placenta Placenta previa: definizione • Placenta a termine di gravidanza > 2 cm dall’orifizio uterino interno (OUI) non impedisce mai il parto vaginale • Placenta che raggiunge l’OUI impedisce sempre il parto (parziale/centrale) • Tra 2 e 0 cm il parto è a volte ostacolato (marginale) Placenta previa: epidemiologia • Placenta < 2 cm a termine 0,6 % • Taglio cesareo per placenta previa 0,3% EPIDEMIOLOGIA • Un solo TC aumenta il rischio dello 0.65%, tre del 2,2% e quattro o più del 10%. • Altri fattori predisponenti sono il fumo di sigaretta ed un pregresso parto complicato da placenta previa; il rischio di recidiva è del 4-8% in donne dopo un primo episodio di placenta previa EPIDEMIOLOGIA Placenta previa: clinica • Antepartum: metrorragia senza dolore/contrazioni • Intrapartum: metrorragia all’inizio del travaglio di parto o perlomeno all’esordio della fase dilatante Placenta previa: diagnosi • Ecografia • La diagnosi è spesso posta in pazienti asintomatiche da un esame eseguita routinariamente nel corso della gravidanza ECO TRANSVAGINALE O TRANSADDOMINALE? MIGRAZIONE PLACENTARE • Placental migration occurs during the second and third trimesters owing to the development of the lower uterine segment, but it is less likely if the placenta is posterior or if there has been a previous caesarean section. • A retrospective review of 714 women with placenta praevia found that, even with a marginal ‘praevia’ at 20–23 weeks (i.e. the edge of the placenta reached the internal cervical os), the chance of persistence of the placenta praevia requiring abdominal delivery was 11% with no uterine scar and 50% with a previous caesarean section MIGRAZIONE PLACENTARE • In another study of 55 women with a placenta reaching or overlapping the cervical os at 18–23 weeks diagnosed by transvaginal sonography, only five had placenta praevia at birth and in all these cases the edge of the placenta had overlapped 15 mm over the os. • Conversely, although significant migration to allow vaginal delivery is unlikely if the placenta substantially overlaps the internal os (by over 23 mm at 11–14 weeks in one study,by over 25 mm at 20–23 weeks in another and by over 20 mm at 26 weeks in a third study) such migration is still possible, with a 50% chance of resolution if the placenta covers the os at 20 weeks PLACENTA PREVIA – PLACENTA ACCRETA? MANAGEMENT Placenta previa: problematiche cliniche • Metrorragia in travaglio richiede taglio cesareo • Il problema principale è rappresentato dalle pazienti che hanno metrorragia prima della maturità fetale • Evitare visite ginecologiche • Pazienti con pregresso taglio cesareo e placenta previa hanno spesso placenta accreta utero placenta sangue Distacco intempestivo di placenta (normalmente inserta) Fatttori di rischio per il distacco di placenta • • • • Ipertensione Trombofilia Restrizione di crescita intrauterina Traumi Distacco intempestivo di placenta: clinica Grado 1 Grado 2 Grado 3 +/- +++/- +++/- +/- +++/ dolorose tetania Feto Normale Sofferente morto Altro - fibrinogeno coagulopatia Metrorragia Contrazioni uterine Utero di Couvelaire Incidenza del distacco intempestivo di placenta • 0,5-1% • 80% dei casi prima del parto • Grado 1 e 2 nel 40-45% dei casi ciascuno; grado 3 nel 15% dei casi Ecografia di distacco intempestivo di placenta coagulo coagulo placenta Ecografia negativa nel 50% dei casi feto Diagnosi di distacco intempestivo di placenta • Frequentemente, si presenta come una emergenza chirurgica: dolore, utero contratto, metrorragia, sofferenza/morte fetale • Alto indice di sospetto in caso di metrorragia con contrazioni uterine, soprattutto se la placenta non è previa • L’ecografia può essere di aiuto, ma non esclude un distacco Terapia del distacco di placenta • Espletamento del parto (taglio cesareo) • Controllo ravvicinato delle condizioni materne per la possibile comparsa di emorragia da ipotonia uterina/CID • Utero di Couvelaire richiede pressochè sempre isterectomia Metrorragia nel terzo trimestre di gravidanza: inquadramento • Evitare visita ginecologica (o comunque con cautela) • Metrorragia senza dolore/contrazioni: maggiore probabilità di placenta previa, diagnosi ecografica specifica sempre • Metrorragia con dolore e contrazioni/ ipercontrattilità uterina: maggiore probabilità di distacco, diagnosi ecografica specifica solo nel 50% • In caso di metrorragia con placenta distante dall’OUI all’ecografia, si deve sempre sospettare distacco
Scaricare