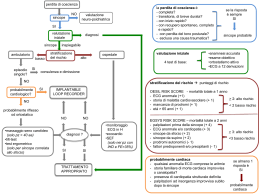
Corso di pediatria: Messina 11.11.10 IL BAMBINO CON PERDITA DI COSCIENZA Giuseppe Crisafulli U.O.C. PEDIATRIA A.O.U. Messina OBIETTIVO Identificare: Casi a basso rischio che non richiedono ulteriore assistenza Casi a rischio intermendio da tenere in osservazione Casi ad alto rischio che rchiedono ospedalizzazione LIVELLI PROGRESSIVI DI ALTERAZIONE DELLO STATO DI COSCIENZA Torpore Obnubilamento Sopore Stupor Coma moderato Coma grave ABC Paziente incosciente con funzioni vitali instabili Rianimazione cardio-polmonare Paziente incosciente con funzioni vitali stabili Paziente cosciente Monitoraggio parametri vitali Raccolta dei dati anamnestici riferiti Valutazione clinica Se persiste lo stato di incoscienza considerare il paziente in coma Cause di perdita di coscienza reale o apparente SINCOPALI NON SINCOPALI neuromediata (60-80%) • vasovagale • del seno carotideo • situazionali (spasmi affettivi) tossicologica Ortostatica cerebrovascolare (6%) • furto di sangue • emorragia/disidratazione cardiogena (5%) • malattia cardiaca strutturale • malattia del ritmo metabolica epilettica SCONOSCIUTE 10% 20% da trauma/lesione SNC psichiatrica (apparente) 5% SINCOPALE NON SINCOPALE Causa di morte (1,5/100.000 bb sani) Benigna (neuromediata) Spia di malattia potenzialmente letale Nei bambini < 1 anno deve sempre deve destare allerta Glossario “sincope vasovagale” sincope riflessa sincope neurocardiogena sincope vasodepressiva sincope neurogena La sincope situazionale è della stessa famiglia ma trova come elemento scatenante una situazione ben precisa che ricorre SINCOPE Transitoria ipoperfusione cerebrale globale clinicamente caratterizzata da: incapacità di mantenere il tono posturale insorgenza più o meno improvvisa breve durata risoluzione spontanea LA SINCOPE E’ UN SINTOMO, NON UNA DIAGNOSI Epidemiologia Il 15% della popolazione pediatrica sperimenta un episodio di sincope entro il 18° anno di vita. Ha una incidenza di 126/100.000 Costituisce l’ 1% degli accessi ospedalieri pediatrici Patogenesi sincope 8-10 sec di ipoperfusione cerebrale >15 sec di ipoperfusine cerebrale perdita di coscienza contrazioni tonico-cloniche generalizzate, con eventuale incontinenza sfinterica IPOAFFLUSSO CEREBRALE TONO SIMPATICO VIA VAGALE AFFERENTE VASODILATAZIONE VIA VAGALE EFFERENTE BRADICARDIA Riflesso di Bezold Stimolo corticale (es. vista del sangue) Stimolo a partenza limbica Scarica catecolaminergica in stress (dolore, paura) Betaendorfine? Serotonina? LIPOTIMIA PRE-SINCOPE Restringimento dello stato di coscienza con incombenza di perdita di coscienza, associata sintomi quali vertigini, astenia,nausea, offuscamento del visus, difficoltà a mantenere la stazione eretta. Laddove tale condizione evolva verso la sincope, ne costituisce il prodromo. Orientamento diagnostico ANAMNESI familiare patologica remota patologica prossima ESAME OBIETTIVO alterazioni neurologiche alterazioni cardiovascolari alterazioni metaboliche Diagnosi differenziale Sincopi Prodromi ++ (nausea,vertigini..) Crisi Epilettiche + Crisi Psicogene + (aura) Esordio graduale improvviso Aspetto cutaneo pallore cianosi variabile indifferente Manifest. Motorie + +++ +++ Traumatismi + ++ - Morso lingua + ++ - Incontinenza sfinteri + ++ - sec sec/min variabile Durata Confusione post-crisi + EEG intercritico - ++ ++ - Diagnosi di perdita di coscienza “apparente” emissione di gemiti protrazione dello stato confusionale occhi semichiusi palpebre tremolanti atteggiamenti autoprotettivi costante assenza di lesioni traumatiche Elementi di allarme Anamnesi familiare positiva per morte improvvisa a <30 anni Sincope durante esercizio fisico o in clinostatismo Sincope associata a dolore toracico, aritmia, palpitazioni Stato di coscienza sospeso Assenza di evidenti fattori favorenti Assenza di prodromi Presenza di traumi da caduta Diagnosi di sincope ortostatica Misurazione pressione arteriosa in clino/ortostatismo Entro 3’ dal passaggio clino/ortostatismo: riduzione pressione sistolica < 20 mmHg riduzione pressione diastolica < 10 mmHg aumento FC < 30 /min pressione sistolica superiore a 80 mm Hg Diagnosi di sincope cardiogena ECG 12 derivazioni E’ l’unica indagine raccomandata come esame di primo livello nei pazienti con sincope Se eseguita in vicinanza dell’evento è in grado di evidenziare: - Tachiaritmie - Blocchi atrio/ventricolari - QT lungo - Miocardiopatie/miocarditi/coronaropatie Diagnosi di sincope cardiogena accurata anamnesi attento esame obiettivo ECG tempestivo sensibilità del 96% Solo se i precedenti momenti diagnostici lasciano sospettare una cardiopatia organica o aritmogena ECG-HOLTER ECOCARDIO COLOR- DOPPLER Diagnosi di sincope vasovagale TILT-TEST In bambini > 6 anni Gold standard nella diagnosi di sincope neuro-mediata, utile anche nella diagnosi di sincope ortostatica Smaschera una labilità dei sistemi omeostatici della pressione arteriosa, substrato essenziale della sincope che ricorre Indicazioni al tilt test Sincopi ricorrenti ( > 2 episodi ogni 6 mesi) Sincopi da causa ignota senza evidenza di cardiopatia Sincope episodio sincopale se causa di trauma Sincope indotta o associata ad attività fisica con ECG negativo Ricorrenti episodi convulsivi con EEG negativo e mancata risposta a terapia anti-epilettica Controindicazioni al tilt test Primo episodio sincopale con presentazione tipica per sincope neuromediata senza trauma Sincopi ricorrenti ( < 2 episodi ogni 6 mesi) Sincope in soggetto con cardiopatia Prevenzione primaria sincope neuromediata Evitare circostanze scatenanti Prevenire condizioni endogene favorenti Praticare fisical training Praticare tilt training (?) Trattamento farmacologico riservato alle forme di particolare gravità e ricorrenza (fludrocortisone, alfa agonisti e betabloccanti) Prevenzione secondaria sincope neuromediata riconoscimento dei sintomi prodromici messa in atto di manovre in grado di far regredire l’episodio sincopale messa in atto di manovre in grado di prevenire la morbidità legata alla perdita di coscienza Diagnosi di crisi epilettica EEG Da eseguire solo in caso di: presenza di convulsioni storia personale di convulsioni perdita di conoscenza particolarmente protratta fase post critica caratterizzata da sonnolenza protratta Diagnosi di trauma/lesione SNC NEURO-IMMAGING Da eseguire solo in caso di: Perdita di conoscenza protratta o intervenuta a distanza da trauma cranico Segni clinici di ipertensione endocranica Segni neurologici focali Diagnosi di alterazione metabolica ESAMI EMATOCHIMICI Elettroliti Emogas Emocromo Glicemia Beta HCG Da eseguire in caso di: dati anamnestici o clinici suggestivi Elementi di Indicazioni alallarme ricovero Anamnesi familiare positiva per morte improvvisa a <30 anni Sincope durante esercizio fisico o in clinostatismo Sincope associata a dolore toracico, aritmia, palpitazioni Stato di coscienza sospeso Assenza di evidenti fattori favorenti Assenza di prodromi Presenza di trauma da caduta Deficit neurologici focali Alterazioni ECG Alterazioni cardiologiche strutturali o del ritmo ANAMNESI ESAME OBIETTIVO PERDITA DI COSCIENZA REALE PERDITA DI COSCIENZA APPARENTE TC ENCEFALO SINCOPE NON SINCOPE EEG LESIONI ENDOCRANICHE EPILESSIA ESAMI EMATOCHIMICI PRESSIONE ARTERIOSA CLINO/ORTOSTATISMO SINCOPE NEUROMEDIATA NORMALE PATOLOGICA ECG SINCOPE ORTOSTATICA CAUSE METABOLICHE O TOSSICHE PATOLOGICO SINCOPE CARDIOGENA NORMALE SINCOPE SITUAZIONALE Considerazioni Di fronte a un bambino con perdita di coscienza l’obiettivo deve essere quello di identificare i rari casi potenzialmente letali evitando indagini costose e fuorvianti
Scaricare