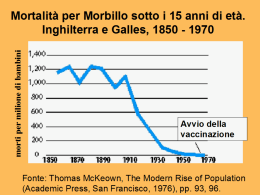
ATTUALITA’ IN TEMA DI VACCINAZIONI COMUNICARE … LE VACCINAZIONI Stefania Salmaso Centro Nazionale di Epidemiologia, Sorveglianza e Promozione della Salute Istituto Superiore di Sanità Roma ASL Roma A 28 marzo 2015 Vaccinazioni dell'età pediatrica, anno 2013. Fonte: Ministero della Salute Regione Piemonte Valle d'Aosta Lombardia P.A. Bolzano P.A. Trento Veneto Friuli Venezia Giulia Liguria Emilia Romagna Toscana Umbria Marche Lazio Abruzzo Molise Campania Puglia Basilicata Calabria Sicilia Sardegna Italia POL3 DTP3 96,7 93,7 96,0 88,8 94,5 93,7 94,3 95,7 96,1 95,8 97,1 96,8 98,0 97,7 94,6 92,7 95,7 99,0 94,2 95,3 96,8 95,4 96,6 93,2 95,8 88,3 94,3 93,7 94,2 95,8 95,8 95,9 96,7 96,7 97,9 97,7 94,6 92,7 95,7 99,0 94,2 95,3 96,8 95,3 DT-DTP3 96,8 93,8 96,0 88,8 94,4 93,8 94,6 95,8 96,0 96,0 96,8 96,8 97,9 97,7 94,6 92,7 95,7 99,0 94,2 95,3 96,8 95,4 EpB3 96,5 93,1 95,8 88,3 94,1 93,5 93,8 95,7 95,8 95,7 96,6 96,7 99,1 97,7 94,6 92,7 95,7 99,0 94,2 95,3 96,8 95,3 MPR1MPRV 92,1 83,5 92,6 68,9 86,3 89,8 87,8 85,6 91,1 90,0 93,0 87,4 88,5 92,4 84,5 86,8 90,6 91,3 87,6 88,9 91,1 88,1 M-MPR1MPRV 92,1 83,9 92,6 68,9 86,3 90,0 87,8 85,8 91,3 90,1 93,1 87,4 88,5 92,4 84,5 86,8 90,6 91,3 87,6 88,9 91,1 88,1 * dati di copertura al 24° mese, per: cicli completi (3 dosi) di DT, DTP, Epatite B, Polio, Hib e per una dose di MPR Aggiornamento 29 luglio 2014 Hib3 96,2 92,9 95,2 89,4 93,6 93,3 93,7 95,3 95,3 95,7 96,6 96,7 97,8 97,7 94,6 92,6 95,6 99,0 80,8 95,3 96,7 94,5 Copertura vaccinale per 3 dosi di vaccino HPV, coorti di nascita 1997-1998-1999 (al 31/12/2013) 1997- 69,5% CV > 70% 1998 – 69,6% 1999 – 69,4% CV < 70% http://www.epicentro.iss.it/problemi/hpv/pdf/Aggiornamento_HPV_31122013.pdf - 31/12/2013 Indagine tra le famiglie sui motivi di mancata vaccinazione – Progetto VALORE 2013 1 X 8 Regione senza ASL partecipanti 15 8 3 Numero di ASL partecipanti per la regione 13 4 1 2 3 • Esplorare le ragioni di non-vaccinazione in un campione di genitori di ragazze non vaccinate • 58 ASL in 10 Regioni Fonti informative su HPV utilizzate e fonti informative considerate più affidabili 0 10 20 30 40 50 60 70 80 Pediatra/medico di famiglia Familiari/amici Internet Ginecologo Servizio vaccinale della ASL Consultorio Farmacista Fonti informative utilizzate Fonti informative considerate più affidabili 90 % Quale consiglio sulla vaccinazione HPV avete ricevuto da un sanitario consultato? Non hanno espresso un parere sulla vaccinazione 12% Altro 3% Hanno consigliato la vaccinazione 31% Hanno consigliato di ritardare la vaccinazione 11% Hanno sconsigliato la vaccinazione 16% Pareri discordanti tra diversi operatori 28% Quali fattori hanno influenzato la decisione di nonvaccinazione? 80% Paura degli eventi avversi Non abbiamo fiducia in un vaccino così nuovo 76% Discordanza tra informazioni ricevute da diversi operatori 65% Non avevamo sufficienti informazioni su questa vaccinazione 54% Pap-test regolrmente effettuato può prevenire questo tumore 53% Nostra figlia è giovane e non sessualmente attiva 46% Questa vaccinazione non è utile 41% Questa vaccinazione non è obbligatoria 37% 34% Non abbiamo fiducia nelle vaccinazioni in generale 28% Sconsigliata da altri operatori sanitari consultati 24% Sconsigliata dal medico di famiglia Sconsigliata da parenti/amici 23% Non abbiamo sentito parlare di questa vaccinazione 22% 0 10 20 30 Molto 40 50 60 Abbastanza 70 80 90 Percezione dei referenti di Regione e ASL -VALORE 2013: Fattori che hanno influito negativamente sull’adesione alla vaccinazione HPV Progetto HProImmune: promozione delle vaccinazioni fra gli operatori sanitari La promozione delle vaccinazioni fra gli operatori sanitari in Europa : EC-DG-Sanco (Executive Agency for Health and Consumers) Durata: 36 mesi (2010-2013) Funders Paesi partecipanti: Grecia (Prolepsis, HNA), Italia (ISS), Romania (Romtens Foundation & BBU), Germania (HNA & TUD), Polonia (NIOM), Lituania (MTVC), Cipro (CUT/CII) Istituzioni coinvolte: WHO-ECEH Bonn, HPA Promuovere un corretto atteggiamento verso la pratica vaccinale, permettendo l’acquisizione di una maggiore consapevolezza del problema con conseguente miglioramento delle coperture vaccinali, fra il personale sanitario. RAZIONALE • L’esposizione occupazionale al rischio biologico è un problema di grande rilevanza per tutte le organizzazioni sanitarie. • L’OMS stima che nel mondo ci siano oltre 59 milioni di operatori sanitari impiegati presso strutture sanitarie e esposti ogni giorno a una varietà di rischi tra cui quelli biologici (epatite, tubercolosi, HIV/AIDS, SARS, ecc.) • Gli operatori sanitari necessitano di protezione verso questi rischi, anche se spesso, si considerano immuni alle malattie. • Una struttura sanitaria è al contempo un luogo di lavoro e un luogo dove ricevere e erogare cure. • La protezione degli operatori sanitari assicura anche la protezione dei pazienti e garantisce l’accesso a un servizio sanitario di qualità. I diritti degli operatori sanitari: la normativa europea • Direttiva 89/391/CEE principi generali relativi alla prevenzione dei rischi professionali e alla protezione della sicurezza e della salute • Direttiva 90/679/CEE norme relative alla valutazione e alla limitazione dei rischi, per le VPD i datori di lavoro devono offrire la vaccinazione ai lavoratori senza oneri finanziari per questi ultimi e conformemente alle legislazioni e/o prassi nazionali. Le raccomandazioni prodotte in Europa con queste due ed altre sei direttive CEE, sono state recepite in maniera diversa da paese a paese. LA NORMATIVA ITALIANA http://www.ccm-network.it/imgs/C_27_MAIN_page_919_listaFile_List11_itemName_1_file.pdf Coperture vaccinali per influenza pandemica A/H1N1v (Istituto Superiore di Sanità, 9 maggio 2010) • • • • Descrizione di un cluster di morbillo che ha coinvolto gli operatori sanitari in un ospedale universitario italiano 4 casi di morbillo in operatori sanitari indagine epidemiologica fra gli operatori sanitari; la maggior parte ha riferito una storia pregressa di morbillo. Fra quelli sottoposti a test sierologici solo un caso è risultato IgG negativo. tempestiva sospensione dell’attività lavorativa Trasmissione nosocomiale estesa di morbillo in Sardegna, 2014 Extensive nosocomial transmission in measles outbreak originating from cruise ship passenger, Sardinia, Italy 2014 Articolo in corso di pubblicazione Emerging Infectious Diseases 2015 (agosto) Caso indice: passeggero adulto di una nave da crociera in cui si è verificata un’epidemia di morbillo a Febbraio 2014 • Esantema 9 giorni dopo sbarco e rientro a casa in Sardegna • Visita in PS, ricovero per 3 giorni 80 casi di cui 44 (55%) nosocomiali Trasmissione nosocomiale estesa di morbillo in Sardegna, 2014 • Età mediana casi (N=80): 26 anni • 97% non vaccinati; 3% una sola dose • 51% almeno una complicanza, incl. 7 casi di polmonite e 2 insufficienza respiratoria • 45% ricovero ospedaliero ( 2 casi in Terapia Intensiva) • Dei 44 casi nosocomiali: 15 operatori sanitari + 29 pazienti o visitatori contagiati nel Pronto Soccorso o reparti • Lettera informativa e moduli consenso/dissenso vaccinazione distribuiti nei reparti maggiormente a rischio di contagio (Pronto Soccorso, Terapia Intensiva, Medicina): solo 2/114 operatori hanno accettato di vaccinarsi PNPV 2012-2014 alcuni tra gli obiettivi 1. Garantire l’offerta attiva e gratuita nei gruppi a rischio delle vaccinazioni prioritarie (dettagliate nei capitoli dedicati) e sviluppare iniziative per promuovere le vaccinazioni agli operatori sanitari e ai gruppi difficili da raggiungere. 2. Ottenere la completa informatizzazione delle anagrafi vaccinali e verificare lo stato vaccinale 3. Progettare e realizzare azioni per potenziare l’informazione e la comunicazione al fine di promuovere l’aggiornamento dei professionisti sanitari e per diffondere la cultura della prevenzione vaccinale come scelta consapevole e responsabile dei cittadini. COMPORTAMENTI E OSTACOLI ALLA VACCINAZIONE DEGLI OPERATORI SANITARI VALUTAZIONE QUALITATIVA: I FOCUS GROUP • Metodi - Tecnica di natura qualitativa, attraverso la conduzione di focus group Un totale di 6 focus group rivolti a: 3 sanitari che operano in prima linea con i pazienti condotti presso: PTV, OPBG e Pol. Umberto I 2 amministratori e direzione sanitaria e CIO 1 esperti di Sanità Pubblica e decisori Campione di convenienza Arruolati 8-12 partecipanti per gruppo. Modello standard per identificare gli outcomes definiti } - • Analisi - Tutti i focus group sono stati audioregistrati e trascritti. I dati sono stati elaborati con il programma NVivo 9 (QSR International) e analizzati attraverso una serie di categorie (conoscenze, atteggiamenti, bisogni, vantaggi, ostacoli e abilitanti alla vaccinazione) per tre livelli (individuale, organizzativo, istituzionale) Atteggiamento degli operatori sanitari di due ospedali italiani nell’ambito di una campagna di promozione della vaccinazione Disegno dello studio antinfluenzale indagine trasversale • Popolazione in studio personale sanitario e di assistenza a diretto contatto con i pazienti (medici, infermieri, personale paramedico, studenti e tirocinanti), presso: − Ospedale Pediatrico Bambino Gesù (OPBG) -ospedale di III livello, n. posti letto: 574 − Ospedale “Santa Maria Goretti” di Latina -ospedale di III livello, n. posti letto: 459 Su un campione del 20% delle UUOO estratto casualmente e tutte le UTI • Raccolta dati questionario standard, indagine pilota su campione di convenienza di 20 operatori sanitari • Analisi analisi descrittiva, univariata stratificata Copertura vaccinale fra gli operatori sanitari in due ospedali italiani % Progetto HProImmune, aprile 2013 90 80 70 60 50 40 30 20 10 0 influenza stagioni precedenti stagione 2014-15 varicella MPR DTP epatite B Motivi di vaccinazione contro l’influenza stagionale in due ospedali italiani. Progetto HProImmune, dicembre 2013 Per evitare di ammalarmi e di assentarmi dal lavoro Ritengo che il rischio di contrarre l’influenza in ambiente ospedaliero sia elevato La vaccinazione è importante per proteggere i miei pazienti dalla trasmissione dell’infezione Ho una patologia cronica che aumenta il rischio di complicanze L’influenza è una malattia potenzialmente grave Viene offerta in maniera attiva e gratuita in ospedale Altro Motivi di mancata vaccinazione contro l’influenza stagionale in due ospedali italiani, Progetto HProImmune, dicembre 2013 Non considero pericolosa la malattia Ho paura degli effetti collaterali Non credo nella vaccinazione Non mi è stata proposta Non mi sento sufficientemente informato sui benefici della vaccinazione Me ne sono dimenticato/Non ho avuto tempo Il vaccino non è efficace Altro DETERMINANTI DI VACCINAZIONE FRA GLI OPERATORI SANITARI: risultati dei focus group Conoscenze e opinioni questione ideologica analogie tra la popolazione generale e gli operatori sanitari opinioni riconducibili al grado di istruzione Barriere ed ostacoli bassa percezione del rischio infettivo possibili reazioni avverse gravi e potenzialmente pericolose dubbi sull’efficacia vaccinale mancanza di fiducia istituzioni/diffidenza nell’industria del farmaco uso di internet/movimenti anti-vaccinazione Atteggiamento e fattori motivazionali fiducia in colleghi protezione personale e dei familiari esperienza personale di una VPD protezione dei pazienti inconvenienti organizzativi Bisogni formazione comunicazione diffusione informazioni dati attendibili e evidenze scientifiche messaggi chiave modulati al target linee guida e raccomandazioni nazionali e regionali obbligo vaccinale (?) Conoscenze e opinioni degli operatori sanitari sulle vaccinazioni Progetto HProImmune, 2013 • Viene considerata una questione quasi ideologica e non solo basata sulle evidenze scientifiche, di cui spesso non si ha una conoscenza completa • Le opinioni personali e i dubbi degli OS presentano delle analogie con la popolazione generale • Conoscenze riconducibili al tipo di lavoro o istruzione ricevuta L’influenza in ambiente sanitario • malattia prevenibile da vaccino più frequentemente trasmessa in ambito nosocomiale • trasmissione da persona a persona per i pz esposti ad almeno 1 pz e 1 operatore contagiosi, RR 34 • gli operatori sanitari tendono a non astenersi dal proprio lavoro, anche se malati • l’isolamento in casa durante la fase sintomatica riduce ma non annulla, la diffusione del virus • gli operatori sanitari sono il principale serbatoio per la diffusione nosocomiale dei virus influenzali Infezioni prevenibili Morbillo •La trasmissione di morbillo in ambito sanitario è ampiamente documentata •Il rischio di infezione nel personale sanitario è circa 13 volte > a quello della popolazione generale. •5% dei casi contratto in occasione di pratiche sanitarie •Recenti focolai con estensiva trasmissione nosocomiale che hanno coinvolto sia pazienti che operatori sanitari in Puglia e in Sardegna, originati da passeggeri di una nave da crociera. Focolai anche in Emilia Romagna. Rosolia •Epidemie ospedaliere di rosolia che hanno interessato sia operatori che degenti. •Il potenziale di trasmissione all’interno di contesti sanitari persiste poiché il 10-15% dei giovani adulti è ancora suscettibile. Epatite B •Il 5-10% degli operatori sanitari infettati rimangono portatori cronici e quindi a rischio di complicanze. Negli USA: 125-190 morti/anno; 1-6% rischio di sieroconversione in seguito a puntura accidentale •Nel 2000 negli operatori sanitari di tutto il mondo, in seguito a esposizione occupazionale si sono verificate 16.000 infezioni da HCV, 66.000 infezioni da HBV e 1.000 infezioni da HIV (Prüss-Üstün et al - American Journal of Industrial Medicine , 2005) Vaccinazione anti-epatite B • • • • • • • È indispensabile che la vaccinazione sia effettuata a tutti, possibilmente prima di iniziare le attività a rischio. Ciclo in 3 dosi ai tempi 0, 1 e 6-12 mesi. Qualora si sia immediatamente esposti al rischio di infezione, è possibile effettuare la vaccinazione con una schedula rapida a 4 dosi (0, 1, 2, 12 mesi) Verificare l’avvenuta sieroconversione un mese dopo l’esecuzione dell’ultima dose Agli studenti dei corsi dell’area sanitaria e agli operatori sanitari nati dal 1980 in poi, si raccomanda l’esecuzione del test per verificare il livello di anti-HBs prima di iniziare le attività a rischio Ai soggetti che risultano negativi al test si raccomanda l’effettuazione di una sola dose di vaccino ed un nuovo controllo anticorpale a distanza di un mese. La positività di anti-HBs indica la presenza di memoria immunologica, la sua persistente negatività indica la necessità di completare il ciclo vaccinale con ulteriori due dosi, seguite da un nuovo controllo sierologico a distanza di un mese. Schema vaccinale per i non rispondenti: è possibile somministrare fino a 3 ulteriori dosi. Recentemente è stata proposta la somministrazione di 2 dosi simultaneamente Vaccinazione antinfluenzale Obiettivi: 1. salvaguardia della salute del singolo 2. proteggere i pazienti con cui l’operatore può venire a contatto 3. evitare l’interruzione di servizi essenziali di assistenza in caso di epidemia influenzale. Per tale ragione è necessario che ogni azienda sanitaria promuova attivamente tutte le iniziative ritenute idonee ad incrementare l’adesione alla vaccinazione da parte dei propri operatori e degli studenti dei corsi durante l’annuale campagna vaccinale che si svolge nella stagione autunnale. Vaccinazione MPR • L’età di incidenza è progressivamente aumentata negli ultimi anni, sono sempre più frequenti epidemie nosocomiali da tali agenti infettivi • La vaccinazione con MPR degli operatori sanitari suscettibili è indispensabile: • per evitare danni all’operatore stesso • per evitare la possibile trasmissione di agenti infettivi ai pazienti e sostenere epidemie nosocomiali • Schema vaccinale: • due dosi a distanza di almeno 4 settimane • per tutte queste malattie, il ricordo di aver avuto la malattia non può essere considerato affidabile. In particolare, per la rosolia è necessario avere documentazione sierologica di immunità. • La vaccinazione può essere effettuata anche in caso di suscettibilità ad una soltanto delle 3 malattie prevenute dal vaccino MPR. Vaccinazione anti-varicella Perché vaccinare: • presenza di fasce di suscettibilità (in questo caso ci si può affidare al ricordo anamnestico) alla varicella tra gli adulti (età nella quale l’infezione può assumere caratteri di maggiore gravità) • diverse epidemie nosocomiali La vaccinazione va effettuata con due dosi distanziate di almeno 4 settimane Vaccinazione anti-pertosse COCOON STRATEGY È raccomandato un richiamo con dTaP per la protezione del neonato agli operatori dei reparti ostetrici e del nido e per tutte le altre figure professionali che accudiscono il neonato Vaccinazione anti-tubercolare (BCG) Il DPR 465/2001 ha drasticamente limitato le indicazioni di uso di questa vaccinazione ai: 1. soli operatori sanitari ad alto rischio di esposizione a ceppi di bacilli tubercolari multifarmaco-resistenti, 2. che operino in ambienti ad alto rischio 3. e non possano, in caso di cuticonversione, essere sottoposti a terapia preventiva, perché presentano controindicazioni cliniche all’uso di farmaci specifici. PRINCIPALI INTERVENTI PER MIGLIORARE LA COPERTURA VACCINALE FRA GLI OPERATORI SANITARI IN AMBIENTE OSPEDALIERO disponibilità e gratuità diffusione di informazioni pertinenti - Interventi educazionali (seminari, meeting, lettere, e-mail, poster etc.) credibilità delle istituzioni personale dedicato all’organizzazione del servizio vaccinale promozione della vaccinazione tra pari campagne di vaccinazione vere e proprie (vaccination day) incentivi economici o altri incentivi con possibilità di vincita di un viaggio ai Caraibi per 2 persone certificati attestanti un eventuale rifiuto obbligatorietà per questa categoria professionale o altrimenti, obbligatorietà ad utilizzare le maschere per chi rifiuta la vaccinazione OMS ha dedicato una giornata per la promozione della vaccinazione antinfluenzale Principali messaggi chiave SEI SICURO DI USARE MISURE DI PREVENZIONE ADEGUATE PER PROTEGGERTI La vaccinazione è lo strumento di prevenzione più efficace per proteggere te stesso, i tuoi cari, i pazienti, i colleghi INFORMATI VACCINATI PROTETTI Il Toolkit HProImmune • I 5 vaccini – opuscolo – tre poster – immagini per il web, per spillette o altri scopi • Influenza – un poster – depliant informativo in formato cartaceo e sulla intranet dell’ospedale scaricabile come file pdf – un’animazione e altre immagini per il web, per spillette o altri scopi • Materiale per la direzione sanitaria – guida per pianificare un intervento di vaccinazione in ambito ospedaliero – modulo di rifiuto – esempio di lettera d’invito – questionari VACCINATI Sei sicuro di usare misure di prevenzione adeguate per proteggerti? Varicella MPR Influenza Epatite B Dtp Miti da sfatare Altre informazioni Ricorda che Chi, come e quando vaccinarsi Efficacia del vaccino La malattia Sintomi Trattamento I rischi della malattia della vaccinazione CAMPAGNA VACCINALE ANTINFLUENZALE Per maggiori informazioni •il sito del progetto: www.hproimmune.eu •il portale Epicentro:http://www.epicentro.iss.it/temi/vaccinazioni/HProimmune201 4.asp Per scaricare il materiale del toolkit http://www.epicentro.iss.it/temi/vaccinazioni/HProimmune2014.asp CONCLUSIONI - 1 Il buon esito di una campagna di vaccinazione dipende dalla compliance del target l’adesione è strettamente legata alla conoscenza differenti fattori intervengono nel processo decisionale CONCLUSIONI - 2 campagne vaccinali in cui ci si avvale di soli metodi formativi ottengono come risultato incrementi minimi nelle CV combinazione di interventi di tipo educazionale e promozionale e un approccio su più fronti sono i modi più efficaci ZERO TOLERANCE • Warye K, Granato J. Target: zero hospital-acquired infections. Healthc Financ Manage 2009 Jan;63(1):86-91. • Thompson KM, Oldenburg WA, Deschamps C, Rupp WC, Smith CD. Chasing zero: the drive to eliminate surgical site infections. Ann Surg. 2011 Sep;254(3):430-6. • Shannon RP. Eliminating hospital acquired infections: is it possible? Is it sustainable? Is it worth it? Trans Am Clin Climatol Assoc. 2011;122:103-14.
Scaricare