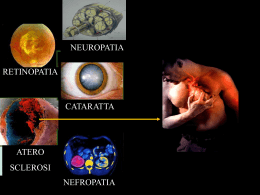
La nefropatia diabetica Dott. Walter Mancini SOC Nefrologia ed Emodialisi Ospedale di Pordenone Lignano 21.08.09 Diabete mellito (DM) Gruppo di disordini metabolici a diversa eziologia caratterizzati da iperglicemia cronica associata ad alterazioni del metabolismo glucidico, lipidico e proteico secondaria a difetti della secrezione insulinica, dell’azione insulinica o entrambe WHO 1999 Diabete mellito tipo 1 • Processi autoimmuni (tipo 1A) • Distruzione beta-cellulare pancreatica (idiopatici) (tipo 1 B) • No forme secondarie di distruzione betacellulare (fibrosi cistica) Diabete mellito tipo 2 • Disordini dell’azione dell’insulina • Disordini della secrezione di insulina • No forme autoimmuni • Sindrome metabolica Caratteristiche cliniche della Sindrome Metabolica* *La diagnosi è confermata quando sono presenti > 3 fattori Fattore di Rischio Valore diagnostico Obesità addominale (Circonferenza addominale) Uomini Donne Trigliceridi >102 cm >88 cm >150 mg/dl HDL-C Uomini Donne Pressione Arteriosa <40 mg/dl <50 mg/dl >130 / >85 mm Hg (o ipert. trattata) Glicemia a digiuno >110 (>100**) mg/dl ** 2003 New ADA IFG criteria (Diabetes Care) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. JAMA. 2001;285:2486-2497. Sindrome Metabolica: alcuni numeri 50% degli Europei sono sovrappeso 30% sono Obesi 23-24% in USA hanno SM WHO ha stimato che circa 2.5 milioni di morti nel mondo siano dovute al sovrappeso ed in questi casi le malattie cardiovascolari sono la causa principale di morte SM: ICD-9-CM code = 277.7 Van Gaal LF, et al. Lancet 2005;365:1389-97 Insulino-resistenza: difetto chiave? Intolleranza Glucosio Patologia Macrovascolare Alterata Fibrinolisi Iperglicemia Insulino Resistenza Disfunzione Endoteliare Ipertensione Obesità Dislipidemia Modificata da Reusch JEB. Am J Cardiol. 2002;90(suppl):19G-26G. La sindrome metabolica come “cluster” di fattori di rischio Obesità Addominale Intolleranza Glucosio/Resistenza Insulina Diabete Ipertensione CVD Dislipidemia Aterogena Stato Proinfiammatorio/ Protrombotico National Cholesterol Educational Program (NCEP), Adult Treatment Panel (ATP) III; 2001 Prevalenza (%) Sindrome metabolica ed età (NHANES III) 50 45 40 35 30 25 20 15 10 5 0 Maschi Femmine Prevalenza SM = età - 20 Media Prevalenza 20-29 30-39 Ford E et al. JAMA. 2002;287:356-359. 40-49 50-59 Età 60-69 >70 Sindrome Metabolica in Italia Dati dell’Osservatorio Epidemiologico Cardiovascolare - ISS Maschi % Prevalenza Femmine 35 30,2 30 27 24,8 25 23,5 23,5 23 20,3 20 17,4 15 10 5 0 Nord Centro Sud-Isole Totale Ereditarietà Istituto per la cura e per lo studio del diabete; regione Campania Epidemiologia Distribuzione del diabete nel mondo PREVALENZA ED INCIDENZA DEL DM NELLA POPOLAZIONE GENERALE Prevalenza Incidenza DM tipo 1 DM tipo 2 0,2-0,5% 6-8% 1-35/100.000 3% a 50 anni 11% a 70 anni PREVISIONI DI CRESCITA DEL DM IN EUROPA OCCIDENTALE 1994-2000 1994-2010 DM Tipo 1 + 18,3% (~ 3%/anno) + 36% DM Tipo 2 + 27,5% (~4,5%/anno) + 54,9% Fonte: Comitato Diabete Italia Previsione numero diabetici in Europa DIABETE MELLITO Complicanze microvascolari Complicanze macrovascolari • Nefropatia diabetica • Retinopatia diabetica • Neuropatia diabetica • Aterosclerosi • Cardiomiopatia diabetica Morbilità e Mortalità del Diabete Causa principale di cecità nell’adulto Amputazioni ( 15-40 x ) Negli USA Malattia cardiovascolare e stroke ( 2-4 x ) Causa principale di nefropatia end-stage 4a causa di morte per malattia 7a causa principale di morte American Diabetes Association, Vital Statistics 1996. Come valutare la funzionalità renale? • Creatininemia (mg/dl) • Creatinina Clearance = U creat(mg/dl) x Diuresi delle 24ore / S creat x 1440 E L’ETA’? GFR ed ETA’ GFR (ml/min) 160 140 120 100 80 60 40 20 0 0 10 20 30 40 50 età 60 70 80 90 100 Gradi di insufficienza renale Valore del GFR (ml/min) Grado Tra 90 e 60 Lieve Tra 60 e 30 Moderato Tra 30 e 15 Severo < 15 Avanzato In Italia ci sarebbero 15 milioni di persone in classe lieve e 2.200.000 con IRC non in HD Società Italiana di Nefrologia, 2005; Rapporto ISTAT 2007 NEFROPATIA DIABETICA Definizione NEFROPATIA DIABETICA Alterazione della funzione renale causata dal diabete e definita clinicamente dalla presenza di proteinuria persistente, in assenza di infezioni delle vie urinarie, di altre malattie renali o di scompenso cardiaco. NEFROPATIA DIABETICA Il decorso clinico è caratterizzato da ipertensione , edema , albuminuria di grado significativo, ed insufficienza renale progressiva. Nefropatia diabetica: altri quadri clinici • Nefropatia ischemica • Necrosi della papilla • Nefropatia da mezzo di contrasto • Glomerulonefrite membranosa • Neuropatia autonomica vescicale • Infezioni urinarie Epidemiologia La dimensione del problema in Europa ed in Italia In Europa l’incidenza nel 2002 è stata mediamente del 2025% con picchi del 39% in Finlandia e del 34% in Austria In Italia nel medesimo periodo l’incidenza è stata del 16% Perché questo incremento? • Incremento della prevalenza del diabete tipo 2 • Aumento dell’aspettativa di vita dei pazienti diabetici tale da consentire la comparsa della nefropatia e la sua progressione • Accesso dei pazienti diabetici ai programmi di terapia dialitica sostitutiva renale Impatto economico della IRC e del DM In Italia circa il 3% del Fondo Sanitario Nazionale viene utilizzato per erogare assistenza dialitica a circa 45.000 cittadini, ovvero 0,08% della popolazione nazionale I costi per il DM tipo 2 rappresentano tra il 3 ed il 6% della spesa sanitaria totale in 8 paesi europei Nefropatia diabetica: epidemiologia • Incidenza simile nel DM tipo 1 e 2 • Stimata in circa 25% dopo 20 anni • Di questo 25% circa il 20% evolve verso l’uremia • E il restante 80% ??? Nefropatia diabetica: epidemiologia • Sesso – F:M con DM di tipo 1 é 1,5:1 – M:F con nefropatia é 1,7:1 – M:F in dialisi é 1,1:1 – Nel DM di tipo 2 M:F con nefropatia é 5:1 Nefropatia diabetica: epidemiologia • Morbidità e Mortalità – Tipo 1 • Dopo 40 anni la mortalità é del 90% per i soggetti con nefropatia versus il 30% per quelli senza nefropatia. – Tipo 2 • 70% in più di mortalità dopo 10 anni nei soggetti con proteinuria o microalbuminuria verso quelli senza. Quadri anatomici Alterazioni istopatologiche della ND Glomerulosclerosi A Glomerulosclerosi intercapillare diffusa B Glomerulosclerosi nodulare C Ispessimento della membrana basale Vasculopatia: arteriosclerosi e arteriolosclerosi Malattia tubulo-interstiziale Capsula di Bowman Nefrone Arteria efferente Glomerulo Arteria afferente Tubulo convoluto distale Tubulo convoluto prossimale Glomerulo Matrice extracellulare Cellule mesangiali Rappresentazione microscopica di sezione di glomerulo in 3 dimensioni Matrice extracellulare Cellule mesangiali Membrana basale Cellule endoteliali Rappresentazione microscopica di una sezione di glomerulo Cellule mesangiali Cellule epiteliali Matrice extracellulare Membrana basale Cellule endoteliali Cellule mesangiali Proteinuria Il range nefrosico è dato da un contenuto di proteine urinarie > di 3,5 gr/24 ore Cellule epiteliali Matrice extracellulare Storia naturale Diabete di tipo 1 LOG AER Pressione arteriosa Range di normalità GFR Storia naturale della nefropatia diabetica normo- Diagnosi micro- macroalbuminuria Durata del diabete Diabete di tipo 2 LOG AER Pressione arteriosa Range di normalità GFR normo- Diagnosi micro- macroalbuminuria Durata del diabete Stadi della nefropatia diabetica Stadio 1. 2. Caratteristiche Diabete Durata (anni) AER (micg/min) PA (mmHg) GFR (ml/min) Tipo 1 0-5 h e poi <20 N h Tipo 2 Non definito h hoN Tipo 1 5-15 <20 N h Tipo 2 Non definito 10-30 10-20%/anno h N Iperfiltrazione e nefromegalia Normoalb h GBMT ed espansione mesangiale Stadi della nefropatia diabetica Stadio Caratteristiche 3. Microalb (DN incipiente) 4. 5. Macroalb DN conclamata Diabete Durata (anni) AER (micg/min) PA (mmHg) GFR (ml/min) Tipo 1 10-20 20-200 N e poi h N Tipo 2 0-15 h 2040%/anno h (h ∆ 3 mmHg/anno) i 3-5/anno Tipo 1 15-25 >200 h (h ∆ 5 mmHg/anno) i ∆ 812/anno Tipo 2 5-20 Tipo 1 20-30 Tipo 2 10-20 ESRD i ∆ 412/anno >200 h i (<20) Iperfunzione Silente Incipiente Proteinuria IRC Stadi ed evoluzione della nefropatia diabetica Nefropatia diabetica in pazienti con diabete tipo 1 o 2 Diabete tipo1 Diabete tipo 2 (anziano caucasico o giovane non caucasico) ~30% 10-15% Microalbuminuria 10-20% 15-30% Macroalbuminuria 10-20% 5-50% Incipientenefropatia conclamata 80% 50-80% Nefropatia conclamataESRD 20% 10-50% Velocità di progressione dall’inizio della DN conclamata all’ESRD 5-20 anni 5-25 anni Percentuale di comparsa della nefropatia diabetica Prevalenza di: Percentuale di progressione Potenziali fattori di progressione della nefropatia diabetica REVERSIBILE IRREVERSIBILE Controllo glicemico Età Pressione arteriosa Sesso Fumo Razza Albuminuria Etnia Dislipidemia Familiarità Dieta Età del diabete Controllo dietetico Fumo e DM calo del GFR (ml/min/mese) 1,4 1,2 1,0 0,8 0,6 0,4 0,2 0,0 Non fumatori Fumatori Biesenbach, Clin Nephrol 1997 Controllo glicemico e danno renale • Glucosio – tipo 1 buon controllo glicemico = 9% IRC – Tipo 1 cattivo controllo glicemico = 40% IRC – DCCT significativa riduzione della comparsa di microalbuminuria con accurato controllo glicemico (DM tipo 1) – UKPDS riduzione delle complicanze microvascolari (DM tipo 2) DIABETE TIPO 1: RELAZIONE tra AER ed HbA1c Prevalenza, % 40 HbA1c microalbuminuria macroalbuminuria 30 20 10 0 <5 5- 6- 7- 8- 9- 10+ HbA1c % The EURODIAB IDDM Complications Study, Diabetologia 37: 278-285, 1994. Relazione tra HbA1c e complicanze microvascolari (UKPDS) Incidenza di eventi microvascolari (per 1000 persone/anno%) 60 HbA1c SBP 50 40 30 20 10 0 <6% <120 6-<7% 120-129 7-<8% 130-139 8-<9% 140-149 9-<10% 150-159 ≥10% ≥160 HbA1c SBP mmHg Modificazioni del GFR (ml/min per mese) Relazione tra controllo glicemico e decremento del GFR in uno studio prospettico in pazienti con DM tipo 1 0,4 6 8 10 -0,1 -0,6 -1,1 -1,6 HbA1% 12 14 PREVENZIONE/TERAPIA Effetti del miglioramento del controllo glicemico nel diabete tipo 1 IL DCCT Retinopatia Nefropatia Neuropatia CVD Prevenzione primaria -38% -22% -36% -40%* Prevenzione secondaria -27% -28% -29% *ns Riduzione del rischio per riduzioni dell’1% della HbA1c Diabetes Control and Complications Trial Research Group, N Engl J Med, 329: 977-986, 1993 PREVENZIONE / TERAPIA Effetti del miglioramento del controllo glicemico nel diabete tipo 2 Retinopatia Nefropatia Neuropatia CVD Kumamoto -28% -50% VDCN -25%* UKPDS -19% -26% -18% -14% *ns Riduzione del rischio per riduzioni dell’1% della HbA1c VDCN = velocità di conduzione nervosa Ohkubo Y et al., Diabetes Res Clin Pract 28: 103-117, 1995 UK Prospective Diabetes Study Group, Lancet 352: 837-853, 1998 Terapia ipoglicemizzante • Farmaco creat • • • • • • 1.5 mg/dl 90 ml/min 2 mg/dl 60 ml/min 2 mg/dl 60 ml/min 3 mg/dl 30 ml/min 3 mg/dl 30 ml/min nessun valore soglia Metformina Sulfoniluree Acarbosio Repaglinide Tiazolidinedioni Insulina creat clearance Rene ed ipertensione Quanto è “controllata” l’ipertensione arteriosa in diverse nazioni? <140/90 mmHg 27% USA 16% Canada <160/95 mmHg 21% Finlandia 20% Spagna Australia 10% 6% 24% Regno Unito 19% Francia 19% 24% Germania Scozia Italia Mancia et al., J Hypertens 2004 SBP<140 mmHg e DBP<90 mmHg = 11.9% (15.1% SBP, 33.7% DBP) Wolf-Maier et al., Hypertension 2004 = 9% India Qual è la storia naturale del paziente affetto da ipertensione arteriosa? 60 EVENTI CEREBROVASCOLARI EVENTI CORONARICI INSUFFICIENZA CARDIACA 50 NEFROPATIE TERMINALI 40 Diabete 30 Ipertensione 20 10 0 Uomini Donne Uomini Donne Uomini Donne Framingham database JAMA 1996; 275(24):1571-1576. Quanto è “controllata” l’ipertensione arteriosa nelle categorie a maggior rischio? Anziani Diabetici 60 20 50 15 milioni 10 5 0 25-44 45-64 >65 40 30 Tutti i pazienti Diabetici 20 10 0 PA sistolica PA diastolica Entrambe "controllata" "controllata" "controllate" Hyman DJ, Pavlik VN. N Engl J Med 2001 345:479-86 Singer GM et al. Hypertension 2002, 40:464-469 NUMERO DI FARMACI PER RAGGIUNGERE L’OBIETTIVO PRESSORIO HOT AASK ABCD RENAAL IDNT UKPDS 0 1 2 3 4 n° di farmaci Hansson L Lancet, 1998 RAPPORTO TRA PA E DM • Ipertensione arteriosa e diabete sono associati nel 40-50% della popolazione diabetica • Dopo 10 anni dall’inizio del diabete il 60% dei pazienti risulta iperteso • Dopo 20 anni dall’inizio del diabete l’80% dei pazienti risulta iperteso • La pressione arteriosa aumenta di 3-4 mmHg/anno nel DM tipo1 microalbuminurico e di 6mmHg/anno nel DM tipo1 con overt nephropathy Prevalenza dell’ipertensione nel diabete Ipertensione definita come ≥140/90 mmHg Normoalbuminuria Microalbuminuria Macroalbuminuria Diabete tipo 1 Diabete tipo 2 100 100 69 % Totale 93 (151) (75) 71 % 50 90 80 50 17 29 24 0 0 (2036) (613) (257) (2906) (323) (549) Mod. da EURODIAB IDDM Complications Study Group. Diabet Med 1999; 16: 41-48. Mod. da Tarnow L, et al. Diabetes Care 1994; 17: 1247-1251. Microalbuminuria Nefropatia diabetica: diagnosi • Raccomandazione (A) • Il primo step diagnostico è costituito dall’esame urine. Qualora l’esame urine standard risulti normale, deve essere valutata periodicamente l’escrezione urinaria di albumina con metodi appropriati e quantitativi (rapporto A/C o AER). Nefropatia diabetica: diagnosi In presenza di proteinuria dosabile e/o di un rapporto proteinuria/creatininuria sulle urine del primo mattino >1 e/o di ematuria, è necessario procedere ad una estensiva valutazione nefrologica. Il FG deve essere valutato routinariamente almeno mediante creatininemia e calcolo del FG con la formula di Cockroft e Gault e/o di Levey. SCREENING della MICROALBUMINURIA Diabete tipo 1 Eseguire annualmente il test di screening della microalbuminuria nei diabetici di tipo 1 con durata del diabete superiore a 5 anni. Consenso di esperti American Diabetes Association: Diabetic Nephropathy (Position Statement). Diabetes Care 26 (Suppl. 1): S94–S98, 2003. La microalbuminuria è un predittore di mortalità cardiovascolare nel paziente iperteso: lo Studio Hoorn % pazienti viventi 1.00 Normoalbuminuria .96 n = 247, p < 0.0001 .92 .88 Microalbuminuria .84 0 1 2 3 4 5 anni Jager et al. Atheroscler Thromb Vasc Biol, 1999 Microalbuminuria: Concetti nuovi Prevalenza microalbuminuria in pazienti non ipertesi né diabetici 8 7 % microalb 6 5 4 3 2 1 0 Prevend AUS-DIAB NHANES HUNT Microalbuminuria ed insorgenza di ipertensione Incidenza di ipertensione 16 14 12 10 8 6 4 2 0 mg/die 15 < mg/die 15-30 mg/die 30> Brantsma; J Am Soc Nephrol 2006 Microalbuminuria ed insorgenza di DM Incidenza di DM tipo 2 9 8 7 6 5 4 3 2 1 0 mg/die 15 < mg/die 15-30 mg/die 30> Brantsma; Diabetes Care 2005 Microalbuminuria come fattore di rischio 30 n° di eventi 25 20 15 10 5 0 total CVD Hard CVD I terzile II terzile Mortalità CVD III terzile Arnlov, Circulation 2005 Microalbuminuria come fattore di rischio incidenza di motalità totale 30 25 20 N=40548 15 10 5 0 0-10 10---20 20-200 > 200 Albuminuria in mg/L Hillege, Circulation 2002 Microalbuminuria come fattore di rischio 18 16 14 12 10 8 6 4 2 0 0-10 10--20 CV 20-200 >200 Non CV Hillege, Circulation 2002 • La microalbuminuria (l’escrezione urinaria di albumina?) deve essere considerata una variabile continua ed oltre ad essere un marcatore di incipiente nefropatia è, soprattutto, un potente predittore di eventi cerebro-cardiovascolari Proteinuria Incidenza comulativa di IRC a 3 anni 90 75 60 % 45 30 15 0 prot < 1 g prot < 2 g prot < 4 g prot < 8 g prot > 8 g Atkins, Am J Kidney Dis 2005 sopravvivenza senza eventi CV La proteinuria come predittore di rischio CV nei diabetici tipo 2 1 0,8 0,6 prot<150 prot<300 prot> 300 0,4 0,2 0 10 20 30 40 50 60 70 80 90 mesi Miettinen; Stroke 1996 Quali farmaci? Sono molto importanti per la terapia dell’ipertensione alcuni farmaci che non alterano o che addirittura migliorano l’insulino-sensibilità come: • ACE-inibitori • Sartani • Calcio-antagonisti • Alfa-litici Farmaci antipertensivi ed insorgenza di diabete 1 0,8 N=143.153 P<0,0001 OR 0,6 0,4 0,2 0 AT II ACE CCB Placebo BetaBl Diuretici Elliot, Lancet 2007 NUMERO DI FARMACI PER RAGGIUNGERE L’OBIETTIVO PRESSORIO HOT AASK ABCD RENAAL IDNT UKPDS 0 1 2 3 4 n° di farmaci Hansson L Lancet, 1998 Quando iniziare la terapia farmacologica? STORIA NATURALE della NEFROPATIA DIABETICA Albuminuria Pressione arteriosa GFR Time course (anni dal la diagnosi del diabete) Stadio dell’iperfiltrazione Ass ente Normale Aumentato Compar sa del diabete Stadio latente (clinicamente) Ass ente Normale Aumentato Nefropat ia incipiente 30-300 mg/24 ore Normale, ma in aumento Normale, ma in riduzione Nefropat ia conclamata >300 mg/24 ore Aumentata Normale o in progressiva riduzione 10-15 ESRD >>>300 mg/24 ore Aumentata Ridotto 15-30 5-15 Significato del trattamento Prevenzione primaria Prevenzione secondaria Prevenzione terziaria PREVENZIONE PRIMARIA DM TIPO 1 ACE inibitori: EUCLID FACET AT1 bloccanti: no DM TIPO 2 ACE inibitori: UKPDS AT1 bloccanti: no PREVENZIONE SECONDARIA DM TIPO 1 ACE inibitori: Italian microalbuminuria study group in IDDM (Crepaldi et al.) Melbourne cooperative study group Diabetic Nepropath trialist group AT1 bloccanti: Anderson S (Kidney Int 2000) PREVENZIONE SECONDARIA DM TIPO 2 ACE inibitori: European Microalbuminuria Captopril Study Group (Gioberti et al.) HOPE Calm (British Med.J.2000) AT1 bloccanti: Marval Irma2 Calm (Candesartan and Lisinopril in microalbuminuria) PREVENZIONE TERZIARIA DM TIPO 1 ACE inibitori: Collaboration Study Group (Lewis JB et al.) AT1 bloccanti DM TIPO 2 ACE inibitori AT1 bloccanti: RENAAL IDNT PREVENZIONE/TERAPIA Strategie di trattamento L’uso degli ACE-inibitori o degli antagonisti del recettore dell’angiotensina II (AT1a) è raccomandato in tutti i diabetici tipo 1 e tipo 2 con microalbuminuria o nefropatia in stadio avanzato. In assenza di studi di confronto diretto tra ACE-inibitori e AT1a, entrambe le classi di farmaci possono essere considerate una prima scelta altrettanto ragionevole. Se una delle due classi di farmaci non è ben tollerata è possibile usare, in alternativa, l’altra classe. Evidenza di livello A American Diabetes Association: Diabetic Nephropathy (Position Statement). Diabetes Care 26 (Suppl. 1): S94–S98, 2003. Obbiettivi per nefroprotezione nel diabete 1. Controllo metabolico • HbA1c < 7% 2. Controllo pressorio • <130/80 mm/Hg • 120/75 se prot U > 1 g 3. Controllo della dislipidemia • LDL < 100 mg/dl • HDL > 45M 55F mg/dl • TG < 150 mg/dl 4. Fumo • Sospensione 5. Controllo anemia • Hb compresa tra 11 e 12 Nefropatia diabetica: riduci la pressione arteriosa ! • I valori pressori dovrebbero essere 120/80 o inferiori • propranolol, hydralazine, prazocin • 3 of 5 patients renal function became stable 120 GFR (ml/min) – Parving & Mogensen 1982 - 1984 140 100 80 60 40 20 0 0 10 20 30 40 Time (months) 50 E se non funziona? Trattamento sostitutivo • Raccomandazione (B) • Non esistono controindicazioni specifiche al trattamento sostitutivo della funzione renale nel diabetico. • L’avvio alla dialisi deve essere precoce già con una clearance creatininica di 10-15 mL/min. Debbono essere offerte opzioni diversificate di trattamento sostitutivo artificiale, in modo che per ogni paziente sia possibile scegliere il tipo di dialisi meglio tollerato e clinicamente più vantaggioso. I trattamenti devono avere una buona efficienza dialitica (CAPD: Kt/V settimanale 2; HD trisettimanale: Kt/V 1,5 per seduta). Trattamento sostitutivo • Un numero maggiore di diabetici con ESRD dovrebbe essere avviato, il più precocemente possibile eventualmente prima dell’inizio della dialisi, al trapianto renale e, per i casi di diabete di tipo 1, al doppio trapianto di rene e pancreas. Prestiamo occhio anche alla funzione renale Grazie per l’attenzione Nefropatia diabetica ed attività sportiva Istituto per la cura e per lo studio del diabete; regione Campania Programma alla cyclette: ognuno a casa propria GIORNI TEMPO(m’) KM/h PENDENZA 1-3 20 20 0 4-7 30 20 0 8-12 30 30 0 13-18 30 30 1% 19-22 40 30 1% 23-26 50 30 1,5% 27-30 60 30 1,5% poi 60 30 2% Il diabetologo raccomanda soprattutto gli sport aerobici. È possibile scegliere anche quelli di squadra. Alcuni sport sono sconsigliati perché pericolosi o perché un' ipoglicemia determinerebbe gravi conseguenze SPORT AEROBICI SPORT ANAEROBICI Jogging Calcio Corsa lenta Tennis Sci di fondo (lento) Pallavolo Nuoto (lento) Basket Ciclismo (lento, in piano) Sci alpino Danza aerobica Body building Pattinaggio Ciclismo su pista, corse brevi veloci Sports sconsigliati Lotta libera Arti marziali Automobilismo Motociclismo Subacquea con respiratore Alpinismo Paracadutismo L’esercizio fisico, se non ben condotto, può aggravare la malattia diabetica e favorire complicanze. Fissare gli obiettivi realistici ed eventualmente modificarli in base alle condizioni psicofisiche. Imparare a fare l’autocontrollo della glicosuria, della chetonuria e della glicemia, soprattutto quando si pratica terapia farmacologia (insulina o antidiabetici orali). In caso di terapia con insulina e antidiabetici orali controllare sempre la glicemia prima e dopo l’esercizio fisico e, se l’allenamento è lungo, anche durante. Non fare attività fisica se la glicemia è maggiore di 300 mg% o se maggiore di 250mg% ma con presenza di chetonuria o se è minore di 80 mg% quando in terapia con farmaci ipoglicemizzanti (orali o insulina). Regolare l’alimentazione e la terapia insulinica in funzione dell’intensità e della durata dell’allenamento previsto, in accordo con il diabetologo.
Scaricare