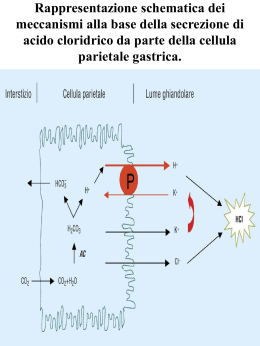
Farmacologia dei Farmaci per l’ulcera peptica Principali fattori causali dell’ulcera peptica •Aumento della secrezione di HCl •Insufficiente protezione della mucosa contro l’acido gastrico •Infezione da Helicobacter pylori REGOLAZIONE FISIOLOGICA DELLA SECREZIONE ACIDA GASTRICA Farmaci per l’ulcera peptica antiacidi protettori della mucosa gastrica agonisti delle PG antagonisti muscarinici antagonisti dei recettori H2 inibitori della pompa protonica antagonisti dei recettori CCK2 della gastrina antibiotici nel caso di presenza di H.pylori antiacidi Sono farmaci sintomatici, non curativi, usati per neutralizzare l’iperacidità gastrica. CaCO3: Attività non prevedibili sulla motilità intestinale e può indurre ipercalcemia NAHCO3 può indurre alcalosi e attenzione alla somministrazione di Na Al(OH)3 può causare stipsi ed alterare l’equilibrio acido-base in pazienti con insufficienza renale cronica Mg(OH)2 può causare diarrea Farmaci Antiacidi Possibili limiti ed effetti indesiderati: •Alcalosi sistemica •Azione sulla peristalsi intestinale •Formazione di anidride carbonica (NaHCO3) •“Ritorno acido” Protettori della mucosa gastrica CH2 OR O OR RO RO OR O ROH 2C CH2 OR RO O R = SO 3 [Al2 (OH)5 ] IL SUCRALFATO o SACCAROSIO OCTASOLFATO E IDROSSIDO DI ALLUMINIO Il sucralfato (a pH < 4) forma una gel molto denso che polimerizza sul fondo del cratere ulceroso svolgendo un effetto citoprotettivo. SUCRALFATO SUCRALFATO stimolazione della produzione di EGF assorbimento della pepsina stimolazione della sintesi di PGE2 e PGI2 Il sucralfato non viene assorbito e si somministra prima dei pasti e alla sera SUCRALFATO Questo farmaco è in genere ben tollerato; talora però possono comparire disturbi quali la stitichezza (abbastanza comune), disturbi gastrointestinali, secchezza della bocca, prurito e disturbi della pelle. Nei pazienti con insufficienza renale, il prodotto va somministrato con cautela e sotto il diretto controllo del medico E’ controindicato nei pazienti in trattamento con tetracicline Le prostaglandine Le prostaglandine E sono le più attive nell’inibire la secrezione gastrica Il loro impiego nel trattamento dell' ulcera peptica è però fortemente limitato dal rapido metabolismo, inattività per via orale, breve durata d'azione per via parenterale, incidenza di numerosi effetti collaterali e dall' instabilità chimica Prostanoidi Col termine di prostanoidi si designano gli analoghi sintetici delle prostaglandine naturali PROSTANOIDI ANTIULCERA O CO2 H 15 HO HO CH3 (15S)-15-metil PGE 2 O CO2 H 16 HO OH 16,16dimetil PGE 2 L’introduzione di gruppi metilici ai carboni 15 o 16 della PGE2 al fine di bloccare l'ossidazione metabolica dell'OH in posizione 15 ha dato i derivati (15S)-15metil- e 16,16-dimetil-PGE, attivi per via orale, potenti ed a relativamente lunga durata d' azione Entrambi gli analoghi hanno evidenziato una serie di effetti collaterali (nausea, vomito, diarrea, piressia ed effetti ossitocici, cioè di stimolazione delle contrazioni uterine). Un secondo passo in avanti si è registrato con lo spostamento dell'ossidrile dalla posizione 15 alla posizione 16 adiacente che riduce significativamente molti degli effetti collaterali delle prostaglandine senza ridurne la attività antisecretoria O MISOPROSTOLO CO2Me OH 16S HO O 8R,11R,12R CO2Me OH 16R HO O CO2Me OH 16S HO 8S,11S,12S O CO2Me OH HO 16R Il misoprostolo è una miscela di 4 stereo-isomeri L’attività antisecretoria risiede quasi interamente nell' isomero 8R,11R,12R,16S Il misoprostolo è utile nel trattamento dell' ulcera gastrica e di quella duodenale Riduce la secrezione acida e promuove i meccanismi naturali di difesa della mucosa gastrointestinale MISOPROSTOLO MISOPROSTOLO Inibisce la secrezione acida basale Stimola il recettore EP3 e induce la secrezione di muco e bicarbonati MISOPROSTOLO L’indicazione terapeutica principale è la gastroprotezione in corso di terapia cronica con FANS Farmacocinetica E’ rapidamente assorbito per orale ed va incontro ad un elevato effetto di primo passaggio (produzione di un metabolita attivo); L’effetto è di circa 3 ore; L’eliminazione avviene per via renale. MISOPROSTOLO Effetti collaterali: Diarrea e dolore addominale, che può causare la sospensione del farmaco in circa il 50% dei pazienti Assolutamente controindicato in gravidanza: provoca aborto o parto prematuro per induzione della contrattilità uterina Interruzione della gravidanza Ad eseguire la ricerca sono stati alcuni ricercatori del National Institute of Child Health and Human Development (NICHHD) che hanno valutato l’efficacia, le sicurezza e l’accettabilità del trattamento con Misoprostolo su un’ampia casistica. Di 652 donne che dovevano essere sottoposte ad interruzione della gravidanza al primo trimestre (gravidanza anembrionica, decesso embrionale o fetale, o aborto spontaneo incompleto o inevitabile) un gruppo è stata trattata con 800microg di Misoprostolo per via vaginale , mentre un altro è stato sottoposto ad aspirazione (trattamento standard) in un rapporto 3:1. Il gruppo in trattamento con Misoprostolo ha ricevuto il trattamento al giorno 1, una seconda dose al giorno 3 qualora l’espulsione fosse stata incompleta, ed un’aspirazione al giorno 8 nel caso ancora di incompleta espulsione. Il trattamento chirurgico (per il gruppo Misoprostolo) o l’aspirazione ripetuta (per il gruppo aspirazione) nei 30 giorni successivi al trattamento iniziale costituivano il fallimento del trattamento. Delle 491 donne assegnate al trattamento con Misoprostolo, il 71% ha avuto un’espulsione completa in 3 giorni e l’84% in 8 giorni. Il trattamento è fallito nel 16% delle pazienti del gruppo Misoprostolo e nel 3% delle pazienti del gruppo intervento chirurgico ( differenza assoluta, 12% ) entro il 30° giorno. Gli episodi emorragici o le endometriti che hanno richiesto ricovero ospedaliero sono risultati rari (1% o meno in ciascun gruppo), con nessuna significativa differenza tra i gruppi. Nel gruppo Misoprostolo, il 78% delle donne ha dichiarato di voler ancora utilizzare il Misoprostolo qualora ce ne fosse stato bisogno, e l’83% ha dichiarato che lo raccomanderebbe ad altre donne. Gli autori hanno concluso che il trattamento dell’interruzione precoce della gravidanza con 800microg di Misoprostolo per via vaginale è un approccio sicuro ed accettabile, con una percentuale di successo di circa l’84%. antagonisti muscarinici Pirenzepina - Telenzepina Sono inibitori della secrezione acida gastrica ed esplicano la sua azione mediante un meccanismo di antagonismo selettivo a livello dei recettori muscarinici (M1) ad alta affinità presenti nella mucosa gastrica. Riducono la secrezione acida del 40-50% Poco utilizzati per i pesanti effetti collaterali EFFETTI DEL BLOCCO DEI RECETTORI MUSCARINICI Antagonisti H2 : Introduzione • I recettori H2 sono accoppiati alla proteina G, e si trovano principalmente nelle cellule parietali (localizzate nella mucosa del fondo e nel corpo dello stomaco). I recettori H2 sono anche presenti nel muscolo liscio vascolare e bronchiale, ma gli H2 antagonisti hanno effetti estremamente limitati in tali distretti. • La stimolazione dei recettori H2 della parete da parte dell’istamina aumenta cAMP intracellulare che, a sua volta, attiva l’enzima H+/K+ ATPasi contenente un gruppo tiolico, enzima noto come pompa protonica. Ciò determina attiva secrezione di acido gastrico. • Oltre all’istamina, anche la gastrina e l’acetilcolina (che mobilitano entrambe il Ca+2 intracellulare) stimolano le cellule parietali a secernere acido attraverso l’attivazione dell’enzima H+/K+ ATPasi. Antagonisti H2 : Farmacologia • Secrezione di acido gastrico • Gli antagonisti H2 inibiscono in maniera competitiva e dose-dipendente la secrezione di acido gastrico indotta dall’istamina. • In minor misura questi agenti inibiscono anche la secrezione acida indotta da gastrina e Ach • Gli antagonisti H2 inibiscono sia la secrezione basale che quella notturna, come pure quella stimolata dal cibo • Diminuiscono anche la secrezione del fattore intrinseco, ma non in misura tale da compromettere l’assorbimento della vitamina B12 antagonisti dei recettori H2 La sintesi del primo H2 antagonisa, la Cimetidina è stato uno dei primi tentativi di vero rational drug design che ha avuto successo derivati con anello IMIDAZOLICO CIMETIDINA derivati con anello FURANICO RANITIDINA derivati con anello TIAZOLICO FAMOTIDINA - NIZATIDINA antagonisti dei recettori H2 Hanno tutti un meccanismo d’azione identico: sono antagonisti del recettore H2 ed inibiscono la secrezione di H+ sia basale, sia notturna e sia, anche se in modo meno marcato, la secrezione dopo stimolo (cibo,distensione gastrica, stimolazione vagale) antagonisti dei recettori H2 Farmacocinetica Si somministrano per via orale, intramuscolare ed endovenosa Dopo somministrazione orale il picco plasmatico viene raggiunto in 1-3 ore Sono debolemente legati alle proteine plasmatiche Hanno uno scarso metabolismo epatico (10-35%) Vengono eliminati per via renale anello IMIDAZOLICO CIMETIDINA H N H3 C H N S HN N C H3 N C N Viene poco utilizzata attualmente perché • è in grado di legarsi ai recettori per gli androgeni ed agire da antagonista • inibisce l’attività del citocromo P450 CIMETIDINA CIMETIDINA Inibizione P450 Metaboliti Warfarin, diazepam, fenitoina, chinidinancarbamazepina, teofillina. Aumento della permanenza in circolo CIMETIDINA EFFETTI COLLATERALI • aumento del pH gastrico, con possibilità (raramente) di colonizzazione dell’intestino da parte di miceti. • possono indurre rallentamento della digestione, con comparsa di disturbi quali gonfiore, pesantezza, sonnolenza. Anello FURANICO RANITIDINA H N O H3 C N H N S CH 3 CH 3 NO 2 La ranitidina presenta un’affinità particolarmente elevata verso i recettori H2-gastrici e risulta particolarmente potente nell’inibire l’ipersecrezione gastrica La dose abituale è di 300 mg al giorno: 150 mg alla mattina e 150 mg alla sera. RANITIDINA Farmacocinetica Si somministra per via orale, intramuscolare ed endovenosa. La dose abituale per via orale è di 300 mg al giorno: 150 mg alla mattina e 150 mg alla sera. Dopo somministrazione orale il picco plasmatico viene raggiunto in 1-3 ore E’ debolemente legata alle proteine plasmatiche Ha uno scarso metabolismo epatico (10-35%) Viene eliminata per via renale RANITIDINA Esofagite da reflusso La dose giornaliera raccomandata nella malattia da reflusso esofageo è di 300 mg/die, suddivisa in due somministrazioni da 150 mg, per un periodo di 8 settimane. Sindrome di Zollinger-Ellison La dose giornaliera è di 450 mg (cioè 150 mg 3 volte al giorno) aumentabile se necessario a 600-900 mg (2-3 compresse da 300 mg al giorno) RANITIDINA EFFETTI COLLATERALI • aumento del pH gastrico, con possibilità (raramente) di colonizzazione dell’intestino da parte di miceti. • possono indurre rallentamento della digestione, con comparsa di disturbi quali gonfiore, pesantezza, sonnolenza. Cautela deve essere usata nei pazienti con disturbi della funzionalità epatica (interazione con P450) Anello TIAZOLICO FAMOTIDINA NIZATIDINA NH 2 H2 N O2 S N N S NH 2 N NH 2 S H N N H3 C S N CH3 H N CH3 S NO2 La FAMOTIDINA e la NIZATIDINA presentano un’affinità particolarmente elevata verso i recettori H2gastrici e risulta particolarmente potente nell’inibire l’ipersecrezione gastrica FAMOTIDINA - NIZATIDINA Farmacocinetica Si somministrano per via orale, intramuscolare ed endovenosa. Dopo somministrazione orale il picco plasmatico viene raggiunto in 1-3 ore Sono debolemente legate alle proteine plasmatiche Hanno uno scarso metabolismo epatico (10-35%) Vengono eliminata per via renale FAMOTIDINA - NIZATIDINA EFFETTI COLLATERALI aumento del pH gastrico, con possibilità (raramente) di colonizzazione dell’intestino da parte di miceti. • possono indurre rallentamento della digestione, con comparsa di disturbi quali gonfiore, pesantezza, sonnolenza. Cautela deve essere usata nei pazienti con disturbi della funzionalità epatica (interazione con P450) Inibitori della Pompa Protonica (PPI): Introduzione • La secrezione di acido gastrico da parte delle cellule parietali è regolata dall’enzima H+/K+-ATPasi (pompa protonica). • Poiché l’attivazione della pompa protonica è l’ultimo stadio del processo di secrezione acida, l’inibizione di questo enzima bloccherà la secrezione acida indotta da qualunque mediatore chimico (istamina, gastrina o ACh). Gli inibitori della pompa protonica bloccano anche la secrezione basale di acido gastrico, per cui sono degli agenti terapeutici molto potenti e di ampia portata. • Studi su soggetti affetti da RGE hanno mostrato che si può avere migliore cicatrizzazione dell’esofago con gli inibitori della pompa protonica rispetto agli H2 antagonisti. Inibitori della pompa protonica I PP inibitori bloccano l’effetto di tutti gli agenti stimolanti la secrezione gastrica, inclusa la gastrina, per cui determinano aumento della secrezione di gastrina con conseguente ipergastrinemia ed iperplasia delle cellule enterocromaffino-simili del fondo gastrico. Fortunatamente non si è osservata nell’uomo la progressione dei carcinomi dello stomaco vista negli animali. PPI: Meccanismo di attivazione MeO MeO Me Me MeO Me H+ N N S MeO Me Me N H O N MeO H Omeprazolo MeO Me Me Me N N S H O N MeO H Forma protonata attivata N N S H O N N N MeO H H Intermedio spiro labile H2O MeO MeO Me Me S N N NH MeO Me S Enz Me EnzSH Me Me N N N N S N H2O S OH N H MeO OMe OMe Solfenamide Enzima inattivato EnzSH Formazione del ponte disolfuro S OH OH Acido solfenico Inibitori della pompa protonica OMEPRAZOLO - LANSOPRAZOLO - PANTOPRAZOLO Sono in assoluto i più efficaci inibitori della secrezione gastrica Chimicamente sono delle basi deboli e sono dei profarmaci che sono protonati e attivati a pH acido. Somministrati per 7 giorni inibiscono la secrezione acida di circa il 95%. OMEPRAZOLO - LANSOPRAZOLO - PANTOPRAZOLO FARMACOCINETICA Sono instabili a pH acido, la somministrazione per os avviene in capsule gastroprotette; Sono rapidamente assorbiti e si legano fortemente alle proteine plasmatiche; Sono metabolizzati a livello epatico; L’emivita è breve, ma la durata dell’effetto terapeutico è lunga, a causa del legame irreversibile con la pompa. Somministrati per via orale, entrano nella cellula parietale dal sangue e si accumulano nei canalicoli secretori, dove vengono attivati. OMEPRAZOLO - LANSOPRAZOLO - PANTOPRAZOLO EFFETTI COLLATERALI Aumento del pH gastrico, con possibilità (raramente) di colonizzazione dell’intestino da parte di miceti. Possono indurre rallentamento della digestione, con comparsa di disturbi quali gonfiore, pesantezza, sonnolenza Il trattamento cronico con omeprazolo rallenta l’assorbimento della vitamina B12. Inoltre si può osservare ipergastrinemia. Ulcera gastroduodenale: malattia infettiva? Nel 1893 Giulio Bizzozero aveva osservato, nello stomaco di cani, la presenza di batteri; ma la sua logica deduzione, cioè che un agente infettivo potesse essere la causa dell’ulcera, era completamente sovrastata dall’assioma "niente acido, niente ulcera" per cui la presenza di batteri nello stomaco non era altro che la conseguenza di contaminazione post-mortem. Questo concetto di sterilità dello stomaco, come conseguenza del succo gastrico, è perdurato per decenni, fin quando Peter Lewin ha dimostrato che la mucosa gastrica può essere colonizzata dall’Helicobacter pylori. Cosa è e cosa fa l’Helicobacter pylori E’ un batterio di 0,2-0,5 µm di lunghezza, spiraliforme, che si localizza negli strati profondi del gel di muco che riveste la mucosa gastrica e sulla superficie apicale delle cellule epiteliali della mucosa. Cosa è e cosa fa l’Helicobacter pylori Esso produce una varietà di proteine che sembrano mediare o facilitare il danno che provoca alla mucosa gastrica: * l’ureasi prodotta da H. pylori catalizza l’idrolisi di urea per formare ammoniaca e anidride carbonica; ciò rende il microambiente più alcalino, il che protegge il batterio dagli effetti dell’acido gastrico e impedisce la colonizzazione di altri batteri. L’ureasi altera le cellule epiteliali mucose a causa degli ioni OH– generati dalla reazione tra acqua e ammoniaca. * superossidi, proteasi e fosfolipasi che degradano il complesso glicoproteine-lipidi dello strato di gel mucoso; ciò riduce lo spessore e la viscosità del gel di muco gastrico protettivo che sovrasta le cellule della mucosa gastrica Cosa è e cosa fa l’Helicobacter pylori Una volta colonizzato lo stomaco, l’H. pylori esercita, quindi, sulla mucosa gastrica, sia un danno diretto, attraverso le sostanze su elencate, sia un danno mediato dalla risposta immune dell’ospite, innescata dall’attivazione di cellule immunitarie da parte dell’ureasi e delle altre proteine batteriche. Ruolo dell’ H. pylori nella malattia ulcerosa Esistono almeno 4 osservazioni che sostengono l’ipotesi che H.p. sia il principale fattore eziologico dell’ulcera peptica: * * * * la maggioranza dei pazienti con ulcera duodenale o gastrica hanno un’infezione da H.p. (le statistiche attuali dicono che è presente nel 92% dei casi di ulcera duodenale, nel 65% dei casi di ulcera gastrica, dal 40 al 75% dei casi di carcinoma gastrico) l’ulcera duodenale si sviluppa con maggiore frequenza nei soggetti con infezione da H.p. le recidive sono state marcatamente ridotte dalla terapia di eradicazione dell’infezione da H.p. H.p. è la causa, o una delle principali cause, di una forma di gastrite detta gastrite cronica attiva, in cui è stato riscontrato praticamente nel 100% dei casi. Ruolo dell’ H. pylori nella malattia ulcerosa In realtà ci sono vari dati che tendono a ridimensionare il ruolo svolto dal batterio nella genesi dell’ulcera. In primo luogo solo il 15-20% dei pazienti con infezione da H.p. sviluppa un’ulcera peptica; ciò significa che la maggior parte dei pazienti con colonizzazione gastrica non sviluppa mai l’ulcera e resta asintomatica: perché? Come si spiega la frequente presenza del batterio in soggetti asintomatici per altro sani? Si deve dedurre che esistono ceppi (tipi) di H.p. saprofiti (non patogeni) e ceppi patogeni? o i saprofiti diventano patogeni in determinate condizioni? Ruolo dell’ H. pylori nella malattia ulcerosa Alla luce di queste osservazioni si può concludere che il ruolo di Helicobacter pylori nello sviluppo dell’ulcera peptica non è certo quello dell’attore protagonista, e che la sua presenza in scena riflette soltanto un’associazione commensale estremamente frequente. Antibiotici nel caso di presenza di Helicobacter pylori • AMOXICILLINA: penicillina semisintetica ad ampio spettro d’azione. Sensibile alle penicillasi. • CLARITROMICINA: macrolide batteriostatico. Normalmente somministrata 2 volte/die, per l’eradicazione dei Helicobacter, si somministra tre volte/die. • TETRACICLINE: antibiotici ad ampio spettro d’azione, hanno però parecchi effetti collaterali. • METRONIDAZOLO: è un farmaco attivo sui protozoi e sui batteri anaerobi • SALI DI BISMUTO: hanno un un effetto citoprotettivo. E sembra, inoltre, che abbiano un effetto antibatterico nei confronti di Helicobacter. Regolazione secrezione acida
Scaricare