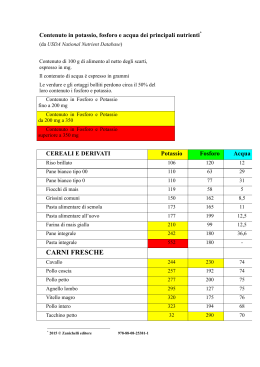
LA GESTIONE DI UNO STUDIO NUTRIZIONALE IL RUOLO DEL BIOLOGO NUTRIZIONISTA IN AMBITO CLINICO Cagliari - Sabato 26 luglio 2014 Dott.ssa Laura Imperadori 1 VI PARLERÒ DI… INSUFFICIENZA RENALE CRONICA I costi sanitari Le terapie disponibili LA TERAPIA NUTRIZIONALE La dieta ipoproteica I prodotti aproteici Questione fosforo e potassio L’AMBULATORIO 2 Casi clinici GIORNALE DI BRESCIA 17/03/2012 « Oltre all’acquisto di moderne apparecchiature e nuovi letti, il settore da aprile sarà potenziato grazie all’ingresso di una nuova figura professionale: un nutrizionista specializzato che si occuperà dei pazienti con insufficienza renale cronica» AMBULATORIO DI EDUCAZIONE ALIMENTARE NEL PAZIENTE CON INSUFFICIENZA RENALE CRONICA 3 REGOLAZIONE EQUILIBRIO IDROELETTROLITICO ESCREZIONE SOSTANZE ESTRANEE E PRODOTTI DEL METABOLISMO PRODUZIONE ORMONI REGOLAZIONE DEL METABOLISMO Ca - P 4 REGOLAZIONE EQUILIBRIO ACIDO-BASE IRA (INSUFFICIENZA RENALE ACUTA) Rapida riduzione della funzione renale + alterazioni metaboliche derivanti dall’accumulo nell’organismo dei prodotti del catabolismo delle proteine Se la funzione renale non riprede IRC (INSUFFICIENZA RENALE CRONICA) Riduzione graduale e irreversibile della funzione renale, con naturale tendenza progressiva 5 PRINCIPALI CAUSE DI MALATTIE RENALI DIABETE MALATTIE GLOMERULARI MALATTIA RENALE POLICISTICA 6 NEFROPATIE VASCOLARI MALATTIE TUBULOINTERSTIZIALI EPIDEMIOLOGIA La mortalità per cause CV, in pazienti con CKD in fase non dialitica, aumenta esponenzialmente con la progressione del danno renale (Tonelli M, et al. Lancet. 2012 Sep 1;380(9844):807-14) 7 ASPETTATIVA DI VITA 8 IN ITALIA 9 De Nicola L, et al. - G Ital Nefrol 2011; 28 (4): 401-407 I COSTI Circa 53.000 pazienti in dialisi (nel 2010) Circa 10.000 nuovi pazienti all’anno 44.000 euro/anno per ogni paziente in dialisi (30.000 se peritoneale) Oltre 2 miliardi di euro/anno + circa 340 milioni per costi indiretti 10 Dati 2011 della Facoltà di Economia sede di Roma – Università Cattolica del Sacro Cuore e Osservatorio Sanità e Salute IL PARADOSSO DELLA DIALISI Più la cura è efficace e più alta è la spesa LA CURA GENERA RISPARMIO se si procrastina l’ingresso dei pazienti in dialisi 11 NNT DIETA = 18 number needed to treat Un successo ogni 18 pazienti in dieta Su 10.000 nuovi ingressi, significa oltre 500 pazienti in meno in dialisi con un risparmio di circa 17 milioni di euro Riduzione relativa del rischio di morte renale del 31% ascrivibile alla dieta ipoproteica Ritardo di morte renale fino a 3 anni per pazienti complianti 12 Metanalisi del gruppo renale Cochrane coordinate da Fouque LA MALATTIA RENALE È UNA PATOLOGIA SILENZIOSA 13 COME SI MISURA LA FUNZIONALITÀ RENALE? È la velocità con cui si realizza il passaggio del plasma dal glomerulo alla capsula di Bowman. Questo valore è la risultante della velocità di filtrazione dei singoli nefroni ed è pertanto un indicatore indiretto del numero di nefroni funzionanti. 2 ml/min/1,73m 14 VELOCITÀ DI FILTRAZIONE GLOMERULARE LA MALATTIA RENALE È UNA PATOLOGIA PROGRESSIVA GFR Danno glomerulare GFR e RPF per singolo nefrone Ipertensione glomerulare 15 Perdita legata all’età 1 ml/min/1,73m2/anno Perdita in presenza di nefropatia 3-7 ml/min/1,73m2/anno QUALE TERAPIA? PREVENZIONE Farmaci e cure mediche Stile di vita sano e una dieta particolare Terapia sostitutiva (dialisi o trapianto) 16 Dieta ipoproteica classica Dieta fortemente ipoproteica supplementata Dieta vegetariana con proteine complementari 0,6-0,8 g/Kg/die 0,3 g/Kg/die + miscela di idrossiacidi e chetoacidi 0,7 g/Kg/die solo da prodotti vegetali QUALCHE CENNO ALLA VLPD (very low protein diet) ENERGIA 30-35 kcal/kg/die PROTEINE 0,3 g/kg/die solo vegetali CARBOIDRATI Da prodotti aproteici FOSFORO 400 – 500 mg LIPIDI Preferibilmente vegetali SUPPLEMENTAZIONE • • • • Chetoanaloghi (1 compressa/5kg) Calcio carbonato Vit B12 Ferro 2 PASTI LIBERI A SETTIMANA 17 18 Aparicio M, et al. J Ren Nutr. 2012 Mar;22(2 Suppl):S22-4 COME CALCOLARE L’INTROITO PROTEICO (PI protein intake)? 19 VFG ml/min = creatininuria (mg/dl) x diuresi 24h/ Pcr Metodo classico Pcr = creatinina plasmatica (mg/dl) Equazione di Cockroft-Gault VFG ml/min = [(140 – età) x kg / Pcr x 72 ] x K K = 0,85 nelle donne Pcr = creatinina plasmatica (mg/dl) Equazione di Levey-MDRD semplificata Equazione CKD-EPI VFG ml/min/1,73mq = 186 x (Pcr)–1,154 x (età)–0,203 x K1 x K2 K1 = 0,742 se femmina K2 = 1,210 se di colore Pcr = creatinina plasmatica (mg/dl) VFG ml/min/1,73 mq = 141 x min(Cre/Den,1)alfa x max(Cre/Den,1)-1,209 x 0,993età x K1 x K2 Cre = creatinina sierica in mg/dl Den = 0,9 se maschio e 0,7 se femmina alfa = -0,411 se maschio e -0,329 se femmina min = indica il valore più basso tra Cre/Den e 1 max = indica il valore più alto tra Cre/Den e 1 K1 = 1,018 se femmina K2 = 1,159 se di colore 20 Calcolo della VFG UREMIA 5 -10 ml/min Uremia Iperkaliemia Sovraccarico idrico, problemi g.i. Acidosi Iperfosforemia, ipocalcemia Anemia IperPTH e riduzione Vit. D 80 – 60 ml/min 21 NEFROPATIA CONSEGUENZE IRC RAZIONALE DELLA DIETA IPOPROTEICA IPERAZOTEMIA Riduzione pool di aminoacidi disponibili e produzione di urea Riduzione dell’introito di proteine e fosfati quali generatori di acidi Riduzione dell’introito alimentare di fosfati Le regole alimentari coadiuvano il controllo dei lipidi plasmatici e della glicemia ACIDOSI METABOLICA IPERPARATIROIDISMO SECONDARIO ALTERAZIONI METABOLISMO INTERMEDIO 22 DIETA = TERAPIA NUTRIZIONALE Obiettivi della terapia dietetica nell’IRC Rallentare la progressione della malattia renale Prevenire e controllare le alterazioni metaboliche Mantenere o raggiungere un buono stato di nutrizione 23 Linee Guida SIN per la terapia conservativa dell’insufficienza renale cronica (2012) EFFETTO DI POTENZIAMENTO TRA DIETA E FARMACI – Studio STENO 24 MALNUTRIZIONE 15-18% IRC III-IV stadio 35-50% in dialisi 30% post-trapianto Dieta inadeguata, anoressia Infiammazione, acidosi metabolica, ridotta sintesi proteica e insulinoresistenza 25 La disponibilità di un nutrizionista dedicato riduce il rischio di malnutrizione (Levin A, 2008 - Dolecek TA, 1997) Motivazione paziente e nefrologo - INTRODUZIONE: • Anoressia • Depressione • Diete incongrue o non palatabili - UTILIZZAZIONE: • Alterata tolleranza al glucosio per resistenza periferica all’insulina • Dislipidemia (>ipertrigliceridemia e riduzione HDL) - ASSORBIMENTO: • Ridotto assorbimento del calcio • Ridotto assorbimento di ferro e vitamine STATO NUTRIZIONALE 26 ANORESSIA E IRC L’appetito (e l’intake proteico) diminuisce spontaneamente e in modo parallelo alla riduzione della GFR MALNUTRIZIONE PREDITTORE DI MORTALITÀ 27 Ikizler TA, et al. - J Am Soc Nephrol. 1995 Nov;6(5):1386-91 ADA Energia Proteine Fosforo ≥ 35 kcal/kg peso ideale/die o stima da algoritmi 35 se normopeso 20-30 se sovrap. 45 se sottopeso o catabolismo 0,6-1,0 g/kg PI (50% alto VB) 0,8 se 55<VFG<25 ml/min 0,6 se VFG<25 60-70% alto VB Individualizzato o 8-12 mg/kg PI/die Potassio Individualizzato in base alla kaliemia e al volume urinario Sodio Individualizzato o 1-3 g/die EDTNA/ERCA K/DOQI SIN ≥ 35 kcal/kg peso ≥ 35 kcal/kg peso ideale/die ≥ 35 kcal/kg peso ideale/die o stima da ≥ 30 kcal/kg peso ideale/die ideale/die se oltre i algoritmi 60 anni 0,60-0,75 g/kg PI 0,6-1,0 g/kg PI (50% se VFG <25 0,7 g/kg PI (75% ml/min (50% alto alto VB) alto VB)** VB) Individualizzato o 600n.d. n.d. 1000 mg/die* 2000-2500 mg/die* da ridurre in presenza Introito libero se di iperkaliemia o con n.d. VFG>10 ml/min volume urinario <1 l/die NaCl < 100 1800-2500 mg/die n.d. mEq/die Indicazioni delle principali Società di Nefrologia e Dietetica sulla dieta ipoproteica classica BILANCIO ENERGETICO E IRC Il metabolismo basale e il dispendio energetico di un paziente con IRC sono sovrapponibili ai soggetti sani Il paziente con IRC è mediamente in bilancio energetico con 35 kcal/kg/die DA PERSONALIZZARE IN BASE ALL’INTROITO ATTUALE E ALLA COMPOSIZIONE CORPOREA 29 LIMITI DELLA DIETA IPOPROTEICA Riduzione o eliminazione di Adattare il piano alimenti di uso abituale alimentare alle abitudini Introduzione di alimenti nuovi Condivisione del motivo (a volte prodotti aproteici) del loro utilizzo Difficoltà di integrazione della Adattare ricette cucina tradizionale con quella classiche, purché dietetica sperimentate Difficoltà di integrazione della Concordare le scelte vita sociale e lavorativa con la migliori dieta 30 POTENZIALI «BARRIERE» ALL’ADERENZA ALLA TERAPIA NUTRIZIONALE Socio-culturali: età, educazione, disagio economico, situazione lavorativa, genere, etnia Familiari: presenza di un coniuge, condizioni abitazione, collaborazione familiari Psicologiche: fiducia nell’efficacia e nella sicurezza della terapia, depressione, stress, difficoltà cognitive, motivazione, attitudine positiva Fisiche: comorbilità, abuso di alcol, attività fisica, non aderenza alle terapie farmacologiche 31 PRODOTTI APROTEICI Pochi prodotti naturalmente ipoproteici (tapioca, burro, zucchero, frutta, verdura… ) L’idea nasce nei primi anni ‘60 con l’obiettivo di favorire la compliance alla dieta Viene prodotto in Inghilterra il primo amido di frumento aproteico (base per tutti i derivati dei cereali) Commercializzazione subordinata alla procedura di notifica al Ministero della Salute e produzione in stabilimenti autorizzati 32 PRODOTTI APROTEICI PRODOTTI APROTEICI Alimenti a fini medici speciali acquistabili in farmacia ed erogati dal SSN, dietro prescrizione del nefrologo (DIR 1999/21/CE attuata dal D.P.R. 20 marzo 2002 n°57) Alimenti incompleti dal punto di vista nutrizionale, con una formulazione adattata ad una specifica malattia, non utilizzabili come unica fonte di nutrimento Criteri di composizione e etichettatura ( Allegato 4 Circolare 5/11/2009 Min. Lav. Sal. Pol. Soc.): • Prodotti aproteici: proteine < 1,0% (0,5% se bevande) • Prodotti ipoproteici: proteine < 2,0% • Contenuti di sodio, potassio e fosforo • • • • 33 Alimento dietetico a fini medici speciali Indicato per il regime alimentare di… Descrizione proprietà Adatto/non adatto ad essere utilizzato come unica fonte di nutrimento • Da usare sotto la sorveglianza di un medico • Consentono di limitare il consumo di proteine a basso valore biologico dei cereali • Hanno un rapporto energia/fosforo quasi 5 volte maggiore della pasta comune • Addizionati con inulina 34 A. Nicolai – Curarsi con l’alimentazione – Piccin, 2014 PUNTI CRITICI PRODOTTI APROTEICI Scarsa lievitazione e difficoltà nella lavorazione degli impasti Scarsa tenuta in cottura Minor sapidità e diverso sapore Diversa consistenza Aspetto differente Rapido raffermimento 35 PROTEINE NEGLI ALIMENTI – RUOLO STRUTTURALE 36 INGREDIENTI SOSTITUTIVI Gomma di guar Farina di semi di carrube Fibra di psyllium Cellulosa e derivati Formano gel che consentono la lievitazione. Svantaggi: impasti appiccicosi e difficili da lavorare Ridotta funzione strutturante INGREDIENTI AGGIUNTIVI Proprietà prebiotiche Inulina Favorisce le funzioni intestinali 37 INGREDIENTI FARINA APROTEICA • • • • • 38 amido di frumento amido di mais fecola di patate cellulosa destrosio RICETTE – PREPARAZIONI BASE FOCACCIA (100g) APROTEICA NORMALE Energia 244 kcal 292 kcal Proteine 1,0 g 8,4 g Fibra 3,3 g 4,9 g Lipidi 5,5 g 11,8 g Glucidi 49,0 g 40,7 g Calcio 12,0 mg 9,0 mg Sodio 18 mg 218 mg Potassio 35 mg 128 mg Fosforo 11 mg 39 mg 39 INGREDIENTI: • Farina aproteica 250 g • Acqua 150 g • Lievito di birra 12 g • Un pizzico di sale • Olio e.v. 20 g ATTIVITÀ FISICA? CERTO! I pazienti malati di reni sono spesso sedentari (età elevata, sarcopenia, comorbilità…) 40 ATTIVITÀ FISICA? AFFINCHÈ SIA CLINICAMENTE UTILE… Tutto il personale medico/infermieristico deve essere coinvolto Il programma di esercizio fisico deve essere sostenibile ed economico Deve essere semplice, da poter fare a domicilio senza particolari attrezzature e competenze Il volume e l’intensità del lavoro devono essere adatti all’età e alle comorbilità del paziente Mortalità 41 Qualità di vita Mafra D, Fouque D - Dog walk: a simple way to improve chronic kidney disease patients’ inactivity - NDT Plus 2011; 4: 362–366 42 QUESTIONE FOSFORO… Uomo 70 kg = 700 g P 85% ossa e denti (idrossiapatite) 14% intracellulare (ATP, acidi nucleici, fosfolipidi) 1% extracellulare 43 QUESTIONE FOSFORO… • 1500 mg introdotti con la dieta • 600 mg escreti con le feci • 900 mg assorbiti a livello intestinale + VIT D - PTH e FGF23 44 QUESTIONE FOSFORO… Il fosforo circolante in eccesso si deposita insieme al calcio (come idrossiapatite) nella tonaca media delle arterie calcificazioni Una fosforemia elevata è associata a un aumentato rischio di mortalità e di progressione della malattia (Bellasi A. et al Clin J Am Soc Nephrol 2011;6:883-891) Riduzione della funzionalità renale espansione pool fosforico Importante il controllo del bilancio del P fin dalle fasi iniziali (stadio 3) Particolarmente delicato in dialisi P difficile da dializzare e necessario adeguato introito proteico 45 Cozzolino et al. Expert Opinion 2012;13(16):2337-53 QUESTIONE FOSFORO… Cosa possono causare alti livelli di fosforo? Decalcificazione delle ossa e quindi facilità alle fratture Calcificazioni arteriose e quindi problemi circolatori e cardiaci Precipitazioni di sali a livello delle articolazioni e quindi dolore Precipitazioni di sali livello di pelle e tessuti e quindi prurito 46 NESSUN DIVIETO MA ATTENZIONE ALLA QUANTITÀ 47 PER RIDURRE IL FOSFORO ALIMENTARE Mettere a bagno in un recipiente e tenere in frigo 8-9 ore prima della cottura Preferire la bollitura in abbondante acqua (si arriva a dimezzare il contenuto di P e K) Bollire la carne prima di usarla per altre preparazioni Consumare alimenti ricchi di fosforo non più di una volta alla settimana … Comunque non dimenticare di di assumere i chelanti! Cupisti A, et al. - Effect of boiling on dietary phosphate and nitrogen intake - J Ren 48 Nutr. 2006 Jan;16(1):36-40. PER RIDURRE IL FOSFORO ALIMENTARE I chelanti del fosforo sono farmaci che agiscono a livello intestinale «sequestrando» il P alimentare che quindi non viene completamente assorbito, ma eliminato con le feci È importante ricordare al paziente di assumerli come prescritto dal medico Subito prima o durante i pasti (soprattutto in caso di pasti abbondanti o particolarmente ricchi di P) Meglio a colazione con la brioches o a merenda con lo yogurt? 49 PER RIDURRE IL FOSFORO ALIMENTARE Un vasetto di yogurt da latte intero (125 g) = 108,8 mg Una tazza di latte intero (200 ml) = 186 mg Una tazza di latte di soia (200 ml) = 94 mg Un cucchiaino raso di parmigiano (5 g) = 40 mg 50 PER RIDURRE IL FOSFORO ALIMENTARE 51 Una porzione di 80 g a crudo: • Riso brillato = 96 mg • Riso integrale = 248 mg • Pasta = 132 mg • Pasta integrale = 264 mg • Pane comune = 61,6 mg • Pane integrale = 144 mg Una porzione media da 150 g a crudo: • Pesci d’allevamento!!! • Tonno = 396 mg • Salmone = 375 mg • Trota = 330 mg • Sogliola = 292,5 mg • Merluzzo = 291 mg • Orata = 187,5 mg PER RIDURRE IL FOSFORO ALIMENTARE 100 g: Prosciutto cotto = 296 mg Prosciutto cotto senza polifosfati = 194 mg Salame = 356 mg • 1 uovo di gallina ( circa 58 g) = 107 mg • 1 albume (circa 37 g) = 5 mg • 1 uovo di quaglia (circa 15 g) = 45 mg 52 PER RIDURRE IL FOSFORO ALIMENTARE… A Km ZERO 120 g: Lumache (n° 6-8) = 169 mg Rane = 516 mg 200 g (ma solo farina e acqua!): 100 mg di P 53 PER RIDURRE IL FOSFORO ALIMENTARE Anche la porzione è importante… 150 g P = 354 mg 200 g P = 472 mg 54 100 g P = 236 mg Atlante fotografico delle porzioni degli alimenti – Istituto Scotti Bassani PER RIDURRE IL FOSFORO ALIMENTARE: DIETA NECESSAIRIA, MA NON SUFFICIENTE Scegliere cibi con un rapporto favorevole FOSFORO/PROTEINE 55 mg fosforo g proteine Orata d’allevamento 52 Latte p.s. 29 Orata selvatica 8 Latte pecora 18 Tuorlo 36 Pane comune 12 Albume 2 Pane integrale 24 Muesli 26 Pasta semola 15 Fette biscottate 11 Riso 17 Meringa 4 Cioccolato fondente 32 ≈ 10 FOSFORO NASCOSTO • Insegnare a leggere le etichette è fondamentale! (Conservanti e additivi) PROSCIUTTO COTTO (100g) Con additivi 296 ± 47 Senza additivi 194 ± 7 PETTO DI TACCHINO ARROSTO Con additivi 314 ± 31 Senza additivi 169 ± 27 PETTO DI POLLO ARROSTO Con additivi 296 ± 47 Senza additivi 260 ± 19 Benini O, et al. - Extra-phosphate load from food additives in commonly eaten foods: a real and insidious 56 danger for renal patients - J Ren Nutr. 2011 Jul;21(4):303-8 Nome Acido ortofosforico Ortofosfato di sodio Ortofosfato di potassio Ortofosfato di calcio Alluminio fosfato Sigla E338 E339 E340 E341 E342 Magnesio fosfato Difosfati Trifosfati Polifosfati E343 E450 E451 E452 Difosfato dicalcico Sodio alluminio fosfato Fosfato osseo E540 E541 E542 Polifosfato di calcio Polifosfato di alluminio E544 E545 Dove si possono trovare Correttori di acidità. Bevande analcoliche gasate, in particolare quelle a base di cola, piatti pronti, formaggi, prodotti da forno, dolciumi, sport drink… Addensanti, emulsionanti, stabilizzanti. Latte in polvere e concentrato, farina di patate, preparati per budini, formaggi fusi, carne in scatola, prosciutto cotto e altri insaccati cotti, prodotti impanati, patatine pre-fritte, prodotti dolciari, gomme da masticare… Patate 64,6%, latte scremato reidratato, mozzarella 5,5% (ingredienti: latte, sale, fermenti lattici, caglio), margarina (ingredienti: oli e grassi vegetali parzialmente idrogenati, acqua, emulsionanti: mono e digliceridi degli acidi grassi; sale, correttori di acidità: acido citrico; aromi), prosciutto cotto affumicato 2,5% (ingredienti: coscia di suino, acqua, sale, destrosio, sciroppo di glucosio, aromatizzanti di affumicatura, stabilizzanti: trifosfati; antiossidanti: ascorbato di sodio; aromi, conservanti: nitrito di sodio), formaggio 1,9% (ingredienti: latte, fermenti lattici, sale, conservanti: lisozima da uovo; caglio), sale, noce moscata. Formaggi (latte, sale, caglio), acqua, siero di latte in polvere e/o concentrato, burro (crema di latte e/o siero di latte), proteine del latte, sali di fusione: polifosfati di sodio, citrato di sodio. Zucchero, farina di frumento (14,5%), grassi vegetali non idrogenati, sciroppo di glucosio-fruttosio, uova, liquore 8,5% (vino liquoroso, alcool, zucchero, aromi), olio vegetale non idrogenato, scorze di arancia candite (3%), cacao magro (2%), amido di frumento, siero di latte in polvere, succo d’arancia (2%), latte scremato in polvere, aromi, emulsionanti: mono e digliceridi degli acidi grassi, lecitine (soia); agenti lievitanti (carbonato d'ammonio, difosfato disodico, carbonato acido di sodio), sale Carne separata meccanicamente: 49% pollo, 38% tacchino. Latte scremato in polvere reidratato, sale, aromi, esaltatore di sapidità E621, ascorbato di sodio, 58 conservanti nitrito di sodio, aromatizzanti di affumicatura E450, E452, FOSFORO DA BERE Coca cola mg / 330 ml 62 Coca cola 0 Gatorade Nestea Pepsi Fanta arancia Schweppes Sprite 7up 54 36 60 55 11 0,1 0 0,6 59 Difficile identificare una bevanda «sicura»: • Cambiano le formulazioni • Cambiano le confezioni Vetro trattamento termico (no additivi) Plastica additivi a base di fosforo Additivi a base di fosforo: • Conservanti • Emulsionanti • Regolano il pH • Migliorano il sapore Water, Water Everywhere, But What to Drink? An Update on Hidden Phosphorus in Popular Beverages - Journal of Renal Nutrition Volume 20, Issue 1 , Pages e1-e5, January 2010 QUESTIONE POTASSIO: CAUSE ED EFFETTI • • • • • 60 IRC Acidosi Disidratazione Farmaci Apporto alimentare eccessivo • • • • Astenia Parestesie Nausea e vomito Aritmie cardiache, fino all’arresto QUESTIONE POTASSIO: GLI ALIMENTI PIÙ RICCHI… 61 PER RIDURRE IL POTASSIO ALIMENTARE Cottura: con l’ebollizione in abbondante acqua si può ridurre 62 il contenuto di K quasi del 30% Togliere la buccia Tagliare a pezzetti Lavare in abbondante acqua Lasciare in ammollo Cambiare l’acqua di cottura Strizzare prima del consumo COME FUNZIONA L’AMBULATORIO? • Il paziente accede all’ambulatorio nefrologico • Il nefrologo fa la diagnosi e stabilisce la terapia farmacologica e nutrizionale APPUNTAMENTI DIRETTI NEFROLOGO-PAZIENTE E… COMUNICAZIONE!!! 63 • Valutazione nutrizionale • Elaborazione e consegna del piano alimentare (a scambio) • Controlli periodici COSA FACCIO IO? Valutazione nutrizionale Anamnesi alimentare Peso, altezza, BMI e circonferenza vita Analisi bioimpedenziometrica tricompartimentale L’analisi della composizione corporea con la BIVA si presta bene alla valutazione in follow-up del paziente con IRC in quanto tiene conto della distribuzione dei liquidi corporei 64 ANAMNESI ALIMENTARE ALIMENTAZIONE ABITUALE IMPORTANTE LA COLLABORAZIONE DI FAMILIARI/BADANTI PER LE PORZIONI ATLANTE ALIMENTARE ABBINATA ALLA STORIA PONDERALE PERMETTE DI PERSONALIZZARE IL FABBISOGNO ENERGETICO EDUCAZIONE ALIMENTARE 65 Per ciascun paziente sono conservate: • La scheda di anamnesi (cartacea) • La dieta consegnata (formato elettronico) • Una scheda paziente compilata ad ogni controllo (cartacea e in formato elettronico) 66 67 DIETA A SCAMBIO … 68 CASI CLINICI – GIOVANNI Anni: 90 Non diabetico Portatore di pace-maker Non ha mai seguito diete precedenti Alvo regolare e appetito moderato Portatore di protesi dentaria Attento e partecipe I pasti sono gestiti dalla badante (presente alla consegna del piano alimentare) Deambula in modo autonomo in ambiente domestico 69 Piano alimentare elaborato Kcal 1800 g proteine/Kg/die 0,7 Prodotti aproteici SI Materiale informativo SI Attività fisica SI Peso (Kg) 70 Inizio a 2 mesi a 5 mesi 75,2 70,7 71,7 Inizio a 4 mesi Urea 143 36 Creatinina 3,1 2,0 www.giorgiobedogni.it curriculum ricerca pubblicazioni libri 71 72 http://www.renalgate.it/nutrizione/Manuale_Dieta_Vegetariana.pdf
Scarica