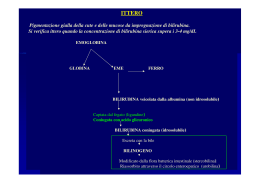
Fegato Sottodiaframmatico. I suoi epatociti vivono in media 150 gg. Riceve una grande quantità di sangue:1.5 l al min. Funzioni 1.Interviene nel metabolismo dei glucidi-glicogeno 2.interviene in sintesi di acidi grassi 3.Sintesi colesterolo; (molecola non viene degradata, metabolizzata (perso in parte con i sali, acidi biliari). 4.Emocateresi, e recupero del Fe. 5.Metabolismo alcol e sostanze tossiche/farmaci/tossine introdotte dall'esterno 6.Deposito di vitamina e ferro/loro metabolismo 7. Catabolizza le proteine 8.Converte acido lattico in glucosio (ciclo muscolo-fegato) 9.Sintesi di aminoacidi non essenziali (per transaminazione) e di proteine plasmatiche (albumina, fattori coagulazione...) 10.Produzione ed escrezione della bile. Esami di laboratorio: Di I livello I principali e più importanti. Quelli di II livello lo sono meno. a. Valutazione bilirubina b. Presenza di enzimi (fosfatasi alcaline, γ GT...) c. Livelli di albuminemia d. Fattori della coagulazione Berg et al., BIOCHIMICA 6/E, Zanichelli editore S.p.A. Copyright © 2007 D. Voet, J.G. Voet, C.W. Pratt, FONDAMENTI DI BIOCHIMICA 2/E, Zanichelli Editore S.p.A. Copyright © 2007 CATABOLISMO DELL’EME In condizioni fisiologiche, nell’uomo adulto, 1-2 x 100.000.000 di globuli rossi vengono distrutti per ora. Questo valore corrisponde a circa 6 grammi di emoglobina al giorno per un uomo di 70 Kg. 1 grammo di emoglobina corrisponde a 35 mg di bilirubina Pertanto si producono circa 250-350 mg di bilirubina al giorno Reazione di Van Den Bergh Determinazione della bilirubina con il reattivo di Ehrlich Bilirubina nel siero Valori di riferimento: 3-19 mmol (0,2- 1,1 mg/dl). La misura della bilirubina nel siero si puo ottenere utilizzando il colore naturale della sostanza (colore giallo con massimo di assorbimento a 463 nm), oppure facendo reagire Ia bilirubina con un sale di diazonio dell' acido solfanilico, conosciuto come reagente di Ehrlich (reazione di copulazione). Il primo metodo si impiega in campo pediatrico per controllare su prelievi seriati l'ittero neonatale. Per la misura della bilirubina negli adulti si impiega la reazione di copulazione che porta alla formazione di un azocomposto della bilirubina; il composto risulta colorato in rosso in ambiente acido e in verde azzurro in ambiente alcalino. La bilirubina glucuronata reagisce direttamente con il reattivo di Ehrlich (donde la denominazione di bilirubina diretta (o meglio coniugata)), mentre Ia bilirubina coniugata (legata all’albumina) deve venire scissa dal legame con l'albumina (con alcool metilico, acetato di sodio-caffeina, dimetilsolfossido, ecc.) per poter reagire con il sale di diazonio (bilirubina indiretta (o meglio non coniugata)). Bilirubina nelle urine Può venire evidenziata per ossidazione (acido nitroso-nitrico, soluzione iodoiodurata) con formazione di biliverdina che si evidenzia sotto forma di anelli di stratificazione colorati in verde. Attualmente si impiega una reazione di diazotazione simile a quella usata per il dosaggio sul siero; si può far uso di compresse (Ictotest) o strisce reattive che contengono il diazoreagente adsorbito in tampone fortemente acido; si sviluppa un colore che viene confrontato visivamente con una scala cromatica oppure Ietto per riflessione e confrontato per la quantificazione con una curva di taratura memorizzata dal microprocessore che governa lo strumento di rnisura. Urobilinogeno (urobilina) Nelle urine fresche e presente l'urobilinogeno che per esposizione all‘aria tende progressi vamente ad ossidarsi a urobilina. L' urobilinogeno reagisce con p-dimetilaminobenzaldeide in ambiente acido (reagente di Ehrlich aldeidico) dando luogo a formazione di un colore rosso. Questa reazione e stata introdotta su strisce a bande reattive multiple per 1' analisi delle urine e consente la misura per confronto con scala cromatica o per riflettanza, come ricordato per la bilirubinuria. II porfobilinogeno, che pure reagisce con il reattivo di Ehrlich, e che in certe situazioni può essere presente in discreta quantita, puo venire allontanato preventivamente dalle urine sospette per estrazione con cloroformio. Stercobilina Nelle feci il bilinogeno e presente allo stato prevalentemente ossidato (stercobilina); per la misura con il reagente di Ehrlich e necessario ridurre la stercobilina a stercobilinogeno (urobilinogeno); e possibile ottenere questo risultato facendo reagire l' omogenato di feci con idrato ferroso. Dopo riduzione a stercobilinogeno si procede allo sviluppo del colore con p-dimetilaminobenzaldeide. Quali sono le cause dell’ittero? 1- Aumentata produzione di bilirubina per emolisi o malattie ematiche • Aumento della bilirubina indiretta ematica • Definito ittero pre-epatico • Feci normali. 2- Alterata incorporazione o coniugazione di bilirubina •Porta ad iperbilirubinemia non coniugata non emolitica •Aumenta la bilirubina indiretta. • Feci di colorito grigio. • Dovuta a danno epatico o ad altre malattie. Quali sono le cause dell’ittero? 3- Colestasi = Problemi con il flusso della bile. A) Colestasi intraepatica : bilirubinemia iperconiugata • Aumento della bilirubina diretta ed indiretta • Secondaria a danno o malattie epatico : cirrosi, epatite • Si può anche avere in gravidanza B) Colestasi extraepatica: • Blocco del trasporto di bilirubina nel tratto biliare • Aumento della bilirubina diretta. • Il colore delle feci è grigio • Secondaria a tumori o calcoli biliari Principali malattie ereditarie del metabolismo della bilirubina • SINDROME DI CRIGLER-NAJJAR DI TIPO ITTERO NONEMOLITICO CONGENITO • SINDROME DI CRIGLER-NAJJAR DI TIPO II • MALATTIA DI GILBERT • ITTERO CRONICO IDIOPATICO (SINDROME DI DUBIN-JOHNSON) In questa patologia sono dirimenti il test del digiuno e la somministrazione di fenobarbital. Il primo induce un aumento della bilirubinemia. Il fenobarbital invece, attivando la glucuronil trasferasi, porta ad una riduzione della bilirubinemia. Indirizza la diagnosi l’assente aumento di fosfatasi alcalina caratteristico dell’ostruzione biliare. Mancano anche steatorrea e prurito, elementi caratteristici della colestasi. COLESTASI DA FARMACI Alcuni ormoni steroidei derivati dal testosterone e i contraccettivi orali (specie nei pazienti che hanno sofferto di colestasi gravidica) possono provocare ittero prevalentemente a bilirubina coniugata. Il quadro regredisce rapidamente con la sospensione del farmaco. Si presenta il quadro della colestasi (aumento della bilirubina coniugata, della gamma glutamil transpeptidasi e della fosfatasi alacalina) accompagnato da un modesto rialzo delle transaminasi per lieve danno epatocellualre. Questo quadro va distinto da quello assai più marcato che si riscontra nelle epatiti tossiche dovute a sostanze quali isoniazide, fenitoina, rifampicina, metildopa, alotano. TRANSAMINASI ALT is found mainly in the liver (lesser amounts in skeletal muscle and kidney), whereas AST is widely distributed in equal amounts in the heart, skeletal muscle, and liver, making ALT a more “liver-specific” marker than AST. Regardless, the serum activity of both transaminases rises rapidly in almost all diseases of the liver and may remain elevated for up to 2–6 weeks. The highest levels of AST and ALT are found in acute conditions such as viral hepatitis, drug- and toxin-induced liver necrosis, and hepatic ischemia. The increase in ALT activity is usually greater than that for AST. Because AST and ALT are present in other tissues besides the liver, elevations in these enzymes may be a result of other organ dysfunction or failure such as acute myocardial infarction, renal infarction, progressive muscular dystrophy, and those conditions that result in secondary liver disease such as infectious mononucleosis, diabetic ketoacidosis, and hyperthyroidism. It is often helpful to conduct serial determinations of aminotransferases when following the course of a patient with acute or chronic hepatitis, and caution should be used in interpreting abnormal levels because serum transaminases may actually decrease in some patients with severe acute hepatitis, owing to the exhaustive release of hepatocellular enzymes FOSFATASI ALCALINA Highest activity is seen in the liver, bone, intestine, kidney, and placenta. The clinical utility of ALP lies in its ability to differentiate hepatobiliary disease from osteogenic bone disease. In the liver, the enzyme is localized to the microvilli of the bile canaliculi, and therefore it serves as a great marker of extrahepatic biliary obstruction, such as a stone in the common bile duct, or in intrahepatic cholestasis, such as drug cholestasis or primary biliary cirrhosis. ALP is found in very high concentrations in cases of extrahepatic obstruction with only slight to moderate increases seen in those with hepatocellular disorders, such as hepatitis and cirrhosis. Because bone is also a source of ALP, it may be elevated in bone-related disorders such as Paget’s disease, bony metastases, diseases associated with an increase in osteoblastic activity, and rapid bone growth during puberty. ALP is also found elevated in pregnancy due to its release from the placenta, where it may remain elevated up to several weeks post delivery. As a result, interpretation of ALP concentrations is difficult because enzyme activity of ALP can increase in the absence of liver damage FOSFATASI ALCALINA L’attività dell’enzima aumenta in ogni forma di ostruzione delel vie biliari. Il processo sembra essere espressione di un’aumentata sintesi da parte delle cellule dell’epitelio di rivestimento delle vie biliari, piuttosto che un suo rigurgito dovuto ad ostruzione. L’aumento della concentrazione plasmatica della ALP è di solito più precoce delal comparsa dell’ittero. 5’-NUCLEOTIDASI 5’-Nucleotidase (5NT) is a phosphatase that is responsible for catalyzing the hydrolysis of nucleoside-5’-phosphate esters. Although 5NT is found in a wide variety of cells, serum levels become significantly elevated in hepatobiliary disease. There is no bone source of 5NT so it is useful in differentiating ALP elevations due to the liver from other conditions where ALP may be seen in increased concentrations (bone diseases, pregnancy, and childhood growth). Levels of both 5NT and ALP are elevated in liver disease, whereas in primary bone disease, ALP level is elevated, but the 5NT level is usually normal or only slightly elevated. g-GLUTAMILTRASFERASI GGT is a membrane-localized enzyme found in high concentrations in the kidney, liver, pancreas, intestine, and prostate but not in bone. Similar to the clinical utility of 5NT (see earlier), GGT plays a role in differentiating the cause of elevated levels of ALP as the highest levels of GGT are seen in biliary obstruction. GGT is a hepatic microsomal enzyme; therefore, ingestion of alcohol or certain drugs (barbiturates, tricyclic antidepressants, and anticonvulsants) elevates GGT. It is a sensitive test for cholestasis caused by chronic alcohol or drug ingestion. Fegato Rene Osso FOSFATASI + + GGT + + - Di fronte ad un aumento della concentrazione sierica di fosfatasi alcalina di natura dubbia, l’aumento della GGT ne conferma l’origine epatica. PROTEINE PLASMATICHE E FEGATO A decreased serum albumin may be a result of decreased liver protein synthesis, and the albumin level correlates well with the severity of functional impairment and is found more often in chronic rather than in acute liver disease. The serum a-globulins also tend to decrease with chronic liver disease. However, a low or absent a-globulin suggests a-antitrypsin deficiency as the cause of the chronic liver disease. Serum g-globulin levels are transiently increased in acute liver disease and remain elevated in chronic liver disease. The highest elevations are found in chronic active hepatitis and postnecrotic cirrhosis. In particular, • IgG and IgM levels are more consistently elevated in chronic active hepatitis; • IgM, in primary biliary cirrhosis; • and IgA, in alcoholic cirrhosis. Albumina Fegato sintetizza 12 g di albumine al giorno; il contenuto totale è di 300 g, 60% nel pool extravascolare e il 40% in quello intravascolare. Le funzioni principali dell’albumina sono il mantenimento della pressione oncotica ed il trasporto di numerose sostanze ( bilirubina, acidi grassi liberi, ormoni tiroidei, farmaci etc). Valori normali: 4-5g/dl. Se i valori scendono al di sotto di 2,5 g/dl come nella cirrosi epatica-danni epatici (ma anche nella sindrome nefrosica e nelle enteropatie proteino-disperdenti: i danni ai glomeruli sono tali che l'albumina passa attraverso il glomerulo, che di norma non permetterebbe ciò)-->si ha la formazione dell’ascite causata da una riduzione della pressione oncotica ma anche da altre meccanismi (tra cui aumento della pressione portale). Una elevata pressione portale non è di solito sufficiente a provocare la comparsa dell’ascite se non vi è una concomitante ipoalbuminemia. Nella cirrosi epatica l’ipertensione portale è di tipo post-sinusoidale a causa della compressione esercitata dai noduli di rigenerazione sulle vene epatiche; nelal cirrosi alcoolica può aggiungersi la sclerosi delle vene centrolobulari. Tutto ciò determina un’aumentata produzione di linfa epatica che trasuda dalal superficie del fegato nel cavo peritoneale Fattori della coagulazione 1.Fibrinogeno: in caso di epatopatie croniche si può avere una ridotta quantità di fibrinogeno plasmatico con conseguente alterazione della coagulazione. 2.Trombina: prodotta dal fegato, circola nel sangue come protrombina; la formazione dipende dalla vitamina K. Il tempo di protrombina (PT) è il periodo di tempo, in secondi, necessario affinchè una certa quantità di plasma coaguli quando messo in contato con tromboplastina e ioni Ca2+ a 37°C. La misurazione seriata del PT può essere utilizzata per distinguere tra colestasi e malattia epatocellulare grave. Il PT viene misurato dopo somministrazione di vitamina K, carente nella colestasi per ridotto assorbimento intestinale; si pensa alla colestasi se il PT è normale dopo somministrazione di vitamina K, ad una patologia epatocellulare se non è normale. FEGATO E FATTORI DELLA COAGULAZIONE Primo intervento: le piastrine L’attivazione della coagulazione come cascata di proteasi Via intrinseca tutti i componenti nel sangue Via comune e finale di formazione del coagulo Via estrinseca alcuni componenti dai tessuti Vitamina K e carbossilazione di proteine Formazione di residui di g-carbossiglutammato nella protrombina Legame del Ca2+ Ancoraggio ai fosfolipidi (fosfatidilserina) di membrana Interazione con i fattori Xa e V Proteine della coagulazione contenenti residui di g-carbossiglutammato Cascata di reazioni = amplificazione Uno stimolo iniziale che produca la modificazione di un messaggero (fattore scatenante) scarsamente concentrato deve produrre la modifica di molecole con funzioni effettrici molto più abbondanti Concentrazioni plasmatiche Proconvertina (VII): 1 mg/ml Fattore di Stuart (X) : 8 mg/ml Protrombina: 150 mg/ml Fibrinogeno: 4000 mg/ml Formazione di residui di g-carbossiglutammato nella protrombina Legame del Ca2+ Ancoraggio ai fosfolipidi (fosfatidilserina) di membrana Interazione con i fattori Xa e V Conversione della protrombina in trombina Rimozione del frammento N-terminale Distacco della trombina Conversione del fibrinogeno in fibrina La degradazione del fibrinogeno e la formazione del coagulo Da coagulo molle a coagulo duro: transglutaminasi e legame isopeptidico La rimozione del coagulo Prothrombin time is commonly increased in liver disease because the liver is unable to manufacture adequate amounts of clotting factor or because the disruption of bile flow results in inadequate absorption of vitamin K from the intestine. However, a prothrombin time is not routinely used to aid in the diagnosis of liver disease. Rather, serial measurements of prothrombin times may be useful in following the progression of disease and the assessment of the risk of bleeding. A marked prolongation of the prothrombin time indicates severe diffuse liver disease and a poor prognosis. AMMONIACA The liver plays a major role in removing ammonia from the bloodstream and converting it to urea so that it can be removed by the kidneys. A plasma ammonia level, therefore, is a reflection of the liver’s ability to perform this conversion. In liver failure, ammonia and other toxins increase in the bloodstream and may ultimately cause hepatic coma. In this condition, the patient becomes increasingly disoriented and gradually lapses into unconsciousness. The cause of hepatic coma is not fully known, although ammonia is presumed to play a major role. However, the correlation between blood ammonia levels and the severity of the hepatic coma is poor.
Scaricare