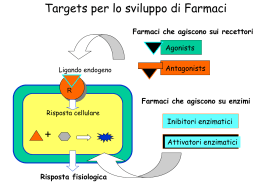
AVVERTENZA Il presente materiale didattico viene fornito allo scopo di facilitare la comprensione degli argomenti trattati e costituire il raccordo tra lezioni e studio individuale NON E’ PERTANO DA INTENDERSI COME SOSTITUTIVO DEL LIBRO DI TESTO Inoltre, nonostante la massima scrupolosità nella preparazione, è pur sempre possibile che siano presenti inaccuratezze e imprecisioni. E’ quindi necessario il costante controllo con i testi di riferimento Si invita a non diffondere, fotocopiare o utilizzare tale materiale per scopi diversi dalla preparazione individuale dell’esame Dr Monica MONTAGNANI – CdL Medicina e Chirurgia Esame Farmacologia – V Anno/II Semestre - Canale LZ FARMACI DEL SISTEMA COLINERGICO Le molecole in grado di modulare le azioni del sistema colinergico sono destinate a numerosi impieghi terapeutici. La loro classificazione tiene conto schematicamente del sito d’azione, dell’effetto, e del meccanismo. - AGONISTI DIRETTI dei recettori muscarinici - AGONISTI INDIRETTI (inibitori dell’enzima AChEsterasi) reversibili irreversibili - ANTAGONISTI DEI RECETTORI MUSCARINICI ad azione periferica ad azione centrale - ANTAGONISTI DEI RECETTORI NICOTINICI bloccanti neuromuscolari (1. competitivi 2. depolarizzanti) bloccanti gangliari IL SISTEMA COLINERGICO PERIFERICO È destinato al controllo dell’intero apparato splancnico e la sua attività è in equilibrio con quella del sistema adrenergico periferico. midollo spinale simpatico adrenergico NA vasi nodo del seno cellule muscolari cardiache e lisce ganglio ACh Parasimpatico cranio-sacrale Simpatico toracolombare ACh ACh simpatico colinergico ghiandole sudoripare AD e NA midollare del surrene parasimpatico ACh ACh oculomotore III facciale VII glossofaringeo IX vago X splancnico nervi motori cellula di Renshaw muscoli striati muscoli occhio lacrimali, salivari mucose gastriche nodo del seno cellule muscolari lisce tratto G.I. NUCLEI COLINERGICI NEL SNC I neuroni colinergici del cervello anteriore hanno funzioni importanti nei processi cognitivi, i nuclei colinergici del ponte e del mesencefalo regolano il ciclo sonno-veglia, gli interneuroni del nucleo caudato e putamen regolano il movimento e la memoria. Corteccia parietale Nucleo caudato Corteccia frontale Nucleo mediale del setto Nucleo basale Nuclei colinergici del bulbo mesencefalo Ippocampo LA SINAPSI COLINERGICA glucosio piruvato Neurone presinaptico fosfatidilcolina Acetil CoA Cellula gliale + colina colina ChAT BuChE ACh spazio sinaptico BuChE ACh Neurone postsinaptico AChE Recettore colinergico colina + acetato AChE (nicotinico o muscarinico) ACh = acetilcolina; AChE = acetilcolinesterasi; BuChE = butirilcolinesterasi; ChAT = colina acetiltransferasi; CoA = coenzima A. MUSCARINA E NICOTINA Amanita muscaria Nicotiana tabacum Acetilcolina ca. 5Å HO N O N O O Muscarina N N Nicotina O H HO O N N H N O H O H IL RECETTORE MUSCARINICO Appartiene alla famiglia dei recettori di membrana accoppiati alle Proteine G. ACh Adenilato ciclasi - M2 Gi GTP cAMP REC MUSCARINICI ACETILCOLINA GDP M1, M2, M3, M4, M5 NICOTINA MUSCARINA alta affinità ATP-Mg++ bassa affinità attivazione di Gq attivazione di Gi/0 •M1 stomaco, SNC •M2 cuore e muscoli lisci •M3 ghiandole esocrine e muscoli lisci •M4 polmone e utero e SNC •M5 SNC IL RECETTORE NICOTINICO Appartiene alla famiglia dei recettori di membrana accoppiati a canali ionici ACh MUSCARINA ACETILCOLINA NICOTINA bassa affinità alta affinità REC NICOTINICI • NN NN, NM SNC, midollare del surrene, gangli autonomi • NM giunzione neuromuscolare Ingresso di Na+ e/o Ca++ Ingresso di Na+ AGONISTI DIRETTI DEI RECETTORI MUSCARINICI FARMACO Specificità recettoriale Idrolisi AChE Uso clinico Muscarinico Nicotinico ACETICOLINA +++ +++ +++ nessuno CARBACOLO ++ +++ - nessuno METACOLINA +++ + ++ Vasodilatatore nelle vasculopatie periferiche BETANECOLO +++ - - Ipotonia vescicale e gastrointest MUSCARINA +++ - - nessuno PILOCARPINA ++ - - Miotico, glaucoma OXOTREMORINA ++ - - nessuno Accanto alla acetilcolina, caratterizzata da brevissima emivita, anche altri agonisti muscarinici con emivita maggiore hanno un impiego limitato per la scarsa selettività nei confronti dei sottotipi di recettore. Il Giudizio di Dio Il popolo nigeriano degli Efik credeva che i semi di una pianta che cresceva rigogliosa lungo le rive del fiume Calabar possedessero il potere di sconfiggere le streghe e gli spiriti maligni. Physostigma venenosum L’accusato che veniva sottoposto al “giudizio di Dio” doveva sopravvivere all’ingestione di otto fave della pianta per provare la sua innocenza. Poichè le fave sono di dimensioni notevoli e il malcapitato spesso le masticava prima di ingoiarle, la quantità di principio attivo che veniva assunta attraverso la mucosa orale risultava quasi sempre sufficiente a indurre la morte, che sopravveniva per paralisi respiratoria. I colonizzatori catturati e sottoposti alla tortura dai nativi capirono presto che ingoiare le fave intere avrebbe neutralizzato l’effetto letale del principio attivo contenuto in questi semi. Nel 1846 i semi vennero piantati nei Giardini Botanici di Edinburgo e nel 1862 lo studioso Thomas Fraser osservò che il principio estratto dai semi causava, al contrario dell’estratto di belladonna, contrazione pupillare. Intorno al 1926 Loewi e Navratil dimostrarono che il principio attivo isolato da questi semi, chiamato fisostigmina, era un alcaloide in grado di inibire l’azione delle colinesterasi endogene. ANTICOLINESTERASICI Sono detti anche colinomimetici ad azione indiretta i farmaci che inibiscono gli enzimi deputati alla degradazione di aceticolina nel vallo sinaptico. Attraverso questo meccanismo gli inibitori delle colinesterasi prolungano l’emivita della aceticolina e ne potenziano gli effetti centrali e periferici. Si distinguono in: Inibitori reversibili • alcaloidi della fava del Calabar e derivati a struttura carbammica Inibitori irreversibili • esteri organici del fosforo Mentre alla classe degli inibitori reversibili appartengono composti destinati alla diagnosi e al trattamento di alcune condizioni cliniche, gli inibitori irreversibili sono sostanze utilizzate come insetticidi o aggressivi chimici di grande interesse tossicologico. ACETILCOLINESTERASI (AChE) BUTIRRILCOLINESTERASI (BuChE) Sono entrambe serina-idrolasi che posseggono una omologia di sequenza pari a circa il 65% e una analoga capacità di idrolizzare il neurotrasmettitore acetilcolina in colina e acido acetico • BuChE - Sintetizzata nel fegato, è presente nel plasma e anche in tessuti non nervosi come la muscolatura liscia gastrointestinale. • AChE - E’ presente su membrane pre- e postsinaptiche del sistema nervoso centrale e periferico, e nei globuli rossi. AChE è da 2 a 60 volte più attiva di BuChE nel degradare ACh e può arrivare a idrolizzare 5000 molecole di acetilcolina al secondo. ACETILCOLINESTERASI Tipo T (TAIL) Tipo S (Soluble) collagen C-terminal region Tipo H (HYDROPHOBIC) glycophosphoinositol C-terminal region PRiMA-tetrameri (PRoline-rich Motif Attachments) • L’AChE esiste in numerose forme molecolari con differenti domini C-terminali (risultanti da splicing alternativo) e può assemblarsi in omodimeri, omomultimeri e eteromultimeri. • I domini nella regione carbossiterminale definiscono le modalità attraverso cui la proteina si ancora all’eparansolfato della membrana basale nei muscoli e nel tessuto nervoso di tutti i vertebrati. • La forma S (solubile) è presente nel veleno di serpenti ACETILCOLINESTERASI La porzione catalitica dell’enzima è una triade contenuta in una tasca (chiamata anche gola) costituita dai residui Ser203, His447 e Glu334. Sito anionico Sito esterasico • Il sito anionico contiene il residuo glutammico che attrae la carica positiva della acetilcolina. • Nel sito esterasico l’attacco del gruppo ossidrilico della serina al gruppo acetilico forma un intermedio tetraedrico stabilizzato dai legami idrogeno tra l’ossigeno carbonilico e gli NH ammidici della istidina. • Quando l’intermedio si dissocia l’enzima rimane acetilato e la colina rilasciata. • La rapida deacilazione idrolitica rigenera infine l’enzima attivo. e nol®) vis , GI olariz- ANTICOLINESTERASICI REVERSIBILI • A STRUTTURA CARBAMMICA + CH3 CH3 CH3 N does not pass blood-brain barrier O OCN(CH 3)2 neostigmine (Prostigmin®, Neostigmine Methylsulfate) NEOSTIGMINA (Br ) FISOSTIGMINA • NON COVALENTI (ALCOLI QUATERNARI) + CH3 CH3 N CH3 CH3 + BrN O (Mestinon®, Regono OCN(CH3)2 Source: synthetic Uses: treatment of myasthenia gravis PIRIDOSTIGMINA (has fewer side effects -salivation, G disturbances, bradycardia- than neostigmine); antidote to nondepola ing blockade caused by muscle rel during surgery. edorphonium Cl- (Enion®, Reversol®, Tensilon®) OH Source: synthetic Uses: diagnosis of MG, treatment of MG EDROFONIO crisis, antidote to muscle blockade for surgery (does not work with succinylcholine DONEPEZIL pyridostigmine TACRINA RELAZIONE STRUTTURA/ATTIVITA’ Anticolinesterasico reversibile Enzima attivo • Le molecole reversibili fungono da substrati alternativi competendo con l’acetilcolina per il legame all’enzima. • L’idrolisi del legame tra la serina enzimatica e il gruppo carbamilico del farmaco è tuttavia più lenta (minuti) rispetto alla idrolisi spontanea (microsecondi) dell’enzima acetilato. • Questo comporta una più lunga inibizione dell’attività catalitica che si traduce in un aumentata emivita delle molecole di acetilcolina PROPRIETÀ e IMPIEGHI TERAPEUTICI di alcuni AChE-I Nome Tipo di inibizione Impieghi Dosi Reversibile Diagnosi miastenia grave 2 mg + 8 mg dopo 30 s e.v. FISOSTIGMINA O ESERINA Reversibile, non selettivo Intossicazione da anticolinergici Glaucoma 1 mg/e.v. NEOSTIGMINA Reversibile non selettivo Miastenia, ileo postoperatorio, atonia vescicale. 7,5-15 mg/os PIRIDOSTIGMINA Reversibile non selettivo Miastenia grave 30-60 mg/os AMBENONIO Reversibile non selettivo Miastenia grave 2-12 mg/os DEMECARIO Reversibile non selettivo Glaucoma 2-10 gtt RIVASTIGMINA Reversibile non selettivo Malattia di Alzheimer 3-6 mg x 2/os DONEPEZIL Reversibile Affinità per AChE > BuChE Malattia di Alzheimer 5-10 mg/os Reversibile Affinità per AChE> BuChE Malattia di Alzheimer 16-32 mg/os EDROFONIO GALANTAMINA PARAMETRI FARMACOCINETICI DI ALCUNI AChE-I BIODISP LEGAME PROTEICO METAB ELIMINAZIONE DURATA D’AZIONE EDROFONIO - - Idrolisi Renale 5 – 15 min FISOSTIGMINA - - Idrolisi Renale ½-2h NEOSTIGMINA > 5% - Idrolisi Renale ½-2h 7% - Idrolisi Renale 2–4h AMBENONIO > 5% - Idrolisi Renale 4–8h RIVASTIGMINA 96% 40% Epatico Renale 1,5 h DONEPEZIL 100% 96% - Renale 70 h 80 -100% 18% Epatico Renale 95% Fecale 5% 7h NOME PIRIDOSTIGMINA GALANTAMINA IMPIEGHI TERAPEUTICI • Gli anticolinesterasici reversibili vengono utilizzati come farmaci di prima linea nella diagnosi e nella terapia della miastenia grave oculare e come farmaci aggiuntivi alla terapia immunosoppressiva nella miastenia grave generalizzata. • Sono impiegati in anestesia per interrompere la paralisi muscolare indotta da curari competitivi. • Possono essere impiegati nel trattamento dell’ileo postoperatorio e dell’atonia postoperatoria della vescica. paralitico • Alcuni possono trovare impiego, in alternativa alla pilocarpina, nel trattamento del glaucoma. • Le molecole dotate di più elevata biodisponibilità sono indicate per il trattamento sintomatico della malattia di Alzheimer. MIASTENIA GRAVIS normale • È una malattia autoimmune caratterizzata da un diminuito numero di recettori colinergici • Poichè il numero di recettori è ridotto, i potenziali di placca sono di minore entità e questo correla con una minore possibilità di attivazione delle fibre muscolari miastenia MIASTENIA GRAVIS • L’EDROFONIO è un composto quaternario ad azione periferica che forma un legame rapidamente reversibile al sito attivo della AChE. La somministrazione endovenosa di edrofonio induce un transitorio aumento della forza muscolare che può indirizzare verso la diagnosi della malattia. Per questa finalità viene somministrato alla dose iniziale di 2 mg, cui segue una nuova infusione rapida di 8 mg dopo un intervallo di 30 secondi libero da effetti indesiderati. • Il farmaco somministrato per la terapia della affezione è invece la NEOSTIGMINA, che può essere assunta per via orale e consente un apprezzabile miglioramento delle condizioni del paziente, almeno fintanto che il numero dei recettori post-sinaptici risulta sufficiente alla attivazione della placca neuromuscolare. Le dosi di riferimento variano da 7,5 a 15 mg al giorno per via orale. EFFETTI INDESIDERATI – Gli effetti muscarinici degli anticolinesterasici includono aumento di sudorazione, salivazione e secrezione gastrica, aumento della motilità gastroenterica con nausea, vomito e diarrea, reazioni cardiovascolari con bradicardia. Soprattutto nelle fasi iniziali possono richiedere la contemporanea somministrazione di anticolinergici antimuscarinici DECURARIZZAZIONE • La neostigmina è impiegata in anestesia per interrompere la paralisi muscolare indotta da curari competitivi. TOF (Train Of Four) è l’acronimo di una metodica di monitoraggio neuromuscolare basato sull’impiego di 4 stimoli sovramassimali di 5 Hz per 0.5 msec e sul calcolo del rapporto tra l’ampiezza della IV e della I risposta. Se il valore che si ottiene è pari a 1, il pz è completamente decurarizzato, mentre il blocco recettoriale è completo per valori di TOF uguali a 0. La decurarizzazione si effettua quando i valori di TOF sono compresi tra 0.6 -0,7 ed il paziente presenta solo il 25% di risposta muscolare con difficoltà nel parlare, nel deglutire, debolezza muscolatura facciale, disturbi visivi, incapacità a stare seduto senza assistenza. ILEO PARALITICO E VESCICA ATONICA • Ancora la neostigmina viene impiegata preferenzialmente (alle dosi di 7,5-15 mg/os) nel trattamento dell’ileo paralitico postoperatorio e dell’atonia postoperatoria della vescica. Per questo scopo è indispensabile accertare la completa pervietà intestinale e ureterale e la rimozione di ogni eventuale ostacolo meccanico. GLAUCOMA • La fisostigmina, in alternativa alla pilocarpina, viene impiegata per uso topico nel trattamento del glaucoma. L’instillazione del farmaco nella camera anteriore dell’occhio comporta miosi e apertura del Canale dello Schlemm, facilitando il deflusso di umor acqueo e aiutando a ridurre la pressione endoculare. MALATTIA DI ALZHEIMER (AD) AD è un disordine neurodegenerativo progressivo che rappresenta la principale causa di demenza nell’anziano. La malattia si caratterizza per il declino lento ed inesorabile della memoria e della funzione cognitiva. Il quadro istopatologico della malattia è caratterizzato da una riduzione nella densità e del numero delle sinapsi che precede la più marcata degenerazione neuronale. IPOTESI COLINERGICA NELLA MALATTIA DI ALZHEIMER (AD) • Nella seconda metà degli anni ’80 una serie di studi sottolinearono l’ampia distruzione di neuroni colinergici nella AD • Evidenze sperimentali misero inoltre in relazione la riduzione dei neuroni colinergici con una inficiata capacità di apprendimento e un deficit mnesico. FARMACI COLINERGICI NELLA MALATTIA DI ALZHEIMER (AD) • TACRINA • DONEPEZIL 5-10 mg die unica somministrazione (serale) • RIVASTIGMINA 1,5-6 mg 2 volte al dì (cps mattino-sera; Cerotto 4,6-9,5 mg 1 volta al dì) • GALANTAMINA 8-24 mg 2 volte al dì • Sebbene non interferiscano nel processo patogenetico, questi farmaci sembrano determinare effetti benefici sulle prestazioni cognitive e sui disturbi comportamentali nei pazienti con AD. • La loro somministrazione è stata messa in relazione con un rallentamento, almeno negli stadi iniziali, della progressione della malattia. ANTICOLINESTERASICI IRREVERSIBILI • insetticidi DDT PARATHION MALATHION diclorodifeniltricloroetano • gas nervini DIISOPROPIL FLUOROFOSFATO SARIN TABUN SOMAN ANTICOLINESTERASICI IRREVERSIBILI • Sono tutti composti molto lipofili che possono facilmente attraversare la cute e le mucose per contatto. Molti composti vengono utilizzati come insetticidi. • Per questo motivo i soggetti maggiormente esposti al rischio di intossicazione sono gli addetti alla produzione, al trasporto, alla distribuzione e all'utilizzazione dei prodotti pesticidi; al pericolo di intossicazione sono esposti anche i loro familiari, che possono venire sistematicamente od occasionalmente a contatto con tali prodotti, frequentemente conservati senza le necessarie precauzioni. • Quando si lavori con insetticidi organofosforici è importante quindi la protezione non soltanto delle vie aeree e degli occhi, ma anche dell’intera superficie corporea. • Il pronto riconoscimento dei sintomi iniziali è fondamentale per la risoluzione della grave intossicazione, che può condurre a morte per paralisi respiratoria se non trattata. MECCANISMO DI INIBIZIONE DI ACHE DA PARTE DI ANTICOLINESTERASICI IRREVERSIBILI Enzima attivo Anticolinesterasico irreversibile • Gli organofosfati sono composti del fosforo pentavalente che contengono un gruppo labile. Questo, staccandosi, determina la fosforilazione della serina al sito esterasico dell’AChE. • L’enzima fosforilato non va incontro a idrolisi spontanea ed il blocco è praticamente irreversibile. Pertanto la ripresa dell’attività enzimatica dipende dalla neosintesi di enzima ANTICOLINESTERASICI IRREVERSIBILI - FARMACOCINETICA ASSORBIMENTO: molto veloce per via orale, cutanea, inalatoria e oculare. DISTRIBUZIONE: rapida in tutto l’organismo senza determinare accumulo nei grassi di deposito. METABOLISMO: preminentemente a livello epatico. Le reazioni di fase I possono incrementare la tossicità degli organofosfati convertendoli negli analoghi ossigenati. L’idrolisi ne riduce la tossicità. Condizioni di acidità gastrica aumentano la stabilità degli organofosfati eventualmente ingeriti. ESCREZIONE: rapida e completa per via urinaria FATTORI CHE INFLUENZANO LA TOSSICITA DEGLI ORGANOFOSFATI LEGATI ALLA PREPARAZIONE: •ambiente alcalino e ioni metallici; •pH soluzione; •temperatura (evaporazione); LEGATI AL PAZIENTE •sesso, età; •induttori enzimatici; DOVUTI AD INTERAZIONI CON ALTRI FARMACI •sinergismo ed antagonismo con miorilassanti, anestetici, antibiotici, ganglioplegici, sostanze con effetti parasimpaticomimetici (succinilcolina, carbacolina), inibitori secondari delle colinesterasi (fenotiazina, procaina, benzoimidazolici). SINTOMI DI INTOSSICAZIONE da AChE-I irreversibili Cefalea Sintomi febbrili Disturbi della memoria Vertigini Convulsioni Scialorrea Alterazioni della visione Lacrimazione Rinorrea Nausea Vomito Broncospasmo Paralisi respiratoria ALTRI SINTOMI Apparato muscolo-scheletrico Alterazione della frequenza cardiaca Alterazioni della pressione arteriosa Iperacidità gastrica Crampi addominali Diarrea •Fatica / Debolezza •Tremori muscolari •Dolori articolari Cute e mucose •Eruzioni cutanee •Edemi/ Iperemia Sistema nervoso centrale •Iperattività •Irritabilità TRATTAMENTO DELLA INTOSSICAZIONE DA ORGANOFOSFATI • Si basa su elevate dosi di ATROPINA E OSSIME Enzima attivo • Le ossime come PRALIDOSSIMA E OBIDOSSIMA sono composti altamente nucleofili in grado di staccare il gruppo fosfato dalla serina. Tuttavia dopo alcune ore l’enzima fosforilato “invecchia” andando incontro a cambiamenti che consentono l’interazione del fosforo anche con altri aminoacidi del sito enzimatico e impediscono la riattivazione dell’enzima stesso. • Pertanto la somministrazione di ossime è efficace solo se tempestiva. Anticolinesterasico irreversibile pralidossima TRATTAMENTO DELLA INTOSSICAZIONE DA ORGANOFOSFATI Il primo intervento consiste nella decontaminazione e nella messa in atto di presidi destinati ad assicurare le funzioni vitali. Nei casi di contaminazione cutanea, il paziente va liberato dagli indumenti e lavato con una grande quantità di acqua e sapone. Nei casi di ingestione, viene eseguita una lavanda gastrica e somministrata una sospensione di carbone vegetale attivato. Come in tutti i trattamenti antidotici, anche la terapia con ossime deve essere adattata alle particolari esigenze del singolo caso. In genere si effettua una infusione e.v. lenta (1ml/min per soluzione estemporanea, oppure in 30 minuti se diluita in soluzione fisiologica) di 1000-2000 mg del farmaco, in funzione della gravità dell’intossicazione e del peso dell’individuo, seguita da una dose di mantenimento di 500 mg/ora. Nei pazienti con funzione renale compromessa le dosi indicate dovranno essere ridotte proporzionalmente alla funzione renale residua. Nei casi di intossicazione accertata il trattamento antidotico va da un minimo di 48 ore a diversi giorni. FARMACI DEL SISTEMA COLINERGICO Le molecole in grado di modulare le azioni del sistema colinergico sono destinate a numerosi impieghi terapeutici. La loro classificazione tiene conto schematicamente del sito d’azione, dell’effetto, e del meccanismo. - AGONISTI DIRETTI dei recettori muscarinici - AGONISTI INDIRETTI (inibitori dell’enzima AChEsterasi) reversibili irreversibili - ANTAGONISTI DEI RECETTORI MUSCARINICI ad azione periferica ad azione centrale - ANTAGONISTI DEI RECETTORI NICOTINICI bloccanti gangliari bloccanti neuromuscolari (1. competitivi 2. depolarizzanti) ANTAGONISTI MUSCARINICI Hyoscamus niger Datura stramonium Atropa belladonna N N H OH OH O O O ATROPINA O IOSCINA SCOPOLAMINA ANTAGONISTI MUSCARINICI Gli antagonisti dei recettori muscarinici possono essere distinti in relazione alla lipofilicità e alla conseguente capacità di attraversare la barriera emato-encefalica. Comprendono quindi molecole destinate al controllo della funzione periferica e farmaci in grado di modulare l’attività colinergica nel SNC. ATROPINA SCOPOLAMINA TROPICAMIDE IPRATROPIO TRIESIFENIDILE PIRENZEPINA MEBEVERINA BENZTROPINA ANTAGONISTI DEI RECETTORI MUSCARINICI FARMACO MECCANISMO USO CLINICO ATROPINA non selettivo, depressione CNS • Anestesia • Intossicazione da AChE • Bradicardia • Ipermotilità gastrointestinale SCOPOLAMINA non selettivo, depressione CNS • Sedazione • Chinetosi • Ipermotilità gastrointestinale IPRATROPIO non selettivo, non inibisce l’escrezione mucociliare • Asma e bronchite TROPICAMIDE non selettivo a breve emivita, depressione CNS • Midriasi e cicloplegia PIRENZEPINA selettivo M1 inibisce la secrezione gastrica • Ulcera peptica selettivo M1 BENZTROPINA MEBEVERINA • Ritenzione urinaria • Xerostomia • Cicloplegia • Ipertensione endoculare • Broncopatia cronica ostruttiva TIOTROPIO TRIESIFENIDILE EFFETTI INDES • Morbo di Parkinson • Morbo di Parkinson selettivo sulla muscolatura liscia del tratto GE. (colon) • Sindrome del colon irritabile essenziale o secondaria (diverticolosi, diverticolite). • Rash cutanei ANTAGONISTI MUSCARINICI uso gastrointestinale •Riduzione della motilità intestinale e della secrezione gastrica nella sindrome dell’intestino irritabile e nella malattia diverticolare •Gli antimuscarinici che vengono usati per gli spasmi della muscolatura gastrointestinale includono le amine terziarie atropina solfato e dicicloverina cloridrato e i composti di ammonio quaternario propantelina bromuro e scopolamina butilbromuro. •I composti di ammonio quaternario sono meno liposolubili dell’atropina e pertanto hanno minore probabilità di attraversare la barriera ematoencefalica. Essi sono anche meno assorbiti. •La dicicloverina cloridrato ha un’attività antimuscarinica molto meno marcata dell’atropina e sembra avere attività diretta sulla muscolatura liscia. •La scopolamina butilbromuro è proposta come antispastico intestinale; per via iniettiva è utile in endoscopia e in radiologia. ANTAGONISTI MUSCARINICI uso in anestesia • I farmaci antimuscarinici sono utilizzati nella pre-anestesia per contrastare l’aumento delle secrezioni bronchiali e salivari causato dall’intubazione, da procedure chirurgiche delle vie aeree superiori e da alcuni anestetici inalatori. • Sono anche utilizzati prima o insieme alla neostigmina per prevenire la bradicardia, la salivazione eccessiva e gli altri effetti muscarinici della neostigmina. • Infine sono utilizzati per prevenire bradicardia e ipotensione che possono verificarsi con l’utilizzo di farmaci come alotano, propofol e suxametonio. ANTAGONISTI MUSCARINICI uso in neuropsichiatria • I farmaci antimuscarinici in grado di interagire con i recettori M1 del SNC sono utilizzati per contrastare l’eccessiva attività colinergica che si realizza per la perdita del controllo dopaminergico inibitorio nel morbo di Parkinson e nel parkinsonismo. • Il triesifenidile, la benzatropina e la prociclidina sono utilizzati per il trattamento delle forme di parkinson postencefalitico, arteriosclerotico ed essenziale. Sono anche utili nel trattamento dei sintomi extrapiramidali conseguenti ad antipsicotici e limitano le discinesie, le contrazioni spastiche e la scialorrea ma non migliorano la rigidità. • Il triesifenidile sembra anche migliorare la depressione psicotica e l’inerzia mentale frequentemente associati al Parkinson. • Sono infine utilizzati nel trattamento del tremore essenziale. ANTAGONISTI MUSCARINICI altre indicazioni Apparato respiratorio • Asma e malattie (ipratropio, tiotropio) delle vie aeree Apparato cardiocircolatorio • Bradicardia eccessiva e bradiaritmie (atropina) Apparato oculare • Midriasi e cicloplegia (tropicamide) Chinetosi (scopolamina) Terapia antidotale dei veleni organofosforici (atropina) ATROPINA SOLFATO INDICAZIONI Riduzione delle secrezioni; conversione di bradicardia eccessiva; con neostigmina per la conversione del blocco neuromuscolare indotto da miorilassanti non depolarizzanti; antidoto contro veleni organofosforici; antispastico; nella rianimazione cardio-polmonare; in oculistica POSOLOGIA Premedicazione, per iniezione endovenosa, 300-600 µg subito prima dell’induzione dell’anestesia; bambini: 20 µg/kg (dose massima 600 µg). Per iniezione sottocutanea o intramuscolare, 300-600 µg 30-60 minuti prima dell’induzione; bambini 20 µg/kg (dose massima 600 µg). Bradicardia intra operatoria, per somministrazione endovenosa, con dosi in incremento di 100 µg (dosi maggiori in caso di emergenza). Controllo degli effetti muscarinici indesiderati della neostigmina nel ripristino del blocco neuromuscolare competitivo, per iniezione endovenosa, 0,6-1,2 mg. Trattamento di aritmie dopo infarto del miocardio SCOPOLAMINA (ioscina bromidrato) INDICAZIONI Chinetosi; premedicazione. CONTROINDICAZIONI Glaucoma ad angolo chiuso. EFFETTI INDESIDERATI Sonnolenza, secchezza delle fauci, vertigini, visione offuscata, difficoltà nella minzione. POSOLOGIA Chinetosi, per via orale, 300 µg 30 minuti prima dell’inizio del viaggio seguiti da 300 µg ogni 6 ore al bisogno; massimo 3 dosi in 24 ore. Bambini: 4-10 anni, 75-150 µg; sopra i 10 anni, 150-300 µg. Per via transdermica, un cerotto prima del viaggio da applicare su un’area priva di peli dietro l’orecchio; da sostituire se necessario dopo 72 ore, applicando un nuovo cerotto dietro l’altro orecchio; ANTAGONISTI NICOTINICI GANGLIARI Bloccano l’azione dell’acetilcolina sui recettori nicotinici gangliari del SNA simpatico e parasimpatico TETRAETILAMMONIO ESAMETONIO NHCH3 CH3 CH3 CH3 CH3 MECAMILAMINA TRIMETAFANO PRINCIPALI CARATTERISTICHE FARMACOCINETICHE •Assorbimento per os difficoltoso, incompleto e imprevedibile per i composti ammonici quaternari e solfonici. La mecamilamina* è l’unica molecola somministrabile per os • Distribuzione prevalentemente nello spazio extracellulare •Metabolismo assenza di metaboliti •Eliminazione renale in forma immodificata *La mecamilamina è anche l’unica molecola ad attraversare la BEE e può determinare • Sedazione • Tremori • Movimenti coreici • Confusione PRINCIPALI EFFETTI PERIFERICI Gli effetti farmacologici dei ganglioplegici dipendono dal controllo dominante su organi e apparati SITO ARTERIOLE VENE TONO PREDOMINANTE EFFETTO DEL BLOCCO GANGLIARE SIMPATICO Vasodilatazione; aumento del flusso periferico; ipotensione SIMPATICO Vasodilatazione; diminuzione del reflusso venoso; diminuzione gittata cardiaca CUORE PARASIMPATICO Tachicardia IRIDE PARASIMAPTICO Midriasi MUSCOLO CILIARE PARASIMPATICO Cicloplegia TRATTO GASTROINTESTINALE PARASIMPATICO Riduzione del tono e della motilità; stipsi VESCICA URINARIA PARASIMPATICO Ritenzione urinaria GHIANDOLE SUDORIPARE GHIANDOLE SALIVARI SIMPATICO PARASIMPATICO Anidrosi Xerostomia USI TERAPEUTICI Per la scarsa selettività e i numerosi effetti collaterali l’uso clinico dei bloccanti gangliari è limitato a: Induzione di ipotensione controllata paz. sottoposti ad interventi di neurochirurgia, chirurgia ortopedica, chirurgia vascolare, microchirurgia Emergenze ipertensive Aneurisma dissecante dell’ aorta riduzione della pressione nella sede della lacerazione per inibizione dei riflessi simpatici Trattamento dell’ iperreflessia autonoma nel trauma con lesione alta del midollo spinale manca l’inibizione centrale e predomina il tono simpatico con scarica massiva (per es. scatenata da cateterizzazione della vescica, cistoscopia, resezione transuretrale) Terapia elettroconvulsivante INIBITORI DELLA GIUNZIONE NEUROMUSCOLARE • Miorilassanti non depolarizzanti o competitivi ATRACURIO TUBOCURARINA PANCURONIO VECURONIO • Miorilassanti depolarizzanti o non competitivi SUCCINILCOLINA (Suxametonio) LA GIUNZIONE NEUROMUSCOLARE Nella giunzione neuromuscolare (o placca motrice) il rilascio pre-sinaptico di aceticolina attiva recettori nicotinici di tipo NM. I farmaci in grado di bloccare le azioni della aceticolina a tale livello sono detti bloccanti neuromuscolari ed hanno effetti miorilassanti MIORILASSANTI non depolarizzanti Cicuta virosa Strychnos toxifera Chondodendron tomentosum Coniina R MeO N Me O HO R=H: Tubocurarin R=Me: Wrong struct. Curaro O OH Me N Me OMe N N MECCANISMO D’AZIONE I miorilassanti non depolarizzanti (o competitivi) determinano l’occupazione del sito recettoriale di legame rendendolo indisponibile per l’acetilcolina. Poiché il legame è di tipo competitivo, la loro azione può essere antagonizzata aumentando le concentrazioni intersinaptiche di acetilcolina. MIORILASSANTI non depolarizzanti Si distinguono in - AMINOSTEROIDI, pancuronio, rocuronio e vecuronio, - BENZILISOCHINOLONICI, atracurio, cisatracurio, gallamina e mivacurio. L’insorgenza d’azione dei miorilassanti non depolarizzanti è meno rapida di quella del suxametonio o succinilcolina (depolarizzante). Questi farmaci possono essere classificati in base alla loro durata in: - miorilassanti ad azione rapida (15-30 minuti), - intermedia (30-40 minuti) -lunga (60-120 minuti), I farmaci ad azione breve o intermedia, come l’atracurio e il vecuronio, sono utilizzati più spesso di quelli a lunga durata come il pancuronio. I miorilassanti non depolarizzanti non hanno proprietà analgesiche o sedative e non sembrano essere fattori scatenanti per ipertermia maligna. AMINOSTEROIDI pancuronio, rocuronio e vecuronio La maggior parte dei miorilassanti aminosteroidi provoca un rilascio minimo di istamina. Il rocuronio esercita effetti entro 2 minuti dalla somministrazione e tra i miorilassanti competitivi è quello a più rapido inizio d'azione. Ha durata d’azione intermedia. Ha effetti cardiovascolari minimi; alte dosi hanno effetti vagolitici. Il vecuronio è un miorilassante a durata d’azione intermedia. In genere non causa liberazione di istamina e non ha effetti cardiovascolari. Il pancuronio è un miorilassante a lunga durata d’azione spesso utilizzato in terapia intensiva per la ventilazione meccanica a lungo termine. Non induce la liberazione di istamina, ma gli effetti vagolitici e simpaticomimetici possono causare tachicardia e ipertensione. BENZILISOCHINOLONICI atracurio, cisatracurio, gallamina e mivacurio. I miorilassanti benzilisochinolonici (eccetto il cisatracurio) sono associati a rilascio di istamina, che può causare arrossamento cutaneo, ipotensione, tachicardia, broncospasmo e, di rado, reazioni anafilattoidi. • Il mivacurio è un miorilassante a breve durata d’azione. E’ metabolizzato dalle colinesterasi plasmatiche e la durata del blocco è aumentata nei pazienti con deficit di questi enzimi. Non è associato ad attività vagolitica o bloccante gangliare. • L’atracurio è una miscela di 10 isomeri; è un miorilassante a durata d’azione intermedia. Il metabolismo non è enzimatico ed è indipendente dalla funzionalità epatica e renale e ciò permette di utilizzarlo nei pazienti con insufficienza epatica o renale. L’effetto Hoffmann, che ne determina la degradazione per idrolisi esterea, si attiva per pH acido, esposizione a luce e/o temperature 37°. Il farmaco va conservato al buio tra i 2 e gli 8°C • Il cisatracurio è un singolo isomero dell’atracurio. E’ più potente, ha una durata d’azione leggermente più lunga e non induce la liberazione di istamina. PRINCIPALI CARATTERISTICHE FARMACOCINETICHE NOME TUBOCURARINA ATRACURIO MIVACURIO PANCURONIO VECURONIO TEMPO DI INIZIO MIN. 4-6 2-4 2–4 4–6 2–4 DURATA AZIONE MIN. DOSI PER VIA E.V. 80 -120 Inizio 10 – 15 mg poi 5 mg se necessario 30 - 60 Inizio 300 – 600 μg/kg poi 100 – 200 μg/kg/min; infusione: 5-10 μg/kg/min Benzilisochinolina, Idrolizzato da ChE plasmatiche, eliminazione renale 12 - 18 Inizio 70 – 250 μg/kg poi 100 μg/kg /15 min Infusione 8 – 10 μg/kg/min Benzilisochinolina, Idrolizzato da ChE plasmatiche, NOTE Benzilisochinolina Eliminazione renale e clearance epatica 120 - 180 Inizio 50 -100 μg/kg Aminosteroide, poi 10 – 20 μg/kg a richiesta eliminazione renale o 60 μg/kg ogni 60 min 60 - 90 Aminosteroide, Inizio 80 – 100 μg/kg metabolismo epatico Poi 20 – 30 μg/kg a richiesta eliminazione renale RECUPERO DA BLOCCANTI NEUROMUSCOLARI NON DEPOLARIZZANTI La paralisi muscolare indotta da curari competitivi può essere interrotta da anticolinesterasici come la neostigmina. La decurarizzazione si effettua quando i valori di TOF sono compresi tra 0.6 -0,7 ed il paziente presenta solo il 25% di risposta muscolare con difficoltà nel parlare, nel deglutire, debolezza muscolatura facciale, disturbi visivi, incapacità a stare seduto senza assistenza. L’eventuale sovradosaggio di AChE-I può provocare un blocco depolarizzante difficile da distinguere da un quadro di miastenia. La differenziazione è estremamente importante perché mentre la presenza delle crisi miasteniche richiede una terapia anticolinesterasica più intensiva, le crisi colinergiche richiedono l'immediata sospensione di tutti i farmaci di questo tipo e la somministrazione di atropina. SUGAMMADEX E’ un composto derivato dalla γ-ciclodestrina. Agisce in circa 3 minuti risolvendo il blocco neuromuscolare da curarizzazione, incapsulando la molecola miorilassante (rocuronio o vecuronio) in un rapporto 1:1 e rendendola pertanto inefficace. Il farmaco (autorizzato dall’EMA a luglio del 2008) è commercializzato col nome di BRIDION ed è disponibile per somministrazione parenterale endovenosa in bolo (100 mg/ml) MIORILASSANTI depolarizzanti I miorilassanti depolarizzanti (o non competitivi) determinano una azione bifasica sulla sinapsi neuromuscolare. Na+ FASE I: Si legano al depolarizzazione (fascicolazioni) recettore della provocando membrana Na+ Na+ Na+ FASE II: la loro permanenza nello spazio sinaptico non ostacola la ripolarizzazione della membrana ma desensibilizza il recettore alla possibilità di nuova attivazione (paralisi flaccida). SUXAMETONIO • Il suxametonio (succinilcolina) è il miorilassante ad azione più rapida ed è ideale quando siano necessari una rapida insorgenza degli effetti e una breve durata d’azione, per esempio nell’intubazione tracheale. Una dose endovenosa di 1 mg/kg dura intorno ai 2-6 minuti. • A differenza dei miorilassanti non depolarizzanti, la sua azione non può essere antagonizzata e il recupero è spontaneo; gli anticolinesterasici come la neostigmina potenziano il blocco neuromuscolare. • Il suxametonio dovrebbe essere somministrato dopo induzione dell’anestesia in quanto la paralisi è di solito preceduta da fascicolazioni muscolari dolorose. • Una paralisi prolungata può verificarsi nel blocco di fase 2, che può manifestarsi dopo somministrazioni ripetute di suxametonio, causato dallo sviluppo di un blocco non depolarizzante dopo quello iniziale depolarizzante. •I pazienti affetti da miastenia grave e quelli con concentrazioni plasmatiche basse di colinesterasi o con colinesterasi atipiche possono sviluppare paralisi prolungata. NUMERO DI DIBUCAINA Il NUMERO DI DIBUCAINA indica la percentuale di inibizione della colinesterasi dovuta alla dibucaina ed è un parametro essenziale per la corretta valutazione del rischio operatorio. In alcuni pazienti possono insorgere complicazioni dopo somministrazione di succinilcolina in quanto possiedono una forma atipica di colinesterasi caratterizzata da un'attività enzimatica ridotta ad 1/10 rispetto all'enzima normale; in tali pazienti l'effetto miorilassante può perciò prolungarsi nel tempo fino a determinare apnea e morte per paralisi cardiaca. Questa variante genetica di colinesterasi può essere identificata per la sua maggiore resistenza ad alcuni inibitori dell'enzima normale, quali la dibucaina. L’attività della colinesterasi sierica totale viene valutata in assenza ed in presenza di dibucaina, che inibisce la forma controllo di BChE ma non la variante atipica. VALORI DI INIBIZIONE: Soggetti normali > 75% Soggetti eterozigoti: 50-75% Soggetti omozigoti: <50% USO CLINICO in ANESTESIA GENERALE per consentire intubazione tracheale in CHIRURGIA per indurre il rilasciamento dei muscoli scheletrici in ORTOPEDIA per facilitare le manovre di riduzione di fratture e lussazioni in UNITÀ DI TERAPIA INTENSIVA per facilitare la ventilazione controllata nell’ESECUZIONE DI ESAMI DIAGNOSTICI (es. laringoscopia etc.) nella TERAPIA DELLE CONTRAZIONI TETANICHE indotte da tossina tetanica o stricnina in PSICHIATRIA, nella prevenzione delle fratture durante l’elettroshock-terapia USO CLINICO in ANESTESIA • Gli inibitori o bloccanti della giunzione neuromuscolare sono miorilassanti utilizzati in anestesia. • Attraverso l’inibizione del recettore nicotinico ed il blocco specifico della giunzione neuromuscolare riducono la necessità di anestetici e favoriscono un adeguato rilasciamento muscolare dell’addome e del diaframma. • Determinano anche il rilasciamento delle corde vocali e permettono il passaggio del tubo endotracheale. • I pazienti cui siano stati somministrati miorilassanti devono sempre essere posti in ventilazione assistita o controllata fino a che il farmaco non sia stato inattivato o antagonizzato giunzione neuromuscolare FARMACI PER IL CONTROLLO DEGLI SPASMI MUSCOLARI BACLOFEN DIAZEPAM DANTROLENE FARMACI SITO D’AZIONE BACLOFEN Recettori GABAB midollo spinale DIAZEPAM Recettori GABAA SNC DANTROLENE Recettore RYR-1 muscolo scheletrico TIZANIDINA Recettori 2 adrenergici TIOCOLCHICOSIDE Recettori GABA e GLICINA BACLOFEN (LIORESAL) È un agonista dei recettori GABAB. Agendo su tali recettori inibisce il rilascio di alcuni aminoacidi eccitatori, tra cui glutammato e aspartato, e blocca il rilascio di Sostanza P con ulteriore effetto analgesico. Esercita un’azione benefica sulle contrazioni muscolari riflesse, migliorando gli spasmi dolorosi e le clonie senza ridurre la forza muscolare. Può indurre sonnolenza che va incontro a parziale tolleranza FARMACOCINETICA Somministrabile per OS o per via intratecale (pompa ad infusione). ASSORBIMENTO E DISTRIBUZIONE Rapidamente assorbito quando somministrato per OS, con distribuzione ampia e rapida e picco di concentrazione plasmatica (Cmax) raggiunto in 1-1,5 ore dall'assunzione. Il legame alle PP è circa il 30%, l’emivita di 3-4 ore. METABOLISMO E ELIMINAZIONE Parzialmente metabolizzato. Eliminato al 75% per via urinaria in ca 72 ore DIAZEPAM (VALIUM) È una BZD, modulatore allosterico del recettore GABAA. Il GABAA è un recettore canale permeabile allo ione Cl che, quando attivato dal GABA, permette l’ingresso di ioni Cl- all’interno della cellula. Questo provoca una iperpolarizzazione di membrana con conseguente inibizione delle attività cellulari. IL DIAZEPAM può essere usato negli stiramenti muscolari e per trattare la spasticità causata da malattie degenerative come sclerosi multipla e paralisi cerebrale DANTROLENE (DANTRIUM) Agisce direttamente sulle cellule muscolari inibendo la liberazione del Ca++ dal reticolo sarcoplasmatico per interazione con il recettore della rianodina (RYR) Esistono due principali isoforme di recettore per la rianodina. Il recettore RYR-2 è localizzato a livello miocardico, mentre il RYR-1 è presente sulle cellule muscolari scheletriche, giustapposto al canale del Ca++ di tipo L. Quando il canale si apre, il complesso Ca++/CaM attiva il recettore RYR-1 e consente il burst di calcio necessario per l’accoppiamento actina/miosina USO CLINICO - È utilizzato nel trattamento delle forme più gravi di spasticità, e come farmaco “rescue” nella ipertermia maligna. Biodisponibilità di ca il 30%, emivita 8 h. Causa debolezza muscolare generalizzata e sedazione. TIZANIDINA (SIRDALUD) La TIZANIDINA è un agonista dei recettori 2adrenergici. Malgrado la somiglianza strutturale con la clonidina, non determina effetti cardiovascolari particolarmente rilevanti. È invece significativa la capacità di modulare il tono muscolare, oltre alla inibizione della trasmissione nocicettiva a livello delle corna dorsali del midollo spinale. USO CLINICO Utilizzata nel trattamento degli stati dolorosi spastici, può determinare ipotensione, sonnolenza, astenia e xerostomia TIOCOLCHICOSIDE (MUSCORIL) E’ un derivato semisintetico in grado di rilassare la muscolatura per azione sui recettori GABA e glicinergici. Sembra inoltre dotato di azione antiinfiammatoria e analgesica. Somministrabile per OS e per via parenterale, viene utilizzato nel trattamento delle lombosciatalgie acute e croniche, delle nevralgie cervicobrachiali, dei torcicolli ostinati, delle sindromi post-traumatiche, negli esiti spastici di emiparesi, Parkinson e sindrome neurodislettica. Tiocolchicoside è un miorilassante disponibile in formulazione orale, iniettabile e topica. Studi preclinici hanno evidenziato che uno dei metaboliti della tiocolchicoside (SL59.0955, noto anche come M2 o 3demetiltiocolchicina) induce aneuploidia a concentrazioni vicine a quelle osservate nell'uomo con l'assunzione della dose orale massima raccomandata di 8 mg due volte al giorno. L'aneuploidia è stata evidenziata come fattore di rischio di teratogenicità, embriofetotossicità/aborto spontaneo, compromissione della fertilità maschile e come potenziale fattore di rischio di cancro. Il rischio è maggiore con l'esposizione a lungo termine. TOSSINA BOTULINICA (BOTOX) La tossina botulinica è un polipeptide a catena doppia. La catena pesante consente il legame della tossina con le proteine degli assoni terminali (recettore proteico SV2). La catena leggera è una proteasi che attacca una delle proteine (la SNAP-25, la SINTAXINA o la SINAPTOBREVINA) della giunzione neuromuscolare, impedendo il rilascio di acetilcolina dalle vescicole e causando paralisi flaccida. USI CLINICI: Utilizzata per il trattamento della spasticità, sia nell'adulto sia nel bambino; nello strabismo, blefarospasmo e spasmo emifacciale in pz con età < di 12 anni. Dal 2000 approvata per il trattamento della distonia cervicale. Dal 2002 approvata in medicina estetica per il miglioramento temporaneo delle rughe di espressione (linee glabellari). INTOSSICAZIONE: Induce debolezza muscolare, diplopia, difficoltà del movimento, scoordinazione dei muscoli della faringe e dei muscoli volontari, e nei casi mortali, paralisi dei muscoli respiratori.
Scaricare