TORINO 24
24-9-2005
9 2005
DISTURBI DEL SONNO
IN ETA’ PEDIATRICA :
fisiopatologia dei sistemi di
allerta
Annamaria Moschetti
Maria Luisa Tortorella
CASI CLINICI
CLINICI: 1) St
Stefano
f
2) Emilio e Roberta
3) Giovanni
STEFANO:Gentile dottoressa buongiorno,mi chiamo Elisabetta e ho letto con molto
interesse i suoi articoli sulla nanna pubblicati sull'ultimo UPPA.Mi rivolgo a Lei perchè la
risposta
p
che ho ottenuto dal mio p
pediatra è che "ci sono situazioni molto p
peggiori".Sarà
gg
sicuramente vero ma io ho una stanchezza cronica che sta cominciando anche a darmi
qualche problema di salute.Il mio bimbo che ormai compie 1 anno, difficilmente riesce a
dormire tranquillo tutta la notte.Anche durante il giorno non è un gran dormiglione: a volte
fa un pisolino di 1/2 ora la mattina e al pomeriggio varia da 1/2 ora a 1 1/2 (molto
raramente raggiunge le due ore)Alla sera Stefano (il mio bimbo) tra le 21 e le 22 chiede di
andare a nanna; lo fa strofinandosi gli occhi e chiedendo di essere attaccato al seno.Non ho
quindi nessun problema a metterlo a dormire, succhia circa una decina di minuti poi si
addormenta. Posso metterlo nel lettino nella sua camera e chiudere la porta. I problemi
sorgono dopo qualche ora ( generalmente 3/4) perchè improvvisamente si mette a
piagnucolare.Se
i
l
S non vado
d iin camera sua a vedere
d
cosa succede
d il pianto
i t diventa
di t via
i via
i più
iù
forte e frequente.Stefano non è sveglio ma si agita moltissimo. A volte lo trovo seduto sul
letto con gli occhi aperti.A volte basta attaccarlo 5 minuti al seno che si tranquillizza e
dorme altre 2/3 ore.
ore Altre volte non vuole il seno ma non vuole nemmeno essere cullato
cullato. Se
lo prendo in braccio si sposta da una spalla all'altra arrivando anche a spingermi via. Se
però provo a rimetterlo a letto continua ad agitarsi e a piangere.Cerco di non sforzarlo
troppo a cena alla sera e ho provato a dargli della camomilla ma non ho notato
differenze.L'unica cosa che lo fa riposare un po' più a lungo più tranquillamente è una
tisana a base di biancospino, passiflora, melissa e fiori di verbena.(ne beve circa 5 o 6
cucchiai)Cosa ne pensa di questa tisana? Posso dargliela? Ha altri suggerimenti da darmi?
Posso rivolgermi a qualcun'altro?Spero di ricevere una Sua risposta e la ringrazio in
anticipo del tempo che mi ha dedicato.
Emilio 5aa, 1mese.
APP Da 10 gg tosse ,anche notturna da 3 notti, rinite da
oggi.Russa.
iR
APR Sonno agitato. Si sveglia . Incubi. Sudorazione profusa tutte
le notti ( si alza bagnato).
bagnato) A periodi di giorno è come
se fosse
“ addormentato” sembra che non senta e che “ stacchi la spina”.
Roberta 3aa, 8mesi.
APP tosse da 6 gg diventata grassa da 3
APR russa tutte le notti con periodi di breve interruzione: suda
profusamente
f
ma è sempre vispa,
i
non è maii stanca, non “stacca
“
mai la spina”. Non respira a bocca aperta. Presenta movimenti
ritmici nel sonno: batte la testa o i piedi dormendo
CASO CLINICO: GIOVANNI 7 MESI
DISTURBO DEL SONNO
DISTURBO REGOLAZIONE ( IPERSENSIBILE)
DIFFICOLTA’ AGGANCIO OCULARE
INTERAZIONI SOVRECCITANTI
DEPRESSIONE POST-PARTUM MADRE
DIFFICOLTA’ ATTENTIVE
DIFFICOLTA
ASSE IV ((AGENTI PSICOSOCIALI DI STRESS)=
) ZIO
IMPRIGIONATO E SEPARAZIONE DEI NONNI DURANTE
LA GRAVIDANZA, PARESI OSTETRICA)
International Classification of Sleep Disorders : Diagnostic and
Coding Manual,
p Disorders Association,, 1990))
ICSD:DCM ( American Sleep
DISSONNIE : RISVEGLI NOTTURNI E/O DIFFICOLTA’ AD
ADDORMENTARSI O ECCESSIVA SONNOLENZA
PARASONNIE : PAVOR NOCTURNUS,
NOCTURNUS INCUBI NOTTURNI
NOTTURNI,
E DISTURBI RITMICI RIPETITIVI
DISTURBI DEL SONNO ASSOCIATI A PATOLOGIE
MEDICO PSICHIATRICHE ( LA Più FREQUENTE
NELL’INFANZIA E’ LA SINSROME DELL’APNEA
NOTTURNA)
DISTURBI
DISTURBI DEL
DEL SONNO
SONNO
48,1
50
39,1
40
34,3
30 1
30,1
30
22,8
%
21
22,5
20
21,1
17 7
17,7
18,1
7
8
19,1
10
0
0
1
2
3
4
5
Età (anni)
G. Rapisardi 1998
6
9
10-11a
DIFFICOLTA’ DI ADDORMENTAMENTO
percezione di essa da parte del genitore
e/o > 30 min per addormentarsi
DA
RISVEGLI NOTTURNI FREQUENTI
più di 3 / notte ad età inferiore ai 12m
più di 2 / notte ad età maggiore di 12m
RN
DISTURBO DEL SONNO
percezione di esso da parte del genitore
e/o DA / RN
DS
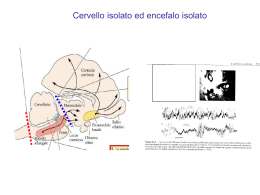
FISIOLOGIA DEL SONNO
Il sonno comportamentale è la somma di due distinti stati
funzionali della coscienza ( REM e nREM).
nREM)
La coscienza è un continuum che si modifica dinamicamente
scivolando da uno stato all’altro in ragione del susseguirsi dei
suoi diversi stati funzionali cui corrispondono specifici stati
psico-fisici
psico
fisici
D Brazelton
Da
B
l
,Nugent
N
“ La
L sala
l di valutazione
l
i
del
d l
comportamento del neonato “
STATI COMPORTAMENTALI
Stati che si ripetono
ciclicamente :
1. VEGLIA
Stati di sonno : Stato 1 (S. profondo: quieto–non REM)
Stato 2 ( S. leggero: attivo -REM)
Stati di veglia : Stato 3 ( sonnolenza- dormiveglia)
Stato 4 ( veglia tranquilla)
2 SONNO nREM
2.
REM
Stato 5 ( veglia attiva )
3. SONNO REM,
Stati 6 ( pianto )
Veglia lo stato di coscienza in cui l’organismo è prevalentemente
IMPEGNATO con l’
l’ambiente
bi t
•
la sensibilità agli stimoli esterni è massima
•
la mente funziona con lo stato prevalente di mente conscia
•
l’EEG mostra un quadro diffuso di desincronizzazione
•
è presente un buon tono muscolare posturale antigravitario
•
i riflessi
ifl i osteotendinei
t t di i sono vivi.
i i
•
gli occhi inseguono gli stimoli nel campo visivo ed in misura
minore
i
coordinano
di
l’integrazione
li
i
interemisferica
i
i f i nella
ll elaborazione
l b
i
o
processazione dei dati.
Da “ La metamorfosi terapeutica : principi di programmazione neurolinguistica “ R. Bandler ,J Grinder “
Funzioni della sostanza reticolare
1) Regola il tono muscolare posturale antigravitario
2) Desincronizza il tracciato EEG e provoca il Risveglio
Corticale
3) Modula le afferenze sensoriali
4) Contrae rapporti col sistema Limbico
5) Implicata
p c
nella
e produzione
p odu o e del
de nistagmo
s g o oculare
ocu e
da Rindi e E.
E Manni “ Fisiologia Umana”
SONNO nREM ( stadi 1-2-3-4)
• La sensibilità agli stimoli esterni si riduce progressivamente
• Il tracciato diviene sincronizzato e si rallenta progressivamente
• Il contenuto mentale: attività pensiero-simile , concettuale,frammenti
di pensieri e riflessioni collegate alla realtà, senza allucinazioni ,con
modesto coinvolgimento emotivo.( 72% stadio 2, 64% stadio 3, 46%
stadio 4 )
• Il tono muscolare posturale si riduce progressivamente.
• Gli occhi sono fermi o eseguono
g
sporadici
p
lenti movimenti(( stadio 1))
Sonno REM:
1) Contenuto mentale: sogni
2)
Desincronizzazione su tutto il tracciato ma onde tetha
sull’ippocampo
ll’i
3)
Comparsa di REM corrispondenti ad una attività di connessione
interemisferica dx e sx
4) Risoluzione totale tono posturale antigravitario di tipo paralitico,
inibizione impulsi
p
nervosi a livello del midollo
5) Inibizione presinaptica dell’imput sensoriale
6) Inibizione pre-sinaptica
pre sinaptica dei riflessi profondi osteo
osteo- tendinei
7) Inattivazione dei meccanismi della termoregolazione
8) Imperfetta regolazione omeostatica con estrema variabilità delle
funzioni di base respiratoria e cardiocircolatoria
IPNOGRAMMA
EVENTI ATTIVANTI
PAURA e ANSIA
• SOSTANZE CATECOLAMINERGICHE( nor-drenalina,dopamina
serotonina ) promuovono la veglia ed agiscono sul Sistema REMinibitore
•CRH-ACTH-Cortisolo inibiscono il sonno
•CRH
CRH iinibisce
ibi
la
l melatonina.
l t i
• Dormono meglio i predatori e gli animali che
dormono in posti sicuri.
•Hanno un sonno più leggero e frammentato gli animali
che possono essere aggrediti da predatori .
•Il SONNO REM è correlato negativamente alla
vulnerabilità.
MICROSTRUTTURA DEL SONNO :
Vari gradi di attivazione cerebrale fisiologici tesi a preservare
uno stato di allerta nell’eventualità di eventi pericolosi per la
vita
)
ALTERNANTE CICLICO : sequenze
q
EEG che si
1)PATTERN
ripetono ciclicamente soprattutto sonno non-REM
CAP –RATE
quantità percentuale di CAP rispetto al sonno NON –REM
i di t
indicatore
della
d ll qualità
lità del
d l sonno
CAP-RATE nelle diverse epoche della vita
Neonato 100% sonno quieto
Adolescenti 40%
Adulti 25-30%
Adulti 40-55 aa 40%
Anziani 54%•
2)
AROUSALS : bruschi cambiamenti di frequenza o ampiezza dell’EEG
oppure modificazioni di almeno 2 parametri non EEG che includono presenza di
attività motoria , incremento della portata cardiaca,
cardiaca incrementi dei paramentri
respiratori . Possono determinare un cambiamento di stato o un risveglio. ( da O.
Bruni 2000 )
AROUSALS SPONTANEI:
Determinati da variazioni dell’attività cardiaca , respiratoria,
respiratoria
digerente, muscolare, da causa sconosciuta.
AROUSALS PROVOCATI:
Stimoli esogeni :rumore , luce, temperatura ,stimoli nocicettivi
ecc
Nel b la soglia degli arousals varia in relazione a :
1. Fattori genetici ( temperamento ecc)
2. Fattori materni ( fumo ,alcool, sedativi ,abuso di sostanze)
3. Età ( aumenta con l’età)
4. Al tipo di sonno ( è minore durante il sonno attivo che il
sonno quieto)
5. Posizione del corpo
6. Uso di sedativi.
Da O. Bruni “principi di medicina del sonno in età evolutiva “
SIDS : EVIDENZE SCIENTIFICHE : il ruolo del deficit di
arousal
1) I morti di SIDS e bb con ALTE furono notati muoversi
meno nel sonno
2) Difficoltà riscontrate nel risvegliare i bb poi morti di SIDS
3) I bb con ALTE meno ffrequenti
ti risvegli
i
li spontanei
t i
4) I fratelli di vittime di SIDS più lunghi periodi di sonno
i i
ininterrotto
e pochii movimenti
i
i nel sonno e durante le apnee
ostruttive
5) La risposta arousal all’ipossia nei test è ridotta nei bb con
ALTE e fratelli di vittime di SIDS
6) la posizione prona è un fattore di rischio per sids perché
incrementa la durata del sonno totale e il sonno non-REM e
di i i frequenza
diminuita
f
e durata
d
degli
d li arousals
l ( Kahn ed al. Pediatrics
1993)
è p
più rappresentato
pp
MA non è “paralitico"
p
come
nell’adulto fino a 2 aa.
•Il REM
NEONATI PREMATURI
“
TERMINE
A 3 ANNI
ADOLESCENTI
ADULTI
80% REM
50% REM
33% REM
25% REM
20% REM
Movimenti generalizzati degli
arti,occasionali stiramenti del
tronco capo, arti, movimenti fini
d ll estremità
delle
t
ità sorrisi
i i corrugamenti
ti
della fronte,movimenti della bocca ,
lingua,labbra.
IL SONNO DEL BAMBINO
Il sonno alla nascita è polifasico con cicli di 3-4 ore
Nucleo soprachiasmatico ipotalamo generatore autonomo di un ritmo
circadiano di 25 ore.(
ore ( sincronizzatore interno)
Sincronizzatori esterni :
1) La melatonina è molto bassa durante i primi 3 mesi e senza
notevoli differenze tra livelli notturni e diurni .Dal 4-6 mese
aumenta gradualmente
d l
con un picco
i
a 3 annii .
2)) Non si sono instaurate ancora le abitudini
Le ore di veglia in bianco . = 0-4 sett.
sett
12-16
12
16 sett.
sett
Da O. Bruni, Studi su bb dell’area urbana di Roma in “Principi di
medicina del sonno”
RISVEGLI
1-66 MESI = 38%
1
7-12 MESI = 35%
13-24 MESI = 34%
18 MESI
S =40-60%
40 60% (di questii 20% sii sveglia
li più
iù volte)
l )
25-48
25
48 MESI = 22%
49-72 MESI = 13,4%
O Bruni 2000 “Principi
O.
Principi di medicina del sonno in età evolutiva
evolutiva”
A 5 aa la struttura del sonno è come quella
dell’adulto:
• presenta una grande stabilità dei pattern del sonno
• la
l percentuale
t l di tempo
t
in
i ognii stadio
t di è costante
t t in
i
ogni notte,
• la transizione tra diversi stadi è regolare e consistente
• il numero di variazione di ogni stadio n per ora di
sonno ( 3,5 shift / ora) è molto basso ,
• i movimenti corporei e i cambi di posizione sono
ridotti in relazione alla maggiore
gg
stabilità del sonno.
Modulazione degli stati di attivazione ( arousal )
dinamica interna del sistema
la modulazione degli stati di attivazione è caratteristica
individuale ,costituzionale, transgenerazionale ( improntata sullo
stile di allevamento, su quella della madre ) - scimmia leader es.
NBAS ( scala di valutazione del comportamento del neonato di
B
Brazelton)
lt )
“CLUSTER”
1. Decremento di risposta
2 Orientamento
2.
3. Motricità
4. Stabilità neurovegetativa
5. Variazione dello stato: stato di max agitazioneagitazione rapidità nel
cambiamento di stato- irritabilità- labilità dello stato.
6. Regolazione dello stato: coccolabilità - consolabilità
consolabilitàAutoconsolabilità- Mano alla bocca
1) La qualità della modulazione degli stati di attivazione in
sonno ed
d iin veglia
li è funzione
f
i
che
h sii struttura
t tt
nell corso dello
d ll
sviluppo al di fuori della consapevolezza e del controllo
cosciente in un modo biologicamente determinato.
2) La modulazione degli stati di attivazione si determina nel
contesto della sintonizzazione psicobiologica col caregiver
durante la quale si pongono le basi della successiva
autoorganizzazione
g
MODULAZIONE DEGLI STATI DI COSCIENZA
AUTOREGOLAZIONE
Il b. si organizza :
1)) Difesa innata dagli
g stimoli pper ggarantire stabilità
2) Capacità di autoconsolazione
3) Esperienze intrauterire ( riduzione di startle e arousal per stimoli
noti)
•IL CAREGIVER E’ UN REGOLATORE DEGLI STATI DI
AROUSALS DEL BAMBINO
• TALE REGOLAZIONE AVVIENE ATTRAVERSO IL
MECCANISMO DELLA SINTONIZZAZIONE PSICOBIOLOGICA.
• SI INTENDE PER S.P.B LA CONDIVISIONE E LA
RECIPROCA MODULAZIONE DEGLI STATI AFFETTIVI
TRA MADRE E BAMBINO ATTRAVERSO IL LINGUAGGIO
INTERMODALE.
•LA MADRE E IL BAMBINO SI SINTONIZZANO SIN DALLA
NASCITA
•LA S.P.B AVVIENE ATTRAVERSO MICROINTERAZIONI
CHE SFUGGONO AL CONTROLLO COSCIENTE E SONO
DIMOSTRABILI ANCHE DURANTE IL SONNO CONDIVISO
LA MADRE PUO’ FAR CORRISPONDERE IL PROPRIO
COMPORTAMENTO CON QUELLO DEL B PER CREARE
UNA S.p.b UTILIZZANDO :
LA STESSA MODALITA
MODALITA’
=
INTRAMODALE (13
(13,0%)
0%)
UNA MODALITA’ DIFFERENTE = TRANSMODALE (38.8%)
ENTRAMBE LE MODALITA’ = MODALITA’ MISTA ( 48%)
DIMENSIONI DELLE SINTONIZZAZIONI
LE SINTONIZZAZIONI POSSONO VERIFICARSI SULLA
BASE DI CORRISPONDENZE DI
1) INTENSITA’
INTENSITA ( LIVELLO ASSOLUTO E/O PROFILO) (
97%)
2) TEMPO ( DURATA SINCRONIA , RITMO) 76 %
3) FORMA ( 37,9%)
LA MADRE E IL B SI SINTONIZZANO IN DEFINITIVA SU
QUALITA’ AMODALI CHE DESCRIVONO I LORO
LIVELLI DI ATTIVAZIONE ( AROUSAL) PER COME SI
SVILUPPANO NEL TEMPO ( PROFILI DI ATTIVAZIONE
)
“l’automaticità e la relativa mancanza di consapevolezza
caratterizzano i comportamenti di sintonizzazione
sintonizzazione”
D. Stern in “la sintonizzazione affettiva”
QUAL’E’
QUAL
E LA FUNZIONE DELLA SINTONIZZAZIONE ?
“AUMENTARE O DIMINUIRE IL LIVELLO DI ATTIVAZIONE, IL
LIVELLO AFFETTIVO O DI ATTIVITA’ DEL BAMBINO” D. Stern ib-
D. Stern et al “ Vocalizzare all’unisono in alternanza:due modi di
comunicare all
all’interno
interno della diade madre –bambino
bambino “ in “Le
Le interazioni
madre-bambino”
Da “ Fondamenti di Fisica “ D. Halliday, R. Resnick
FILMATO DI UN EPISODIO INTERATTIVO
MADRE BAMBINO
MADRE-BAMBINO
“Il caregiver psicobiologicamente sintonizzato
mantiene l’arousal del b all’interno di un range
g
moderato che è sufficientemente alto da mantenere le
interazioni ( stimolando il b ad uscire da uno stato di
basso arousal) , ma non troppo intenso da causare
angoscia
g
ed evitamento ( modulando stati di arousal
alto “ A. Shore
“ L’
L’emozione
i
viene
i
inizialmente
i i i l
t regolata
l t dagli
d li altri,
lt i ma
attraverso il corso dello sviluppo precoce diventa
sempre più
iù autoregolata
t
l t come risultato
i lt t dello
d ll sviluppo
il
neurofisiologico “ Thompson 1990
Forse il compito centrale in tutto lo sviluppo precoce
è la crescita progressiva della regolazione
emozionale (Thompson 1990) che assume la forma
di un passaggio sequenziale di responsabilità dal
caregiver alla diade,
caregiver,
diade al bambino( Sroufe 1989)
“Nella nostra prospettiva evolutiva, una sicura
relazione tra caregiver e bambino che promuove la
capcità di automodulazione dell’attivazione ,ha la
sua origine nella varietà di scambi emozionali nel
corso della primissima infanzia. Questo comprende
le esperienze ripetute di incremento e decremento
dell’attivazione che si verificano durante
l’interazione diadica” A. Sroufe 1995
IL CAREGIVER SOSTIENE E REGOLA ,AL DI FUORI
DELLA SUA CONSAPEVOLEZZA , L’ORGANIZZAZIONE
DEGLI STATI DI COSCIENZA DEL B. DURANTE IL SONNO
CONDIVISO
IL COSLEEPING
“Sleeping position, orientation, and proximity in bedsharing infants
and mothers”
C Richard,
C.
Ri h d S.Mosko
S M k et al.
l Sl
Sleep 1996
Studio PSG di 12 coppie madre-bambino di etnia Latina, di cui 6 abituati a dormire insieme e 6
da soli: analisi di 2 notti in laboratorio,, 1 insieme alla madre e 1 da soli.
1.
Durante il cosleeping i bb
non erano mai proni
•
la posizione prona è uno
dei più noti FDR per SIDS
quanto aumenta la
in q
durata del sonno totale e
in particolare del
nonREM, e diminuisce la
frequenza e durata degli
arousals.
2.
La maggior parte del tempo era spesa stando di fronte , in
7/12 bambini per il 100% della notte.
3
3.
Nella maggior parte del tempo trascorso di fronte,
fronte la
distanza era minore di 30 cm. E di questi una buona quota <
20 cm.
“Lo sguardo , l’orientamento della testa, l’orientamento del
corpo, la postura , la distanza , sono tutti comportamenti specie
specifici probabilmente determinati su base biologica, che
regolano momento per momento la relazione..”
“lo sguardo
g
reciproco
p
e la p
posizione faccia a faccia della testa e
del corpo, inoltre la distanza ravvicinata, indicano una maggiore
disponibilità ad interagire e hanno l’effetto di aumentare il livello
di eccitazione
i i
ed
d attivazione..”
i i
”
D. Stern “Lo sviluppo dei segnali biologicamente determinati e della disponibilità a
comunicare, “resistenti” alla codifica linguistica”
PATTERN POLISONNOGRAFICI DEI CO-SLEEPERS.
“S. Mosko, C. Richard , J McKenna 1997”
1) Significative differenze col sonno solitario
2) Il cosleeping aumenta gli arousal brevi e lunghi negli stadi 3-4 non REM
3) Esiste una sovrapposizione degli arousals materni ed infantili in
percentuale doppia rispetto al sonno solitario.
4) Gli arousal simultanei sono presenti solo nel sonno condiviso
Hunsley e Thoman 2002
2002”
I cosleepers posti a dormire da
soli hanno una maggior
percentuale
t l di sonno quieto
i t (non
(
REM ) e più alta soglia di
arousal, meno arousals in sonno
attivo ( REM) e minor
risvegliabilità.
Il sistema motivazionale dell’intersoggettività
dell intersoggettività e
dell’attaccamento.
Il bambino ha la capacità innata di collegarsi alla madre che
funzionerà come il p
principale
p stimolo attivante e come regolatore
g
esterno
della quantità dell’attivazione e dei flussi di attivazione ( sintonizzazione
psicobiologica = stati mentali simili e stati corporei simili)
1)
2) Il bambino ha la capacità di stabilire col principale dei suoi stimoli
attivanti e regolatori un legame di attaccamento che sia funzionale alla
delega
g (p
(provvisoria ) del controllo ambientale dai p
pericoli.
Queste due funzioni producono memorie implicite , modifiche stabili dei
circuiti neuronali dell’encefalo in sviluppo che costituiscono la base
psicobiologica dell’organizzazione.
IPNOGRAMMA
EVENTI ATTIVANTI
PAURA e ANSIA
ANSIA DA SEPARAZIONE
SISTEMA COMPORTAMENTALE INNATO
GENETICAMENTE PROGRAMMATO
DELL’ATTACCAMENTO
•“
“ S.C.I
SC
Q
QUANDO
A O SO
SONO
O ATTIVATI
A
A CO
CONDUCONO
CO O A S
SEQUENZE
Q
COMPORTAMENTALI PIU’ O MENO COMPLESSE OGNUNA DELLE
QUALI DI SOLITO PROMUOVE LA SOPRAVVIVENZA”
• “FUNZIONE
FUNZIONE DEL S. C.I. ATTACCAMENTO :
PROTEZIONE
DALLA PREDAZIONE E DAI PERICOLI AMBIENTALI
• “S.C.I ATTACCAMENTO SI MANIFESTA VERSO I 9 MESI E
NELLA MAGGIOR PARTE DEI BAMBINI SI MANIFESTA IN MODO
INTENSO E REGOLARE ALMENO FINO ALLA FINE DEL 3° ANNO”
•J. Bowlby “ Attaccamento e Perdita”
9 MESI
1) Comparsa del segno della “persistenza
persistenza dell
dell’oggetto”
oggetto
2) Si attiva il SCI dell’attaccamento ( Bowlby ), ansia della
separazione
i
.
3) Comparsa del segno della “paura dell’estraneo”
e……………..
Aumento
A
t dei
d i risvegli
i
li notturni.
tt i Tra
T le
l 21 e le
l 24 e tra
t le
l 3 e le
l 6 ( 84
% si sveglia almeno una volta ) con picco a due anni. ( O. Bruni
2000)
SISTEMA COMPORTAMENTALE : scopo stabilito dal sistema LA PROSSIMITA’
b i
buio
ambiente sconosciuto
presenza di estranei
p
altri eventi vissuti come minacciosi
Valutazione ( Età,
stato di salute ) relativa alla DISTANZA dalla madre
se superata la soglia
attivazione SCI connotata dall’emozione della paura o ansia
+
Comportamenti di attaccamento ( pianto ,seguire,aggrapparsi ,chiamare, protendere le
b
braccia..)
i )
PROSSIMITA’
L’ansia di separazione attiva il comportamento corrispondente di
accudimento e si crea in ripetuti episodi un
RELAZIONE DI ATTACCAMENTO
MODELLI OPERATIVI INTERNI
REGOLATORE DEGLI STATI DI AROUSAL
RELAZIONE DI ATTACCAMENTO ( test strange
g situation))
ATTACCAMENTO SICURO ( B) 60-65%
ATTACCAMENTO INSICURO-EVITANTE (A) 20-25%
( disattivazione)
disatti a ione)
ATTACCAMENTO INSICURO-AMBIVALENTE (C) 10-15% (
sovra-attivazione)
ATTACCAMENTO DISORGANIZZATO (D)
Da “Manuale di
psicopatologia
dell’infanzia” a cura di
M. Ammaniti”
ADULT ATTACHMENT INTERVIEW (AAI)
(
)
Intervista semistrutturata che analizza le modalità con cui un
genitore
ge
o e racconta
cco
la sstoria
o de
dei suo
suoi p
primi anni d
di vvita..
GENITORE
BAMBINO
Sicuro
sicuro
Distanziante
evitante
Preoccupato
insicuro –ambivalente
N risolto
Non
i lt
di
disorganizzato
i t
Correlazione 65-85%
“La vita non è quella che si è vissuta , ma quella che si ricorda e
come la si ricorda per raccontarla” Garcia Marquez
M. Ammaniti et al. Impact des visites à domicile dans une intervention précoce:
résultat ppréliminaires” 2000
QUALITA’ DELLE CURE , FATTORI CULTURALI :
•BB
BB ttedeschi
d hi ++ di A.
A Evitante
E it t ( Grossman
G
ed
d al.
l 1981)
•BB giapponesi ed israeliani ++ di A. ambivalente ( Myake
Chen 1985; Sagi 1990, Sagi ed al. 1985, Takahasi 1990)
•BB
BB it
italiani
li i : la
l ricerca
i
ha
h riscontrato
i
t t una percentuale
t l
piuttosto elevata della modalità evitante che gli autori
interpretano come conseguenza del cambiamento delle
pratiche di accudimento dei bb all’interno del nostro paese
( Ammaniti ed al. 1994 )
Benoit D, Zeanah CH, Boucher C, Minde KK
J Am Acad Child Adolesc.Psichiatry 1992
“Sleep
Sleep disorders in early childhood: association whit insecure
maternal attachment”
Su 41 paz( coppie madre bambino) dimostrano che il 100% delle
madri
d i di figli
fi li con disturbo
di b di sonno hanno
h
un attaccamento
insicuro ( AAI)
MORRELL-STEELE 2003
“ …UN NUMERO MOLTO ALTO DI STUDI
DIMOSTRA L’IMPORTANZA DEI PROCESSI DI
ATTACCAMENTO NELA REGOLAZIONE
AFFETTIVA DEL BAMBINO E AL TEMPO STESSO
VIENE AFFERMATO CHE LE CONDIZIONI DI
ATTACCAMENTO INSICURO 0
DISORIENTATO/DISORGANIZZATO SONO AD
ALTO RISCHIO PER LO SVILUPPO DI DISTUBI
PSICOPATOLOGICI DEL BAMBINO COMPRESI I
DISTURBI DELL’UMORE ( Rutter 1989; Sameroff
1989 Belsky,
1989,
B l k Rosemberg,
R
b
C
Crnick
i k 1995 ) “
Da M.
M Ammaniti”
Ammaniti Manuale di psicopatologia dell
dell’infanzia”
infanzia
2001
DISTURBI
DISTURBI DEL
DEL SONNO
SONNO
48,1
50
39,1
40
34,3
30 1
30,1
30
22,8
%
21
22,5
20
21,1
17 7
17,7
18,1
7
8
19,1
10
0
0
1
2
3
4
5
Età (anni)
G. Rapisardi 1998
6
9
10-11a
COSLEEPING
RAPPORTO TRA ABITUDINI DEL
SONNO E QUALITA’ DEL SONNO
QUANDO SI PUO’
PUO PARLARE DI UN
DISTURBO DEL SONNO (DISSONNIA)?
“In
molti casi il dds è uno dei sintomi di un’altra condizione morbosa ,
mentale o somatica. Anche quando un disturbo specifico del sonno sembra
essere indipendente
p
dal p
punto di vista clinico,vari
,
fattori p
psichiatrici e/o
somatici associati possono contribuire al suo verificarsi……”ICD-10
“la diagnosi di disturbo del sonno dovrebbe essere presa in considerazione
ogni qual volta il disturbo del sonno appare l’unico problema presente in un
b di età inferiore a 3 aa che non presenta disturbi di reattività o di
elaborazione dell’informazione sensoriale…… Questa diagnosi non
dovrebbe essere utilizzata se il disturbo del sonno del bambino è attribuibile
principalmente
i i l
all’ansia
ll’ i a un di
disturbo
b d
della
ll relazione
l i
o motorio
i a problemi
bl i
di adattamento transitorio a un DPTS o a qualcuno dei disturbi della
regolazione.” Classificazione 0-3
Nella maggior parte dei casi il Disturbo del Sonno è un
sintomo nel contesto di quadri morbosi dell’ ANSIA e della
DEPRESSIONE :
1.
Nell bambino
b bi
2.
Nei suoi caregivers
La depressione
L
d
i
è fortemente
f t
t associata
i t all’ansia
ll’ i ( Klein
Kl i
1993,Kolvin ed al 1984,Last e al 1987, Strass e al 1988)
Comorbidità ansia con depressione 30-50%
30 50% casi (
Strass ed al.1988)
Alta incidenza di entrambi i disturbi nelle famiglie di
probandi con uno o due disturbi ( Hudson, Pope 1990;
T
Tyrer
ed
d all 1988
A e D . condividono i fattori di rischio ( eventi
stressanti) , la tendenza a produrre alti livelli di arousal
( Zobel 1999) e la presenza di insufficienti strategie di
regolazione dell’arousal.
ASSE IV
Classificazione
diagnostica 0-3
Una variazione dell’organizzazione
g
complessiva
p
degli
g
stati di coscienza si verifica:
• su base
b
transitoria
i i adattativa
d
i
• su base disfunzionale la cui caratteristica è la persistenza .
ANSIA: quadri di iperattivazione (stadi 3-4
3 4 nREM
e REM sono ridotti )
•
Ansia da separazione . Adattativa fisiologica 9 mesi-3 aa e in
condizioni eccezionali fino al periodo della latenza
•
Disturbo d’ansia su base adattativa ( eventi stressanti )
•
Disturbo d’ansia nell’infanzia
• Disturbo p
post-traumatico da stress : ansia e disturbi
dell’elaborazione dei ricordi (EMDR)
DISTURBI D’ANSIA
D ANSIA NELL’INFANZIA
NELL INFANZIA ( Cl. 0-3)
0 3)
Livelli di ansia o paura eccessivi superiori a quanto atteso
espressi con qualcuna delle seguenti modalità:
1) Paure specifiche o multiple
2) Ansia da separazione o paura dell’estraneo eccessive
3) Agitazione, pianto o urla incontrollati, disturbi del sonno,
dell’alimentazione, avventatezza .
4) Eccessiva inibizione o limitazione dei comportamenti a causa
d’ansia.
5) Ansia associata a mancato sviluppo delle funzioni dell
dell’Io
Io che
normalmente emergono tra 2-4 aa : controllo degli impulsi,
p
di controllo dell’umore,, l’esame di
una crescente capacità
realtà e la nascita di un senso di sé come entità coesa.
LA DEPRESSIONE : quadri in cui all’iperarousal si
associa l’ipoattivazione ed il ritiro
Latenza REM ridotta marker biologico di depressione
p
di stadi 3-4 n REM e aumento di
Riduzione cospicua
REM percentuale ( non quando c’è molta agitazione) .
L’insonnia caratteristica della depressione è segno
precoce della malattia e può essere presente prima che il
quadro clinico sia chiarito .
DEPRESSIONE
1) Disturbo di adattamento = funzione adattativa (ripresa del
lavoro del genitore, cambio di casa)
2) Disturbo
Di t b d
dell’umore
ll’
: reazione
i
a scomparsa o lutto
l tt
prolungato adattativa
3) Disturbo dell’umore : depressione infantile. bb con umore
depresso o irritabile, con disturbi del sonno ,dell’alimentazione
( ridotto incremento ponderale,
ponderale pianto eccessivo o repertorio povero
di interazioni ed iniziative sociali, diminuito interesse o piacere per
attività tipiche
p
del livello di sviluppo.Almeno
pp
da 2 settimane
Classificazione
l ifi i
0-3
Nella maggior parte dei DS è un sintomo nel contesto di
quadri morbosi dell’ ANSIA e della DEPRESSIONE :
•
•
Nel bambino
In coloro che lo accudiscono
Studi clinici condotti su bb con disturbi persistenti del
sonno nella prima infanzia e le loro madri sembrano
confermare che l’ansia e la depressione materna si
associano a pattern disregolativi dei ciclo sonno-veglia
dei bb,
bb ( Benoit ed al
al.1987,
1987 Field 1994,
1994 Guedeney,
Guedeney
Kreisler 1987; Goodlin –Jones ed al. 1997, Minde ed al
1993))
Radke Yarrow ,1985
Radke-Yarrow
“Tra i figli di madri depresse prevale uno stile di
attaccamento insicuro”
Dickstein et. Al ,1998
Gli esiti
iti evolutivi
l ti i avversii nell figlio
fi li di madre
d depressa
d
includono : disturbi del comportamento, attaccamenti
insicuri, e sintomi e disturbi depressivi
“MADRI ANSIOSE. Si tratta di madri con ipervigilanza
notturna che talora si svegliano prima del b. Angosce della
madre sulla morte del b ( 80% casi) o che il b abbia
angosce o paure. Le madri interpretano i segnali
pro enienti dal b.
provenienti
b come segnali di allarme..
allarme La maggior
parte dei DS è un disturbare della madre durante i risvegli
leggeri e brevi. Rituali che si ripetono. I bb con la madre
ansiosa non sviluppano la capacità di autoregolazione “ B.
Cramer .2002.
MORRELL-STEELE 2003
DISSONNIE
Diagnosticare
g os c e lee dissonnie:
d sso e:
Esistono criteri condivisi?
Classificazione multiassiale dei disturbi psichiatrici del
bambino e dell’adolescente ICD-10. OMS.
Asse 1 , F50-59 Sindromi e disturbi da alterazioni di funzioni fisiologiche F51
Disturbi del sonno non organici:
1. DISSONNIE : condizioni primariamente psicogene in cui il
disturbo predominante è nella quantità, qualità o
distribuzione temporale del sonno ( insonnia, ipersonnia e
disturbi del ritmo sonno-veglia
2. PARASONNIE: eventi anormali episodici che si verificano
durante il sonno, i quali nell’infanzia sono principalmente in
relazione
l i
con lo
l sviluppo..(
il
( sonnambulismo,
b li
panico
i notturno
tt
ed incubi)
Icd-10 Insonnia non organica:
1) il disturbo riferito riguarda la difficoltà ad addormentarsi o a
mantenere il sonno oppure una qualità scadente del sonno
2) il disturbo del sonno si è verificato per almeno 3 volte alla
settimana pper almeno 1 mese
3) è presente preoccupazione per la mancanza di sonno ed
eccessiva inquietudine per le sue conseguenze sia di notte che di
giorno
4) ll’insoddisfacente
insoddisfacente qualità del sonno e/o quantità causa
un’accentuata sofferenza oppure interferisce con il funzionamento
sociale e lavorativo.
N.Richman ("A Community survey of characteristics of one- to
two-year-olds with sleep disruptions" N. Richman su Journal of
American Academy of Child Psychiatry, 20:281-291, 1981)
bambini erano considerati avere un SEVERO disturbo
di sonno se:
I
problema
- p
>3 mesi
- si sveglia >o= di 5 notti/sett.
+ uno o > dei seguenti:
- svegliarsi >=3 volte a notte
- svegliarsi per >20 min
min. durante la notte
- andare nel letto dei genitori.
1-2 anni (13-20%) e 3 anni (6-10%)
HISCHCOK 2001: campione: 0-6 anni
il criterio di "problema
p
di sonno" è
definito dalla madre, questo perchè
secondo lui i criteri di Richman sono
troppo restrittivi e sottostimano il
p
problema.
infatti la prevalenza di
"
"problema
bl
di sonno"
" qui
i è d
del
l circa
i
50%.
Insonnia pediatrica: difficoltà a iniziare o
mantenere il sonno che è vissuta come un
problema dal bambino o dal caregiver
J. Owens
DIFFICOLTA’ DI ADDORMENTAMENTO
percezione di essa da parte del genitore
e/o > 30 min per addormentarsi
RISVEGLI NOTTURNI FREQUENTI
RN Più di 3 / notte ad età inf.
inf 12m
RN più di 2 / notte ad età sup. 12m
DISTURBO DEL SONNO
percezione
i
di esso da
d parte del
d l genitore
i
e/o DA e/o RN
G. Rapisardi 1995
In quali casi si può fare diagnosi di
disturbi del sonno:
> 12 mesi
dorme nel suo letto
vive
i iin un ambiente
bi t iin cuii cii sii aspetta
tt un
periodo più lungo di sonno durante la notte e
più
iù b
breve di giorno
i
T. Anders, et al. 2000
O Bruni 2000
O.Bruni
2000“Principi
Principi di medicina del sonno in età evolutiva
evolutiva”
POSSIAMO ASSUMERE COME
CRITERIO OGGETTIVO QUANTO
VIENE RIFERITO DAI GENITORI?
BASLER , LARGO RH, E AL .1980
NEL 50 % DEI CASI I GENITORI TENDONO A
CONSIDERARE “DISTURBO”
CONS
S U O UN CO
COMPORTAMENTO
O
N O DI
SONNO ASSOLUTAMENTE NORMALE
Hohlfeld ( cit in FRANK 1988 ) I GENITORI DI BB DI 2-3
AA TENDEVANO ERRONEAMENTE A RITENERE CHE ESSI
SI SVEGLIASSERO DI PIU’ RISPETTO AL PRIMO ANNO.
St James
J
Roberts
R b t e Wolke
W lk 1986,1988,1987;
1986 1988 1987 W
Wolke
lk 1990 LA
DESCRIZIONE DEL NEONATO DA PARTE DELLA MADRE
COME IRRITABILE O DIFFICILE E’
E PREVDIBILE IN MODO
PIU’ ACCURATO A PARTIRE DALLE CARATTERISTICHE
MATERNE (specie dai sentimenti di mancanza di autostima nell’accudire il neonato) CHE
NON ATTRAVERSO LE VALUTAZIONI OGGETTIVE con es. NBAS
DATI OGGETTIVI POLISONNOGRAFICI E ACTIGRAFICI
MOSTRANO CHE I RISVEGLI SONO PIU’ FREQUENTI DI
QUANTO RIPORTATO DAI GENITORI.
***
“LA
LA REAZIONE DEI GENITORI AI SEGNI PROVENIENTI DAI
BREVI RISVEGLI O DAL SONNO REM DIFFERENZIANO I
BUONI DORMIRORI DAI CATTIVI DORMITORI” B. Cramer
2002
POSSIAMO RITENERE IL COSLEEPING
INDICATORE DI UN SONNO
DISTURBATO?
TRATTAMENTI
1) INTERVENTI COMPORTAMENTALI
2) TRATTAMENTI FARMACOLOGICI
INTERVENTI COMPORTAMENTALI
Da E. Estivill “ Fate la nanna : il semplice metodo che vi insegna a risolvere
per sempre l’insonnia del vostro bambino”
•L’ORGANIZZAZIONE DEGLI STATI DI COSCIENZA SIN DALLE PRIME
EPOCHE DELLA VITA AVREBBE MOLTO DI APPRESO
“ quando
q
“compriamo” un neonato non un ombra di commesso che ci porga con un sorriso il
libretto di istruzioni ..”E. Estivill
•LE “CATTIVE ABITUDINI “ DIFFUSE LARGAMENTE PRESSO LA
POPOLAZIONE SAREBBERO RESPONSABILI DELLA ELEVATA
PREVALENZA DEI DISTURBI DI SONNO DELL’INFANZIA.
•UN’AZIONE EDUCATIVA PRECOCE O RIEDUCATIVA TARDIVA SI
RENDEREBBE NECESSARIA PER RISOLVERE SEMPLICEMENTE E PER
SEMPRE IL PROBLEMA
“ compiuti i primi 6-7 mesi di vita il bambino dev’essere in grado
di dormire
d
i
1) da
d solo,
l 2) nella
ll sua stanza
t
3) all buio
b i 4)senza
4)
soluzione di continuità ( cioè intorno alle 11-12 ore filate )” E.
Estivill
COME?
“ Al terzo mese al massimo il piccolo deve essere sistemato nella
propria cameretta” “..Se non ve la sentite proprio di rinunciare
ai vostri privatissimi spazi nulla vi impedisce di sistemarlo
subito nella sua cameretta.
cameretta “ E.
E Estivill
Che cosa non fare per addormentarlo
•Cantare
•Cullarlo tra le braccia
•Dargli
g la mano,, toccarlo o lasciare che ci tocchi i capelli
p
•Accarezzarlo
•Dondolarlo
D d l l nella
ll culla
ll
•Farlo passeggiare in carrozzina
•Fargli fare un giro in macchina
•Allattarlo o dargli il biberon o farlo bere
•Metterlo nel letto grande
“Riassumendo : mai aiutare il bambino ad addormentarsi ,
mai prendere parte attiva ai suoi tentativi di
addormentamento Deve imparare da solo , e se ha meno di sei
addormentamento.
mesi gli si può insegnare a farlo in tutte le maniere ….. Se
appena
pp
trova le sue cose ( il lettino,, la copertina
p
, il p
peluche , il
succhiotto..) come stavano al momento in cui si è
addormentato , si riterrà completamente soddisfatto” E.
Estivill
“PIANGERA’,
NG
,
U
URLERA’,SINGHIOZZERA’
,S NG O
FINO
NO A
STRANGOLARSI, VOMITERA’ SI AGITERA’ IN PREDA
A CONVULSIONI, DIRA’ “SETE”, “FAME”, “BUA”,”TI
PREGO” “NON TI VOGLIO PIU’” E QUANT’ALTRO
PUR DI RIUSCIRE A PIEGARVI . MA VOI FATE FINTA
DI NULLA , SIATE STOICI RICORDATE : NON
DEV’ESSERE IL BAMBINO A DIRVI COME VANNO
FATTE LE COSE,, SIAMO NOI A DOVERGLIERE
INSEGNARE .”
P.63 E. ESTIVILL
Al terzo mese al massimo il piccolo deve essere sistemato nella
propria
i cameretta”
tt ” “..Se
“ S non ve lla sentite
tit proprio
i di
rinunciare ai vostri privatissimi spazi nulla vi impedisce di
sistemarlo subito nella sua cameretta. “ E. Estivill
Room-sharing lowers the risk of SIDS
Summary off th
S
the evidence
id
Based on the results of the case-control studies available, we can list the following
evidence-based conclusions
Recommendations for safe sleeping environments for infants and children,
Community Paediatrics Committee, Canadian Paediatric Society (CPS)
Paediatrics & Child Health 2004; 9(9),
9(9) 659
659-663
663
PIANGERA’, URLERA’,SINGHIOZZERA’ FINO A STRANGOLARSI,
VOMITERA’ SI AGITERA’ IN PREDA A CONVULSIONI
CONVULSIONI, DIRA’ “SETE”
“SETE”,
“FAME”, “BUA”,”TI PREGO” “NON TI VOGLIO PIU’” E
QUANT’ALTRO PUR DI RIUSCIRE A PIEGARVI . MA VOI FATE FINTA
D NULLA , SIATE STOICI RICORDATE : NON DEV’ESSERE IL
BAMBINO A DIRVI COME VANNO FATTE LE COSE, SIAMO NOI A
DOVERGLIERE INSEGNARE .” E. Estivill
“ Esiste una relazione tra una pronta ed affidabile risposta al
pianto nel primo anno ed attaccamento a 12 mesi .Tale
responsività è associata al successivo attaccamento sicuro e ad
una riduzione del pianto “ ( Bell, Ainsworth,1972”
“L’addestramento alla sensibilità può drammaticamente
incrementare gli attaccamenti sicuri specialmente quando si
l
lavora
con gruppii di bambini
b bi i difficili
diffi ili o con di
diadi
di che
h mostrano
t
difficoltà “ Lieberman, Weston, Pawl 1991
compiuti i primi 6-7 mesi di vita il bambino dev’essere in grado
di d
dormire
i
d solo,
da
l
nella
ll sua stanza,
t
all buio
b i senza
soluzione di continuità ( cioè intorno alle 11-12 ore filate )” E.
Estivill
SISTEMA COMPORTAMENTALE INNATO ( geneticamente
programmato ) ATTACCAMENTO SI MANIFESTA VERSO I 9 MESI
E NELLA MAGGIOR PARTE DEI BAMBINI SI MANIFESTA IN
MODO INTENSO E REGOLARE ALMENO FINO ALLA FINE DEL 3°
ANNO”. Bowlby “ Attaccamento e perdita”
•Lo scopo del SCI attaccamento è la difesa dai pericoli
ambientali
•Implica la ricerca della vicinanza fisica del caregiver
•Quando la vicinanza non può essere raggiunta si produce
l’angoscia da separazione
EFFICACIA DEL METODO
INTERVISTA TELEFONICA A 823 FAM , Età 6M-5 AA:
-96% SUCCESSI
-4% INSUCCESSI = METODO NON BEN COMPRESO,LIBRO LETTO DA UN SOLO
GENITORE, B ACCUDITO DA PIU’ PERSONE, UNA TERZA PERSONA INTERFERISCE, IL B SI AMMALA
,EVENTO TRAUMATICO,GENITORE CON ANSIA PATOLOGICA ,LA FAM SI SPOSTA NEL FINE
SETTIMANA, CAMBIO RILEVANTE DEGLI ORARI PER UN VIAGGIO.
1) i trattamenti
t tt
ti comportamentali
t
t li per i problemi
bl i di sonno
dei B. sembrano efficaci,( follow-up a 6 settim.) come
dimostrato da una recente revisione sistematica
(Ramchandani 2000) ma c'è un significativo tasso di
non-compliance genitoriale e di interruzione dei
trattamenti comportamentali (Richman 1985 e Walters
1993).
2) Hisckok 2002 (disturbi di sonno e depressione materna)
“ POCHI DUBBI SUSSISTONO SUL FATTO CHE SE IL B
DORME DA SOLO E I GENITORI NON RISPONDONO ALLE
SUE CHIAMATE, QUESTA “SCELTA DI PIANGERE” SI
AFFIEVOLISCE SI PUO’
AFFIEVOLISCE.
PUO DUNQUE , SICURAMENTE
SICURAMENTE,
“EDUCARE A NON PIANGERE”. F. Panizon “ Cari genitori
”Ed. Laterza.
z 1998
“….MA NON E’ DETTO CHE SIA LA SCELTA BUONA.
E’ CERTO CHE I BAMBINI DEI BREFOTROFI “NON
E
NON
PIANGEVANO MAI” E CHE UN PESANTE SILENZIO
ALEGGIAVA NELLE CAMERATE”F. Panizon ibid.
I trattamenti educativi ( comportamentali ) giovano ai
bb con attaccamento ansioso ambivalente ?
“Rispetto al sonno dei bambini nei contesti culturali occidentali
laddove il dormire da soli è la norma, il processo di separazione dalla
madre coinvolto nell'addormentamento per la notte sarà molto
stressante per questi bambini e i loro caregivers. Quindi
l'attaccamento ambivalente verosimilmente interromperà il normale
processo di sviluppo dell'auto-regolazione dei cicli sonno-veglia.
Inoltre ogni tentativo da parte del caregiver di impiegare tecniche di
estinzione, come lasciarlo piangere, potrebbe risultare in una risposta
esagerata del bambino, portando facilmente al fallimento di queste
tecniche A sua volta,
tecniche.
volta un tentativo abortivo di estinguere le difficoltà di
addormentamento e risvegli notturni tramite l'uso delle tecniche
comportamentali verosimilmente rinforzerà le difficoltà di sonno del
b bi
bambino,
e contribuirà
t ib i à ulteriormente
lt i
t all mantenimento
t i
t
dell'attaccamento ambivalente. Quindi un circolo vizioso di interazioni
verosimilmente manterrà le difficoltà di sonno del bambino “Morrel e
Steel 2003
INTERVENTI FARMACOLOGICI
GIUDICARE IL SONNO DEL BAMBINO
•
Distinguere
g
fisiologia
g da ppatologia.
g
•
Attenzione a sintonizzatori ambientali : abitudini , alternanza
luce- buio ( luce artificiale )
luce
•
Igiene del sonno (stanza rumorose, bevande eccitanti, attività
intense serali)
•
Qualità della coscienza individuale (stati ansiosi e depressivi)
•
Qualità della coscienza condivisa: attenzione alla relazione con
la madre : stato del sistema dell’attaccamento e
dell’intersoggettività (biomodulazione),stati ansiosi e depressivi
della madre
•
Disturbi respiratori del sonno e patologie mediche (DA, asma,
sintom. dolorose)
Numerosi problemi aperti:
1) Come si valuta un disturbo del sonno?
2) In che misura gli stati mentali della madre sono
determinanti nella genesi di pattern disfunzionali di
regolazione della modulazione degli stati di attivazione che
predispongano
p
p g
nel breve termine a disturbi del sonno
( Benoit e coll. 1992) e nel lungo termine tramite
l’instaurarsi di rigidità nella modulazione degli stati di
coscienza
i
a predisposizione
di
i i
aii disturbi
di
bi da
d iperattivazione
i
i i
o
ipoattivazione?
LE PARASONNIE
I DISTURBI RESPIRATORI
DEL SONNO
“N
Nella
ll pratica
ti clinica
li i
sii possono valutare
l t
i DRS come continuum
ti
che
h va d
dall russamento
t
primario alla sindrome da resistenza delle vie aeree superiori fino alla sindrome delle
apnee notturne”
Russamento primario = senza significato patologico(?) , ostruzione naso-
g ed è determinato dalle vibrazioni dell’ugola
g
e del p
palato molle
faringea
Intervento del PdF
UARS ( sindrome di resistenza delle vie aeree superiori) = russamento +significativi
disturbi del sonno .
OSAS (sindrome delle apnee ostruttive) = russamento + disturbi del sonno +
ostruzioni parziali o totali delle vie aeree superiori
OSAS
Fattori predisponenti:
•Ipertrofia adenotonsillare
•Sindromi
Sindromi genetiche e dismorfismi facciali
(anomalie del palato, ipoplasia faciale e mandibolare)
Edema della mucosa nasale,
nasale polipi nasali
•Edema
•Corpi estranei
•Tumori nasofaringei
•Ascessi retro-faringei
•Infiltrazioni tessutali ( o mucolpolissacaridosi)
•Lesioni cerebrali e dei nervi cranici (sindrome di Arnold-Chiari
DIAGNOSI PRECOCE
Il compito del pediatra e’ quello di disporsi ad operare una visione
d’insieme che consenta di individuare i Pazienti da avviare alla
polisonnografia e cioè i pazienti che più probabilmente soffrono di DRS
( la clinica suggerisce ma solo la PSG fa fare diagnosi)
•Attenzione ai segni predittivi di DRS
•Diagnosi differenziale
Segni predittivi di DRS
Notturni : russamento ( 92%),apnee ( 75%),cianosi, (4%) sensazione
di soffocamento(28%) tosse notturna ( 40%) paure notturne,(45%)
Wheezing
g
( 24%),
), Insonnia ( 16%)) , enuresi,(5%)
,( ) sonno agitato
g
(
68%).
Diurni : Respiro orale ( 82%), Voce nasale ( 61%), Riniti ricorrenti
(65%) Sonnolenza eccessiva ( 21%) Irritabilità (46%), Cefalea
mattutina
i (18%)
(18%), Problemi
P bl i scolastici
l i i (7%),
(7%) Difficoltà
Diffi l à di crescita
i (15%)
. Nespoli
N
li e L
L.Nosetti
N
tti “ O
Ostruzione
t i
nasale
l e di
disturbi
t bi respiratori
i t i nell sonno “i
“in il b con ostruzione
t i
nasale”Pacini ed. 2004
Il sintomo guida
•Nessun segno da solo è patognomonico di DRS , ma uno dei più
evocativi è il russamento notturno.( 92 % DRS russano, 8% non russano)
L. Nespoli e L.Nosetti “ Ostruzione nasale e disturbi respiratori nel sonno “in il b con ostruzione
nasale”Pacini ed. 2004
• Esiste un russamento incostante nel 30 % dei bb normali 0-6 aa ma
solo il 12 % dei
russatori sono patologici
Castronovo , Zucconi, Nosetti ed al. “Prevalence
Prevalence of habitual snoring and sleep-disordered
sleep disordered breathing in preschoolpreschool
aged chilfren in an Italian community”J. Ped. 2003
•Prevalenza del 4.9 % per il russamento abituale e 1,8% per l’OSAS
•Brunetti L. , Rana S e al. Prevalence of obstructive sleep apnea in a cohort of 1207 children of southern
Italy. Chest 2001;
le dimensioni del problema per il PdF
STUDIO PEDIATRICO 830 paz (420 0-6 aa)
41 russatori abituali , 15 patologici
Fascia 0-6 aa 126 russatori incostanti
STUDIO PEDIATRICO ASSOCIATO 2620 paz.
128 russatori abituali , 47 patologici
Indicazioni alla ppolisonnografia
g
in ppaz. con russamento:
1) complicanze:
li
scarso accrescimento,
i
t prevalenza
l
cardiaca
di
dx,
d
ritardo psico-comportamentale
2) Presenza di fattori ad alto rischio per OSAS :anomalie craniofacciali, anomalie neurologiche, obesità grave
3) Sintomi diurni di OSAS
4)) Segnalazione
g
da pparte dei conviventi di ggrave difficoltà
respiratoria o di apnee nel sonno
da L. Nepooli , L. Nosetti” Ostruzione nasale e DRS “2004Pacini editore
DIAGNOSI STRUMENTALE
Videoregistrazione domiciliare
Monitoraggio notturno domiciliare della saturazione
periferica di O2
Polisonnografia
POLISONNOGRAFIA: (variabili misurate nel bambino)
EEG (2-4 canali)
Elettrooculogramma (2 canali)
ECG (1-2 canali)
Registrazione dei movimenti toracici e addominali
Studio del flusso aereo nasale/orale
SpO2 che evidenzi l’eventuale ipossia associata
Mi
Misurazioni
i i transcutanee di PO2 e PCO2
Posizioni corporee
Audio/video registrazione
In alcuni laboratori associano anche la registrazione
del pH esofageo
CRITICITA’
1)
valorizzare tra le cause di difficoltà di crescita i DRS
2) sintomi notturni non sempre vengono rilevati (dormire in cameretta) o
valorizzati
dal pediatra ( incubi , bruxismo, enuresi , insonnia, sudorazione )
3) sintomi diurni= difficoltà di apprendimento ,irritabilità aggressività , deficit
attenzione , sonnolenza. ( disturbi della qualità della coscienza) non sempre collegati
a disturbi
di t bi respiratori
i t id
dell sonno
Discussione dei casi clinici
Post test
ACP Puglia e Basilicata in collaborazione col
dipartimento di Psicologia dell’Università
di Bari
1. Studio sulla qualità del sonno nei bambini da 0 a 3 aa.
2 St
2.
Studio
di prospettico
tti sulla
ll relazione
l i
tra
t gli
li stati
t ti mentali
t li della
d ll
madre rispetto all’attaccamento testati col Adult
Attachment Interwiev e qualità del sonno in bambini da 0 a
3 aa.
DISEGNO 1:
•A ogni bilancio di salute (0-3 anni):
•Scheda paziente – questionario sul sonno
•Consegnare diario del sonno (da compilare per una
settimana)
tti
)
DISEGNO 22:
•Alla 1° visita (entro 1° mese): AAI + scheda paziente
•A ogni bilancio di salute (0-3 anni):
•Questionario sul sonno
•Consegnare diario del sonno (da compilare per una
settimana)
tti
)
10
XXX XXXXXXX
60
XXX XXXXXXXX
XXXX
Scaricare