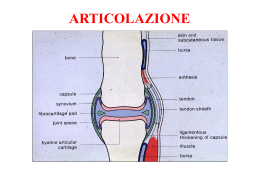
Artrite reumatoide Malattia cronica, multisistemica, caratterizzata da sinovite persistente, di solito delle articolazioni periferiche, colpite in modo simmetrico. Classificazione delle artriti sulla base del numero di articolazioni colpite • Monoartriti (es . gotta, settica) • Oligoartriti (< 4 articolazioni) (es.: artriti reattive, associate a IBD) • Poliartriti (AR, febbre reumatica, LES) Struttura della molecola DR-1 (cristallografia) L’AR è associata ad uno specifico epitopo della regione ipervariabile (aa 67-71) Associazione AR e alleli MHC • Capacità di presentare meglio l’antigene eziologicamente importante (es batteri, virus) • Selezione timica di cloni autoreattivi o crosreattivi con antigeni microbici Biopsia sinoviale in AR: proliferazione di cell sinoviali , acumulo di mononucleati in sede subsinoviale, alterazione cell endoteliali (high endothelial venules) Immunopatogenesi dell’ AR Flogosi articolare nell’AR. Tipo A= macrofago Tipo B= fibroblasto Schema del network citochinico nell’AR Sinovia infiammata con iperplasia (frecce) e infiltrato infiammatorio. Panno sinoviale che invade osso e cartilagine. Tumefazione della II MF e della IV e V IF prossimale, con risparmio delle IF distali Deformità a collo di cigno: iperestensione delle IF prossimali con flessione delle IF distali Tumefazione dei tessuti molli (A), osteopenia periarticolare (B) , erosioni ossee (C) e sublussazione (D). Tumefazione delle metacarpofalangee e atrofia lieve degli interossei. Pollice con sublussazione volare della I MF e rottura del collaterale mediale + deformità a collo di cigno delle dita. Ulcere ischemiche su zone di pressione del piede in paziente con AR, noduli s.c. e vasculite. Tumefazione delle IF prossimali Piedi in AR Mani reumatoidi Caratteristiche cliniche dell’AR • Sintomi: – tumefazione articolare – dolore, rigidità mattutina – astenia, malessere, febbricola – perdita di peso – depressione – deformità articolare • EO articolare: – dolenzia alla palpazione – ispessimento sinoviale – versamento (inizio) – motilità – anchilosi (tardiva) – sublussazione (tardiva) – distribuzione: simmetrica, IFP, MCF, MTF, polso, caviglia Coinvolgimento extra-articolare nell’AR • Cute: noduli • Occhi: cheratocongiuntivite secca, iridociclite, episclerite • Bocca: s. sicca • Respiratorio: fibrosi, noduli, versamento pleurico • Cuore: pericardite • SN: tunnel carpale, mielopatia cervicale • Sangue: anemia, piastrinosi, leucocitosi • Adenopatia, splenomegalia (Felty) • Vasculite Fattori prognostici negativi nell’AR • RF • HLA DR4 • Sviluppo precoce di erosioni ossee • N° di articolazioni colpite • Invalidità precoce • Età avanzata • Basso livello economico e di istruzione • Coinvolgimento extraarticolare Attività di malattia (ACR) • • • • N° di articolazioni dolenti N° di articolazioni tumefatte Valutazione del dolore da parte del paziente (VAS) Valutazione globale della malattia da parte del paziente (VAS) • Valutazione globale della malattia da parte del medico (VAS) • Indici lab di flogosi (VES, PCR) Punteggio di attività di malattia (AR) • • • • • • N° articolazioni dolenti N° articolazioni tumefatte Durata della rigidità mattutina Indice articolare di Ritchie Valutazione del dolore da parte del paziente Valutazione globale della malattia da parte del paziente • Indici lab di flogosi ( VES, PCR) • Hb Criteri per la classificazione dell’AR • 1- Rigidità mattutina (>1 h) • 2- Tumefazione contemporanea di 3 articolazioni (osservate da un medico) • 3- Tumefazione delle articolazioni prossimali (IFP, MCF, MTF) o del polso • 4- Artrite simmetrica • 5- Noduli reumatoidi (sottocutanei) • 6- Fattore reumatoide • 7- Erosioni ossee (Rx) e/o osteopenia periarticolare mani e polsi Condizioni nelle quali il FR può essere presente • Malattie infiammatorie (AR, Sjögren, LES, crioglobulinemia, SSc, miositi) • Malattie infettive (endocardite batterica, tbc, lebbra, sifilide, epatite, EBV) • Malattie linfoproliferative • 2 % della popolazione > 65 a Principi di terapia dell’AR • 1- Controllare il dolore (FANS, anti-COX2, analgesici) • 2- Impiegare precocemente farmaci di “fondo” (Disease Modifying Anti Rheumatic Drugs) in associazione: idrossiclorochina, salazopirina, metotrexate, leflunomide, corticosteroidi a basse dosi. • 3- Immunosoppressori: azatioprina, ciclosporina, ciclofosfamide • 4- Farmaci anti-citochine: anti-TNF (infliximab, etanercept), anti-IL 1
Scaricare