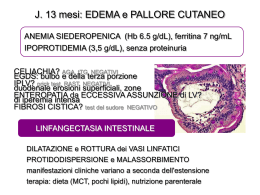
Un caso di ipoalbuminemia e molto di più… UNIVERSITÁ DEGLI STUDI DI NAPOLI “FEDERICO II” DIPARTIMENTO PEDIATRIA Casi clinici del mercoledì 21 Novembre 2012 TUTOR Prof. Roberto Berni Canani AIF Dott.ssa Roberta Pisanti Il caso di Luigi… Settembre 2011 11 e 11/12 anni MOTIVO DEL RICOVERO: IPOALBUMINEMIA, FEBBRE PERSISTENTE e DOLORI ADDOMINALI ANAMNESI FAMILIARE Zio materno: malattia celiaca (dx in età adulta) Madre: ipertireotropinemia transitoria durante la gravidanza Fratello maggiore: ipertireotropinemia (in FU c/o Endocrinologia SUN) ANAMNESI PERSONALE FISIOLOGICA Nato a termine (39wk) da PS, gravidanza caratterizzata da oligoidramnios dal VII mese. PN 2800 g. Fenomeni perinatali riferiti normoevoluti. Allattamento materno fino a 12 m. Divezzamento a 6 m. Vaccinazioni: DTP e anti-polio: 3 dosi + richiamo, 3 dosi EpB e Hib, 2 dosi MMR ANAMNESI PATOLOGICA REMOTA - A circa 5 anni riferiti episodi di laringospasmo. - Aprile 2009 (9a+6/12): I riscontro di ipertireotropinemia e anticorpi anti-tireoglobulina positivi. Ecografia: tiroide nella norma. Follow-up c/o Endocrinologia SUN. - Settembre 2009 (9a+11/12): Sierologia per celiachia riferita negativa - Novembre 2010 (11 anni): profilo tiroideo e autoanticorpi nella norma, iposideremia e ipoferritinemia. Pratica terapia marziale. Riscontro di lieve scoliosi dx convessa + atteggiamento cifotico e rallentamento della vel. di crescita attribuito a parafisiologico ritardo pre-puberale. - Riferiti episodi di congiuntivite durante le ultime due estati. ANAMNESI PATOLOGICA PROSSIMA FINE AGOSTO 2011 OTALGIA, RINITE e dopo alcuni giorni FEBBRE (TC max 39°C) Paracetamolo per 3 g Amoxi-clavulanato x 7 g Betametasone x 2 g ricomparsa alla sospensione. NO risoluzione (TC>38°C) ricomparsa alla sospensione A META’ SETTEMBRE : ESAMI DI LABORATORIO: - GB 11.080/mmc (N 19.9%, L 60.7% 6725, M 14,3% 1584, E 1,6%, B 3,5%), GR 5.120.000/mmc, Hb 12.7 g/dL, Ht 38.7%, MCV 75.6 fl, PTL 246.000/mmc -TG 252 mg/dl, COL 135 mg/dL, -AST 137 IU/L, ALT 150 UI/L, CREA 0.6 mg/dL, AZO 27 mg/dL MONONUCLEOSI -VES 53mm, PCR negativa - QPE: Alb 49.2%, α1 5.2% , α2 12% , β 11.8%, γ21.8% ,A/G 0.97 -Esami virologici: IgG anti-CMV 190 UI/mL, IgM anti-CMV PRESENTI, IgG anti-EBV-VCA 70 AU/mL, IgM anti-EBV-VCA 45 AU/mL, IgG anti-Rubeov. 60 UI/mL, IgM anti-Rubeov. neg.; IgG/IgM Toxopl. Neg. -ESAME URINE e urinocoltura neg. Betametasone per 5 giorni con remissione della sintomatologia piretica ma ricomparsa alla sospensione. FINE SETTEMBRE FEBBRE >38°C DOLORI ADDOMINALI EDEMA PALPEBRALE E SCROTALE per cui il piccolo viene ricoverato c/o OSP. ANNUNZIATA ESAMI DI LABORATORIO (Osp.Annunziata): -EMOCROMO: linfomonocitosi. Il resto nella norma -Coagulazione: PT 95%, aPTT 38 sec, Fibr.280mg/dL -PT 3.8 g/L, ALB 1.9 g/L INFUSIONE ALBUMINA E.V. -Tg 303 mg/dL, AST 54 U/L, ALT 74 U/L, LDH 741 UI/L, CHE 2214 U/L, Na 131,6 mEq/L, Ca 7,1 mg/dL -IgG 462 mg/dL , IgA 5 mg/dl, IgM 153 mg/dL -PCR 0.99 (vn <0.5), VES 10mm -TGA: 0,30 U/mL , EMA: ASSENTI -COPROCOLTURA: NEGATIVA INDAGINI STRUMENTALI (Osp.Annunziata): ECO ADDOME •Fegato in sede di volume aumentato (DL grande ala 15 cm) •Numerose nodulazioni linfonodali (d.max di 12 mm) a livello della radice del mesentere •Modesta falda fluida tra le anse intestinali con pareti a struttura conservata ma incrementate nello spessore (circa 5mm). Il resto nella norma. TRASFERIMENTO C/O IL NOSTRO DAP RX DIRETTA ADDOME: livelli idroaerei in ambito meso e ipogastrico, in corrispondenza del fianco lat. di sin. e della FIS. Coprostasi marcata in corrispondenza della flessura epatica del colon. ALL’INGRESSO c/o AOUP FEDERICO II EO e PARAMETRI AUXOLOGICI PESO: 32 Kg (10°pct), ALTEZZA 144 cm (25-50°pct), BMI: 10°pct TC: 36.5°C, PA 100/50 mmHg, FC 80 bpm, FR 24 apm. • Condizioni cliniche generali buone. Colorito cutaneo roseo. Cute e mucose normoidratate. • Linfoadenopatia sottomandibolare, laterocervicale, ascellare, inguinale bilaterale (diametro max 0.5x0.5cm), tutti i linfonodi palpabili sono di consistenza normale, mobili sui piani sottostanti, non dolenti alla palpazione e con cute sovrastante nella norma. • Attività cardiorespiratoria regolare. • Addome globoso, trattabile e dolente alla palpazione profonda a livello del fianco sinistro. • Fegato a 2 cm dall’arcata costale di consistenza normale. Polo splenico palpabile di consistenza normale. • Edema palpebrale e scrotale. ALVO E DIURESI REGOLARI ASSENZA DI DOLORI ADDOMINALI ESAMI DI LABORATORIO all’ingresso -Emocromo: GB 13.700, N 20%(2740), L 69.3% (9449), Eos 2.1%(290), M 7.5% (1030), B 1.1%(150), GR 4.370.000 Hb g/dl 12.70, HCT 32.9%, MCV 75 PLT 385.000 -PT 3.7 g/dl, Alb 2.2 g/dl -Na 139 mmol/L, K 3.7 mmol/L, Cl 101 mmol/L, Ca tot 7,4 mmol/L, Ca++ 4,5 mmol/L, P 3,1 mmol/L, Fe 36 μg/dL, ferrit 32 ng/mL, crea 0,3 mg/dL, AZO 25 mg/dL, AU 4,2 mg/dL, glu 71 mg/dL, BT 0.16 mg/dL, COL 99 mg/dlL, TG 221 mg/dlL, AST 33 U/L ALT 31 U/L ALP 60 U/L, LDH 585 U/L, CHE 2214, CK 58 U/L, AMS 28 U/L -PCR 8.77 mg/dL (vn < 5), VES 4 mm -Coagulazione: PT 94%, aPTT 36 sec, Fibr.290mg/ddL ESAMI DI LABORATORIO IgG 3.3 g/L (vn 6.04-19.09) IgA <0.061 g/L (vn 0.61-3.01) IgM 0.492 g/L (vn 0.59-2.97) IgE totali <2.00 -IgG1 2,480 g/L (vn 4-11.50), IgG2 0.704 g/L (vn 0.98-4.80), IgG3 0.119 g/L (vn 0.15-1.49), IgG4 0.04 g/L (vn 0.03-2.10) -Sottopopol. Linfocitarie/striscio periferico: presenza di linfociti citotossici attivati e talora di aspetto monocitoide -C3,C4, ANA, AMA, Anticorpi anti TG IgA: nella norma -Profilo tiroideo: TSH 5,330 microU/mL, FT3 2,9 pg/mL, FT4 1.08 ng/mL; autoanticorpi negativi -NBT test: nella norma; Mantoux: negativa -Vidal-Wright: negativa ESAMI DI LABORATORIO -Anti CMV IgG 8.30 IU/mL e IgM POSITIVE -Anti Rosolia IgG 11.2 IU/mL IgM POSITIVE -AntiVaricella Zoster IgG 767 mIU/mL e IgM neg -Anti EBV-VCA IgG 114 UA/mL e IgM-VCA >160 UA/mL -Anti-HIV, Toxo, Herpes Simplex: neg. IgG ANTI EBNA: negativo CMV AVIDITY: 0.188 (bassa <0.2) URINE: CMV DNA qualitativo POSITIVO, CMV DNA quantitativo 1600 copie/mL PLASMA: CMV DNA qualitativo POSITIVO, CMV DNA quantitativo 1500 copie/mL; EBV DNA qualitativo NEGATIVO, EBV DNA quantitativo <1000 copie/mL APPROFONDIMENTI DIAGNOSTICI: -Consulenza cardiologica ed Ecocardiografia: nella norma -Rx torace: nella norma ECOGRAFIA ADDOME COMPLETO : FEGATO in sede, di DIMENSIONI AUMENTATE (DL lobo destro 160mm), margine inf. dx arrotondato, con ecostruttura conservata MILZA in sede, di DIMENSIONI AUMENTATE (DL 135 mm), ad ecostruttura conservata. PICCOLA FALDA FLUIDA IN FID. ISPESSIMENTI DI ALCUNE ANSE con peristalsi torpida. Multiple formazioni linfonodali di carattere reattivo in regione peritoneale, in particolare a livello della radice del mesentere (max20mmX12mm). ESAMI DI LABORATORIO •Steatocrito: negativo IPOALBUMINEMIA: •Elastasi fecale: 473 microgE1/gr feci FEGATO (difetto di sintesi) •Parassitologico: negativo RENE (S.Nefrosica) •Coprocoltura: negativa •Tampone faringeo: negativo CUTE (Ustioni) •Urinocoltura: negativa SEPSI •Es. urine: PS 1022 pH 5.5 EMODILUIZIONE MALNUTRIZIONE INTESTINO CALPROTECTINA FECALE: 353 ug/g ALFA 1 ANTI-TRIPSINA FECALE: ENTEROPATIA PROTIDO-DISPERDENTE >3 mg/g di feci CAUSE DI ENTEROPATIA PROTIDO-DISPERDENTE DANNO MUCOSALE ALTERAZIONI LINFATICHE Malattie infiammatorie e ulcerative Linfangectasia intestinale primitiva • MICI • Infezioni o batteriche, parassitarie, virali • Tumori gastrointetinali o adenoK, linfoma, sarcoma di Kaposi • Enteropatia NSAID • Graft versus host disease • Enterocolite Necrotizzante • Ileiti Ulcerative • Post-chemioterapia Linfangectasia intestinale secondaria Malattie non ulcerative • • • • • • • • • Ostruttiva o Crohn o Sarcoidosi o Tbc o Linfoma o Linfoadenomegalia retroperitoneale (infettiva, postchemioterapia) • Da elevata pressione linfatica o insufficienza cardiaca congestizia, o pericardite costrittiva • CMV Menetrier’s Disease • Sindromica Gastroenterite eosinofila oTurner Enteropatia allergica o Noonan, o Hennekam Malattia celiaca o Klippel-Trenaunay Sprue tropicale o v.Recklighausen after Fontan procedure Disordini vasculitici (SLE, HSP) S. da overgrowth batterico del piccolo intestino Milovic et al. Uptodate 2011 “Protein losing gastroenteropaty” CDG Marjet J.A.M. Braamskamp et al .Eur J Pediatr (2010) 169: 1179-1185 EGDS ASSENZA DI IPERTROFIA GASTRICA A LIVELLO DEL BULBO E DELLE PORZIONI DUODENALI PRESENZA DI LESIONI BIANCASTRE CON MARCATA IPERTROFIA MUCOSALE LINFANGECTASIA??? (istologia in corso) CAUSE DI ENTEROPATIA PROTIDO-DISPERDENTE DANNO MUCOSALE ALTERAZIONI LINFATICHE Malattie infiammatorie e ulcerative Linfangectasia intestinale primitiva • MICI • Infezioni o batteriche, parassitarie, virali • Tumori gastrointetinali o adenoK, linfoma, sarcoma di Kaposi • Enteropatia NSAID • Graft versus host disease • Enterocolite Necrotizzante • Ileiti Ulcerative • Post-chemioterapia Linfangectasia intestinale secondaria Malattie non ulcerative Enteropathy Resulting from oProtein-Losing pericardite costrittiva Lymphangiectasia in an Immunocompetent Child» T. et al. Jpn. J. Infect. Dis., 62 (3), 236•Hoshina Sindromica 238, 2009 oTurner o Noonan, o Hennekam o Klippel-Trenaunay o v.Recklighausen after Fontan procedure • • • • • • • • CMV • Ostruttiva o Crohn o Sarcoidosi o Tbc o Linfoma o Linfoadenomegalia retroperitoneale (infezioni, postchemioterapia). CMV+LINFANGECTASIA • Da elevata pressione linfatica report: «Cytomegalovirus-Associated oCase insufficienza cardiaca congestizia, Menetrier’s Disease Gastroenterite eosinofila Enteropatia allergica Malattia celiaca Sprue tropicale Disordini vasculitici (SLE, HSP) S. da overgrowth batterico del piccolo intestino Milovic et al. Uptodate 2011 “Protein losing gastroenteropaty” CDG Marjet J.A.M. Braamskamp et al .Eur J Pediatr (2010) 169: 1179-1185 TC ADDOME con e senza Mdc •NON si apprezzano evidenti lesioni neoformate peritoneali e/o retroperitoneali. • Le ANSE DELL’INTESTINO TENUE MESENTERIALE presentano PARETI IPEREMICHE, lievemente ISPESSITE (in particolare a SEDE DIGIUNALE). • Discanalizzazione della cornice colica e del sigma/retto con diffusa contestuale coprostasi. • Multiple linfoadenopatie (diametro max circa 2 cm), alcune tendenzialmente colliquate, alle stazioni mesenteriali (in specie alla radice del mesentere) e all’ilo epatico. •FEGATO E MILZA DI VOLUME AUMENTATO. ILEO-COLONSCOPIA All’ileo distale presenza di iperplasia linfoide. Tutti i segmenti colonici esplorati appaiono macroscopicamente indenni. Quadro macroscopico nella norma. Referto istologico: in corso VIDEO-CAPSULA VIDEO-CAPSULA DI GIVEN LUIGI ....la protido-dispersione continua 25 26 Sett 28 30 A A 1 2 Ott PT g/l 3.7 3,8 3,5 4 3.6 Alb g/l 2.2 2.6 2 2.6 2.3 A 3 4 6 A 4.1 3.5 4 7 A 4.1 2.9 2.3 2.7 2.7 7 GANCICLOVIR E.V. (10mg/Kg/die) 9 13 A G G G 4.1 4 4.2 2.7 2.7 2.9 IN ATTESA DEI REFERTI ISTOLOGICI… ARRIVANO I RISULTATI DI ALCUNI ESAMI ESEGUITI NEI GIORNI PRECEDENTI Anticorpi anti TG IgG 41,2 U/mL EMA IgG: PRESENTI RICERCA DEPOSITI IgM anti-TRANSGLUTAMINASI2: PRESENTI INTORNO ALLE CRIPTE. HLA DQ2 POSITIVO VIDEO-CAPSULA DI GIVEN EGDS Microscopia: Esofago: n.d.r. Fondo, corpo, antro: gastrite cronica minima, in assenza di H. P. Duodeno: appiattimento dei villi, iperplasia delle cripte ed intenso infiltrato infiammatorio linfomonocitario a carico della lamina propria, che farebbe propendere per una condizione di malassorbimento. L’assenza di cospicua quota plasmacellulare, la lieve accentuazione degli eosinofili e gli spiccati fenomeni di linfocitosi intraepiteliale, sia a livello criptico che della superficie, hanno indotto l’effettuazione di indagine immunoistochimica per LCAD, CD4, CD8, CD20 che ha mostrato una prevalente componente di CD8+, che non esclude la possibilità di una MICI, da valutare alla luce dei dati clinicoendoscopici. INDAGINE IMMUNOISTOCHIMICA PER CMV: NEGATIVA ISTOLOGIA (Cons.esterna – Prof.Villanacci): Gastrite cronica in fase di quiescenza. Esofagite da reflusso di grado lieve. DUODENO: Evidente atrofia dei villi con incremento patologico del n. dei linociti T intraepiteliali, condizione ascrivibile ad una forma di malassorbimento ed in particolare di: MALATTIA CELIACA (lesione tipo 3 sec. Marsh, tipo 3B+3C sec. Marsh modificata da Oberhuber, grado B1+B2 sec. la nuova classificazione proposta Journal of Clinical Pathology 2005) Non vi sono elementi riconducibili a MICI. CAUSE DI ENTEROPATIA PROTIDO-DISPERDENTE DANNO MUCOSALE ALTERAZIONI LINFATICHE Malattie infiammatorie e ulcerative Linfangectasia intestinale primitiva • MICI • Infezioni o batteriche, parassitarie, virali • Tumori gastrointetinali o adenoK, linfoma, sarcoma di Kaposi • Enteropatia NSAID • Graft versus host disease • Enterocolite Necrotizzante • Ileiti Ulcerative • Post-chemioterapia Linfangectasia intestinale secondaria Malattie non ulcerative • • • • • • • • CMV • Ostruttiva o Crohn o Sarcoidosi o Tbc o Linfoma o Linfoadenomegalia retroperitoneale (infettiva, postchemioterapia) • Da elevata pressione linfatica o insufficienza cardiaca congestizia, o pericardite costrittiva Menetrier’s Disease • Sindromica Gastroenterite eosinofila oTurner Enteropatia allergica o Noonan, o Hennekam Malattia celiaca o Klippel-Trenaunay Sprue tropicale o v.Recklighausen after Fontan procedure Disordini vasculitici (SLE, HSP) S. da overgrowth batterico del piccolo intestino Milovic et al. Uptodate 2011 “Protein losing gastroenteropaty” CDG Marjet J.A.M. Braamskamp et al .Eur J Pediatr (2010) 169: 1179-1185 ILEOCOLONSCOPIA Microscopia: ILEO: distorsione dei villi per la presenza di infiltrato infiammatorio intenso con accentuazione degli eosinofili (5%) ed espansione follicolare che dalla sottomucosa si espande all’interno della mucosa. COLON asc. e trasv.: lieve distorsione ghiandolare per la presenza di . infiltrato infiammatorio cronico a carico della t.propria e lieve accentuazione della quota di eosinofili con follicoli espansi. COLON discendente: buona maturazione ghiandolare, edema e lieve infiltrato infiammatorio cronico a carico della lamina propria. RETTO: buona maturazione ghiandolare, infiltrato infiammatorio cronico a carico della t. propria con lieve accentuazione della quota di eosinofili. Si reperta un follicolo espanso. Si osservano molti istiociti schiumosi con fine granulia intracitoplasmatica come descritto nelle forme di COLITE INFETTIVA Indagine immunoistochimica per CMV: negativa. Decorso clinico APIRESSIA Dolori addominali sporadici con risoluzione post-evacuativa Alvo regolare (1 evacuazione di feci normoconformate senza né sangue né muco) GANCICLOVIR/VALGANCICLOVIR 25 26 28 30 1 2 Sett Ott A A 4 6 7 9 13 14 20 26 2 10 Nov nov A G G GV V V CONTESTUALE PROGRESSIVA G NORMALIZZAZIONE DEL V QUADRO BIOCHIMICO ED EMOCROMOCITOMETRICO D D D D D PT 3.7 3,8 3,5 4 3.6 g/l Alb 2.2 2.6 2 2.6 2.3 g/l A 3 A 4.1 3.5 4 4.1 4 4.2 2.9 2.3 2.7 2.7 2.7 2.9 4.7 5.5 6.1 6.4 2.9 3.3 3.6 4 DIETA SENZA GLUTINE 10 Novembre 2011: PESO: 32.900 Kg (10-25°pct) Benessere clinico -PT 6.4 g/dL, Albumina 4 g/dL. Indici di funzionalità d’organo ed elettroliti sierici nella norma -IgG 10.600 g/L, IgA <0.061 g/L, IgM 0.953 g/L -IgG anti CMV 9.90 IU/mL , IgM anti CMV POSITIVE -IgG anti virus Rosolia 21.2 IU/mL, IgM anti virus Rosolia NEGATIVE -IgG anti EBV VCA 311 UA/mL, IgM anti EBV VCA 104 UA/mL -Calprotectina fecale: NEGATIVA -Alfa1-antitripsina fecale: NEGATIVA -CMV DNA su plasma: NEGATIVO VIRUS E MALATTIA CELIACA Associazione tra malattia celiaca ed infezione da CMV in letteratua 2 CASE REPORT: “Coelic crisis presenting with CMV hepatitis” (Jul2006 Eur J Gastroenterol Hepatol) “CMV associated gastric ulcers in a patient with celiac disease: conicidence or association? (Oct1997; American J Gastroenterol) Il ruolo delle infezioni virali gastrointestinali (rotavirus, enterovirus, adenovirus) o epatiche (virus C) come cofattori/triggers nello sviluppo della malattia celiaca è un’ipotesi ormai datata e supportata da numerosi dati epidemiologici ma… Meresse et al. Immunity review 2012 “Celiac Disease: an imuological Jigsaw” Plot et al. Autoimmunity Reviews 2009 “Infectious associations of Celiac disease” e la storia di Luigi non finisce qui… Marzo 2012 A DIETA SENZA GLUTINE Buona crescita staturo-ponderale Nessun problema clinico Es. di laboratorio praticati c/o centro privato: Iposideremia/ipoferritinemia Emocromo: nella norma IgG 1250 mg/dL IgA 230 mg/dL IgM 96.2 mg/dL Sierologia per celiachia negativa Profilo tiroideo nella norma LA NOSTRA DIAGNOSI??? “Malattia celiaca associata ad infezione da CMV manifestatasi in forma di sindrome mononucleosica con interessamento intestinale. TAKE HOME MESSAGES • L’INFEZ. DA CMV PUO’ GENERARE PROBLEMI DI INTERPRETAZIONE DIAGNOSTICA • L’INFEZIONE DA CMV PUO’ DARE COINVOLGIMENTO GASTRONINTESTINALE ANCHE NEL PAZIENTE IMMUNOCOMPETENTE. • LA DIAGNOSI DI CELIACHIA VA SEMPRE CRITICAMENTE RICERCATA SPECIE IN PRESENZA DI FAMILIARITA’ POSITIVA + STORIA CLINICA COMPATIBILE. • LA RITARDATA DISPONIBILITA’ LABORATORISTICI/ISTOLOGICI/RADIOLOGICI PROBLEMATICHE NELL’APPROCCIO DIAGNOSTICO. DI PUO’ REFERTI GENERARE GRAZIE…
Scaricare