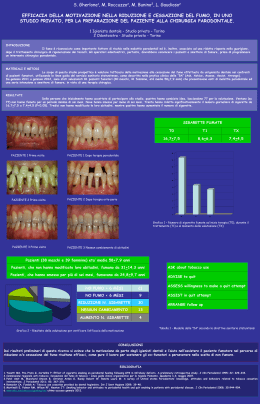
lavoro originale Esperienza di un intervento condotto da fisioterapista respiratorio e infermiere per favorire la cessazione del fumo in pazienti degenti in un reparto di Pneumologia Stefania Brogi, PT; Lucia Lupetti, IP; Ferruccio Aquilini, ST; Barbara Conti, MD; Gianfranco Puppo, MD; Francesco Pistelli, MD; Laura Carrozzi, MD; Antonio Palla, MD UO Pneumologia 1 Universitaria, Dipartimento Cardio Toraco Vascolare, Azienda Ospedaliero-Universitaria Pisana, Pisa Riassunto Abstract Premessa: Ci sono evidenze scientifiche che dimostrano che gli interventi comportamentali condotti da personale sanitario non medico, che includono almeno un contatto a distanza di un mese dalla dimissione, promuovono la cessazione del fumo in pazienti ospedalizzati. Obiettivo: Descrivere l’esperienza preliminare di un intervento di primo livello condotto da fisioterapista e infermiere per favorire la cessazione del fumo di tabacco in pazienti degenti in un reparto pneumologico. Metodi: I pazienti fumatori correnti identificati dal pneumologo del reparto sono stati sottoposti a un intervento individuale, che comprendeva un colloquio iniziale di valutazione dell’abitudine tabagica e incontri successivi educazionali durante la degenza e follow up telefonico a distanza di 1 settimana, 1-3 mesi e 1 anno dalla dimissione. Risultati: Sono stati reclutati 27 pazienti, dei quali 22 seguiti nel follow up. 5 pazienti sono stati inviati al Centro Antifumo locale. A 1 settimana, 1-3 mesi e 1 anno dalla dimissione sono risultati astinenti, rispettivamente, l’86,3, il 77,2 ed il 66,6% dei pazienti. Conclusioni: Fisioterapisti e infermieri possono svolgere efficacemente, nell’ambito della loro pratica clinica, un intervento di primo livello per la cessazione del fumo in pazienti degenti in un reparto specialistico pneumologico. Per facilitare l’intervento è importante l’utilizzo di un protocollo standardizzato e di strumenti operativi dedicati. Background: Scientific evidences show that behavioural interventions conducted by non-medical personnel, including a follow-up of at least one month after the discharge, promote smoking cessation in hospitalized patients. Aim: To assess the preliminary experience of a first-level intervention, conducted by physiotherapist and nurse, to promote smoking cessation in patients hospitalized in a respiratory ward. Methods: Current smokers identified by the pulmonologist of the ward underwent an individual intervention, including a baseline smoking habit assessment and subsequent educational meetings during the hospital stay, and follow up telephone calls at 1 week, 1-3 months and 1 year after the discharge. Results: Out of 27 patients enrolled, 22 were followed up by telephone calls. 5 patients were referred to the local Smoking Cessation Centre. 86.3%, 77.2% and 66.6% of the enrolled patients were abstinent from smoking at 1 week, 1-3 months and 1 year after the discharge, respectively. Conclusions: Physiotherapists and nurses, within their clinical practice, can effectively conduct a first level clinical intervention for smoking cessation in patients hospitalized in a respiratory ward. In order to facilitate the intervention it is important using a standardized protocol and dedicated operative instruments. Corrispondenza PAROLE CHIAVE Keywords Brogi Stefania UO Pneumologia 1 Universitaria Via Paradisa, 2 – 56124 Cisanello, Pisa Tel. 050 995355 – 348 2995154 Fax 050 995356 [email protected] Cessazione fumo, counselling, fisioterapisti, infermieri. Smoking cessation, counselling, physiotherapists, nurses Settembre-Dicembre 2013 • Numero 3 Rivista Italiana di Fisioterapia e Riabilitazione Respiratoria 11 Introduzione L’Organizzazione Mondiale della Sanità (OMS) raccomanda un approccio di tipo globale nella lotta al tabagismo, incoraggiando il coinvolgimento di tutte le figure professionali sanitarie [1]. L’approccio globale comprende strategie diverse, dalle campagne mediatiche per la prevenzione primaria agli interventi di primo e secondo livello (Medico di famiglia, Centri Antifumo), e si basa su solide evidenze scientifiche che riguardano anche i programmi di counselling breve [2]. Nel 2008, in 10 Paesi appartenenti all’OMS, è stata condotta un’indagine fra gli studenti di diverse professioni sanitarie sul loro coinvolgimento nel counselling per la cessazione del fumo; la maggior parte degli intervistati riteneva che la propria figura professionale avesse un ruolo specifico nel counselling breve, ma solo il 5-37% dichiarava di ricevere una formazione specifica al riguardo [3]. Una recente revisione Cochrane [4] ha affrontato il tema della valutazione dell’efficacia della formazione degli operatori sanitari nel counselling breve, evidenziando che l’intervento effettuato da operatori formati è efficace nel ridurre la prevalenza di fumo e mantenere l’astinenza. La presa in carico riabilitativa, sia in regime di ricovero ospedaliero sia in ambulatorio, pone in rilievo la figura del fisioterapista nella partecipazione ai programmi per la cessazione del fumo, specialmente nella fase d’identificazione del paziente tabagista e di counselling breve [5]. Il fisioterapista respiratorio, infatti, intercetta numerosi pazienti fumatori correnti nell’ambito chirurgico (cardiotoracico, addominale), pneumologico e di riabilitazione respiratoria. La presa in carico riabilitativa, inoltre, consente un contatto prolungato e cadenzato nel tempo con il paziente e può favorire l’intervento sia informativo sia di counselling breve. Allo stesso modo, anche l’infermiere nell’ambito della propria attività professionale, si trova in una posizione privilegiata per svolgere azioni di promozione della salute, educazione sanitaria e educazione terapeutica [6-8]. Tuttavia, sia la figura del fisio12 terapista sia quella dell’infermiere, sono attualmente poco coinvolte nei programmi antifumo e non ricevono una formazione specifica nel proprio corso di studi [9,10]. Il ricovero ospedaliero rappresenta l’occasione per intercettare il paziente fumatore e implementare un intervento per favorire la cessazione del fumo. Il fumatore degente si trova in una situazione di maggior disponibilità a considerare l’idea di smettere di fumare e il regime di ricovero lo obbliga a sospendere l’abitudine tabagica. È dimostrato che gli interventi antitabagici iniziati durante il ricovero ospedaliero, che comprendono un successivo contatto a distanza di almeno un mese, sono efficaci nel promuovere la cessazione del fumo in pazienti ospedalizzati [11]. All’interno dell’Azienda OspedalieroUniversitaria Pisana (AOUP) è attivo il Centro per lo Studio e il trattamento del Tabagismo (CeST) in cui operano pneumologi e due operatori tecnici addetti agli interventi di supporto ai centri antifumo. In collaborazione col CeST e sulla base delle attuali linee guida per il trattamento del tabagismo, è stato implementato un protocollo di intervento clinico di primo livello applicabile in pazienti fumatori degenti, da parte di fisioterapisti respiratori o infermieri senza una specifica formazione. Il presente lavoro descrive l’esperienza di applicazione di questo intervento in pazienti degenti in un reparto pneumologico, proponendosi di valutarne, in via preliminare, la fattibilità nella pratica clinica ed i risultati in termini di cessazione del fumo. Materiali e metodi Popolazione studiata Sono stati reclutati i pazienti ricoverati presso la Pneumologia Universitaria dell’AOUP dal febbraio 2012 al giugno 2013, che risultavano fumatori correnti all’anamnesi eseguita al momento dell’ingresso in reparto e che venivano segnalati dallo pneumologo del reparto indifferentemente alla fisioterapista (SB) o all’infermiera (LL) coinvolte nel protocollo, senza una specifica attribuzione dei Rivista Italiana di Fisioterapia e Riabilitazione Respiratoria Settembre-Dicembre 2013 • Numero 3 casi. L’arruolamento non era sistematico e non prevedeva criteri d’inclusione/esclusione; con l’unica eccezione che sono stati esclusi i pazienti fumatori che rifiutavano il colloquio sulle loro abitudini di fumo. Intervento Il protocollo d’intervento antitabagico, basato sulle attuali linee guida per la cessazione del fumo [12,13], era lo stesso sia per la fisioterapista sia per l’infermiera, e consisteva in colloqui individuali (counselling di primo livello) eseguiti al letto del paziente durante la degenza e follow up telefonico dopo la dimissione. L’inizio dell’intervento non era standardizzato rispetto alla data di ingresso in reparto e poteva variare anche in rapporto alle condizioni cliniche dei singoli pazienti. Per condurre l’intervento, il personale coinvolto non ha ricevuto una formazione specifica ma era seguito dallo Pneumologo del CeST, col quale venivano discussi i singoli casi, concordando strategie di counselling, come ad esempio quali messaggi motivazionali o strategie comportamentali personalizzate trattare col singolo fumatore. L’intervento educazionale si avvaleva del materiale informativo e di auto-aiuto (opuscoli) previsto dal “Percorso d’intervento clinico sul paziente tabagista – 6elle” sviluppato dall’Associazione Italiana Pneumologi Ospedalieri – AIPO [14]. Si tratta di 11 opuscoli che, attraverso un linguaggio semplice ed immediato, pongono l’attenzione sui principali aspetti del percorso antitabagico: i danni del fumo, i benefici della cessazione, la dipendenza, la decisione e le strategie per smettere, l’uso dei farmaci. La scelta tra gli 11 opuscoli 6elle disonibili da consegnare era fatta seguendo la metodologia del Percorso 6elle e considerando la propensione personale e le condizioni cliniche del singolo fumatore, che ne potevano favorire o meno l’utilizzo. I colloqui seguivano una traccia standardizzata, utilizzando questionari e schede (Allegati 1 e 2) che servivano sia come strumento di raccolta dati sia come base per individuare abitudini di fumo da considerare e gestire nell’intervento di counselling. Non era prevista p i s ana u n iversitar ia o s pedaliero a z ienda Allegato 1 Questionario sulle abitudini di fumo. AOUP Ce centro per lo S studio ed il T trattamento del tabagismo Settembre-Dicembre 2013 • Numero 3 Rivista Italiana di Fisioterapia e Riabilitazione Respiratoria 13 p i s ana u n iversitar ia ̲ o s pedaliero a z ienda Allegato 2 Scheda di intervento clinico sul paziente fumatore. AOUP Ce centro per lo S studio ed il T trattamento del tabagismo � 骢骢藇玢玢 珕玢 Legenda 6elle n. 8 “Prendi la strada per smettere di fumare” 6elle n. 4 “Non fumare in ospedale” [v. 09feb2012] pensato a quanto fumano i tuoi polmoni?” 6ellen. utilizzare pagina per annotazioni 6elle n. 1 “Fumare fa male...scopri perché” 9 “Comeretro evitare di accendere sigarette” | 6elle n. 5 “Hai mai n. 2 “Smettere di fumare fa bene... scopri perché” 6elle 6elle n. 6 “Non puoi fare a meno di fumare... scopri perché” 6elle n. 10 “Un diario per smettere di fumare” 6elle n. 3 “Fumo e polmoni” 14 6elle n. 7 “Hai mai provato a smettere di fumare?” Rivista Italiana di Fisioterapia e Riabilitazione Respiratoria Settembre-Dicembre 2013 • Numero 3 6elle n. 11 “Come assumere i farmaci antifumo” una misura di verifica della comprensione dell’intervento educazionale, anche se l’operatore aveva cura di utilizzare modalità comunicative personalizzate che favorissero il coinvolgimento del paziente. Nel caso fossero rilevati sintomi di astinenza da nicotina con indicazione alla prescrizione di un trattamento farmacologico, il paziente era segnalato allo pneumologo del CeST. Un supporto intensivo presso il CeST era eseguito solo nel caso di una specifica richiesta da parte del paziente oppure per il monitoraggio del trattamento farmacologico dopo la dimissione. Primo colloquio Al primo contatto col fumatore, l’infermiera o la fisioterapista proponeva al fumatore di compilare un “Questionario sulle abitudini di fumo” (Allegato 1), appositamente elaborato per raccogliere informazioni relative all’abitudine tabagica (livello corrente di fumo, calcolo degli annipacchetto, grado di dipendenza nicotinica mediante il Fagerström Test for Nicotine Dependence [15], intenzione a smettere di fumare e disponibilità a usufruire del supporto antitabagico). Tutti i pazienti (anche coloro che rifiutavano un colloquio successivo) ricevevano gli opuscoli informativi e di auto-aiuto e le informazioni per eventuali prenotazioni presso il CeST dell’AOUP o ad altri Centri Antifumo censiti nell’Elenco dell’Istituto Superiore di Sanità [16]. Secondo colloquio e successivi Nel secondo colloquio, l’infermiera o fisioterapista approfondiva le informazioni sulle caratteristiche tabagiche del paziente (livelli di fumo attuali e pregressi, storia dei tentativi di cessazione del fumo, esperienze precedenti con farmaci per la disassuefazione da fumo, propensione all’impegno nell’astinenza da fumo) e pianificava il proseguimento dell’intervento, utilizzando come guida una “Scheda di intervento clinico sul paziente fumatore” (Allegato 2). Si valutavano, inoltre, i sintomi di astinenza da fumo, rilevati attraverso il questionario “Sintomi di astinenza” (Allegato 3). Allegato 3 Questionario “Sintomi di astinenza”. Indichi con quale intesità, negli ultimi 7 giorni, ha avuto: Desiderio necessità di fumare Irrequietezza Irritabilità, rabbia, frustrazione Concentrazione Ansia Umore triste o depresso Insonnia Aumento appetito Viene chiesto di graduare la risposta tra 0 = per niente; 1 = lieve; 2 = moderata; 3 = forte; 4 = molto forte. Nell’intervento di counselling venivano affrontati diversi temi. Ad esempio, si cercava di motivare il paziente facendo riferimento alle condizioni cliniche personali. Si cercava di capire quali erano le ragioni di eventuali precedenti ricadute, discutendo con il paziente strategie per prevenirle e suggerendo soluzioni adottate anche da altri pazienti. Si cercava di anticipare le eventuali difficoltà che il paziente avrebbe potuto incontrare una volta rientrato nell’ambiente domestico, con la ripresa delle abitudini quotidiane, aiutando il paziente a trovare strategie di gestione delle situazioni critiche e rinforzando comportamenti adeguati. Si cercava di coinvolgere i familiari dei pazienti; nel caso fossero anch’essi fumatori, offrendo loro l’occasione di intraprendere un tentativo di cessazione del fumo e, nel caso fossero non fumatori, cercando di costruire un’alleanza positiva finalizzata a sostenere il paziente. Il sanitario, insieme al paziente, decideva sull’opportunità di svolgere un numero maggiore di incontri durante il ricovero, sulla base delle esigenze emerse durante il colloquio; per esempio, il bisogno di monitorare sintomi di astinenza importanti, verificare e rinforzare la motivazione alla cessazione prima della dimissione, discutere strategie per affrontare a domicilio momenti di forte desiderio. Il colloquio veniva sempre concluso con l’accordo su un obiettivo condiviso che era discusso nell’ in- contro successivo, per esempio: elencare le motivazioni personali per smettere di fumare; trovare soluzioni per anticipare e gestire situazioni critiche di desiderio di fumare prevedibili col rientro a casa. Durante l’ultimo colloquio, veniva proposto al paziente di essere ricontattato telefonicamente a tempi programmati: 1 settimana, 1-3 mesi e 1 anno dopo la dimissione. Follow up telefonico Il colloquio telefonico era condotto in modo informale. L’operatore si qualificava, spiegava la ragione della telefonata ricordando i colloqui svolti durante la degenza, ricordava l’obiettivo del contatto, verificando lo stato di astinenza o di ricaduta nell’abitudine tabagica, indagava su eventuali sintomi di astinenza e forniva supporto, offrendo un eventuale appuntamento al CeST qualora il paziente lo richiedesse. Stato di fumo Sono stati definiti astinenti i pazienti che riferivano di non fumare ai colloqui. L’astinenza riferita è stata confermata con la misura del monossido di carbonio (CO) espirato in un sottogruppo di pazienti, attraverso l’uso di apparecchio portatile tipo Micro 4 Smokerlyzer della Bedfont, Scientific LtD, England Rochester. Dopo aver acceso e azzerato lo strumento, si chiedeva al paziente di inspirare profondamente e mantenere un’apnea di 10 secondi ed espirare successivamente all’interno dello strumento, attraverso un boccaglio di cartone. L’astinenza riferita era oggettivamente confermata dal riscontro di un livello di CO espirato non superiore a 4 ppm [17]. I sintomi di astinenza sono stati valutati in un sottogruppo di pazienti attraverso l’ uso di un questionario (Allegato 3); la graduazione del sintomo era la seguente: “per niente”, “lieve”, “moderato”, “forte”, “molto forte”. Risultati Sono stati reclutati 27 pazienti-fumatori di cui 25 (92,5%) maschi e 2 (7,5%) femmine. I pazienti erano Settembre-Dicembre 2013 • Numero 3 Rivista Italiana di Fisioterapia e Riabilitazione Respiratoria 15 ricoverati per i seguenti motivi: 6 pazienti (22%) per embolia polmonare, 14 (52%) per insufficienza respiratoria in broncopneumopatia cronica ostruttiva (BPCO), 4 (15%) per tumore del polmone, 2 (7%) per polmonite e 1 (4%) per complicanze respiratorie postchirurgiche di sostituzione valvolare aortica. 22 pazienti (81,4% dei reclutati) hanno accettato di essere intervistati e richiamati al follow up mentre 5 (18,6% dei reclutati), sono stati intervistati durante la degenza ma hanno rifiutato di essere richiamati dopo la dimissione per proseguire il follow up telefonico (Figura 1). Le caratteristiche tabagiche dei pazienti vengono riassunte nella Tabella 1. Solo 3 pazienti (11,1%) fumavano anche il sigaro e uno la pipa saltuariamente. 7 pazienti (25,5%) convivevano con altri fumatori e 17 (62,5%) avevano contatti abituali con altri fumatori. La misura del CO espirato è stata effettuata su 8 pazienti (29,6%); il valore medio rilevato era di 2.25 ppm [17]. Al momento del colloquio tutti i pazienti hanno dichiarato di essere astinenti dal momento dell’ingresso in reparto. Solo un paziente dichiarava di aver fumato 1-2 sigarette anche durante la degenza. La mediana del tempo trascorso tra il primo colloquio in reparto e l’ultima sigaretta fumata era di 7 giorni (Q1=5; Q3=11). La valutazione dei sintomi di astinenza da nicotina è stata effettuata in 10 (37%) pazienti; tra questi, un terzo riferiva di avere sintomi di astinenza da lievi (punteggio: 1+/4+) a molto forte (punteggio: 4+/4+) un terzo dei pazienti riferiva di non avere sintomi di astinenza. Le caratteristiche dell’intervento sono riassunte nella Tabella 2. 6 pazienti non hanno ricevuto materiale educazionale, poiché rifiutavano la modalità di lettura nel seguire l’intervento educazionale proposto. I restanti pazienti hanno ricevuto uno o più opuscoli. 5 (22,7%) pazienti sono stati riferiti al CeST, dove è stato programmato il follow up: 3 pazienti a 1 settimana e 2 pazienti 1-3 mesi. Riguardo l’intenzione a mantenere l’astinenza dopo la dimissione: 1 (4%) paziente ha dichiarato di voler 16 Tabella 1 Caratteristiche tabagiche dei pazienti al primo contatto nel reparto pneumologico di degenza. Caratteristica Media (± ds) Età inizio fumo (anni) 15,6 (± 3,6) Anni di fumo (n) 44,8 (± 12,5) Anni-pacchetto (n) 49,1 (± 19,4) Tentativi di cessazione (n) 1,2 (± 1,5) FTND (punteggio) 4,8 (± 1,4) Sigarette fumate al giorno (n) 22,7 (± 9,3) I dati sono espressi come media e deviazione standard (± ds). Gli anni-pacchetto sono stati calcolati come: numero di sagarette fumate al giorno x numero di anni di fumo / 20. FTND = Fagerström Test for Nicotine Dependence. Tabella 2 Caratteristiche del primo intervento clinico nel reparto pneumologico di degenza. Accetta colloquio n. (%) 27 (100) Durata colloquio in minuti n. (%) > 20 12 (45) 11-20 5 (21,7) 1-10 9 (39,3) Pazienti che rifiutano follow up n. (%) 5 (18,5) Pazienti seguiti dal FT e INF n. (%) FT INF 15 (55,5) 12 (45,5) Pazienti che hanno ricevuto materiale informativo n. (%) 21 (77,7) I dati sono espressi come percentuale del totale dei pazienti-fumatori arruolati. FT = fisioterapista; INF = infermiere. riprendere a fumare; 21 (77%) di proseguire nell’astinenza senza aiuto e 5 (19%) di voler essere assistiti dal CeST. Solo 2 (7,4%) pazienti hanno ricevuto una valutazione antitabagi- ca aggiuntiva da parte del pneumologo durante la degenza e 4 (14,6%) pazienti hanno ricevuto una terapia farmacologica (terapia sostitutiva nicotinica). 27 reclutati (15 seguiti da infermiere, 17 seguiti da fisioterapista) 5 accettano solo intervento 22 accettano intervento e follow up 17 follow up telefonico 5 astinenti alla dimissione 15 astinenti a 1 s 14 astinenti a 3 m 8 astinenti a 1 a* 5 follow up presso CeST 4 astinenti a 1 s 3 astinenti a 3 m 0 astinenti a 1 a ** Figura 1 Trial profile dello studio. * Dato relativo agli 11 pazienti per cui è stato possibile il follow up a un anno. ** Dato relativo a 1 pazienti per cui è stato possibile il follow up a un anno s = settimana; m = mese; a = anno. Rivista Italiana di Fisioterapia e Riabilitazione Respiratoria Settembre-Dicembre 2013 • Numero 3 Tasso astinenza a 1 settimana 4,54% P 9,1% F 86,3% A Tasso astinenza a 1-3 mesi 9,1% P 13,63% F Tasso astinenza a 1 anno su 12 pz 77,27% A 16,66% P 16,66% F 66,68% A Figura 2 Evoluzione dell'abitudine del fumo al follow up (tasso di astinenza a 1 settimana, 1-3 mesi e 1 anno). F = fumatore; A = astinenti; P = persi al follw-up. La Figura 2 mostra il risultato relativo al tasso di astinenza a 1 settimana e a 1-3 mesi nei 22 pazienti seguiti in follow up. Viene inoltre presentato il tasso di astinenza dei 12 pazienti per cui è disponibile un periodo di follow up di 12 mesi al momento della stesura del presente lavoro. Discussione Il presente lavoro si configura come un’esperienza preliminare che sperimenta la fattibilità di un intervento per favorire la cessazione del fumo, condotto da un fisioterapista e un infermiere e inserito nella pratica clinica di cura del paziente degente in un reparto specialistico pneumologico. I risultati preliminari ottenuti mostrano che questo tipo di intervento clinico condotto da figure non mediche e non specificamente formate è effettivamente applicabile nell’ambito della routine lavorativa, seguendo un protocollo prestabilito e utilizzando strumenti dedicati (questionario, scheda raccolta dati, materiale informativo). Tra i pazienti arruolati è stato osservato, ad un mese dalla dimissione, un tasso di cessazione pari a 77,6%. Il dato è sicuramente incoraggiante e l’andamento rimane molto positivo anche a distanza di un anno (66,6%) nei 12 pazienti che è stato possibile monitorare fino alla stesura del presente lavoro. Recentemente Murray RL. [18] ha condotto uno studio randomizzato e controllato (gruppo di intervento n = 264 e gruppo di controllo n = 229), che prevedeva l’identificazione ed il trattamento sistema- tico di pazienti ricoverati in reparti di medicina. I risultati dimostrano un tasso di astinenza ad un mese dalla dimissione nel gruppo dei trattati doppio (38%) rispetto ai non trattati (17%). La numerosità e le caratteristiche di quello studio non sono ovviamente comparabili con la presente esperienza, tuttavia una delle ragioni delle differenze osservate potrebbe essere la diversità e la gravità della patologia di base della popolazione osservata da Murray, tra cui non compaiono malati respiratori, che invece rappresentano la totalità dei nostri casi. Possiamo ipotizzare che la motivazione e, a causa delle condizioni cliniche, la necessità di sospendere l’abitudine tabagica, sia maggiore in pazienti ricoverati per una patologia respiratoria acuta. Il tasso di astinenza a 3 mesi osservato nel presente studio è più alto di quello osservato nella coorte di fumatori non degenti, provenienti dalla popolazione generale, seguiti dal CeST negli anni 2007-2011 (77,2% vs 30,5%) (dati non pubblicati). Nei limiti della confrontabilità dei due interventi e della popolazione osservata si conferma un segnale di efficacia e l’importanza di arruolare pazienti ricoverati. L’intervento in una popolazione di pazienti con patologia respiratoria ha caratteristiche particolari. Al momento del primo contatto, infatti, i pazienti-fumatori erano già astinenti per la presenza di una patologia respiratoria acuta o cronica riacutizzata. Si è rilevato che sia la componente fisica sia quella comportamentale dell’astensione da fumo non erano particolarmente rilevanti; ad esem- pio, il punteggio dei sintomi di astinenza al primo colloquio era basso. Si trattava pertanto di cogliere l’occasione di consolidare il risultato ottenuto, piuttosto che favorire la cessazione del fumo a partire da una data prestabilita. È importante sottolineare che l’astensione dal fumo in una fase acuta di malattia respiratoria consente di ridurre i sintomi e modificare il decorso della patologia di base. L’intervento condotto dalle due figure, fisioterapista e infermiere, aveva caratteristiche leggermente diverse. Rispetto ai contatti maggiormente occasionali e pianificati svolti dall’infermiere, quelli del fisioterapista erano spesso integrati nel programma di riabilitazione respiratoria, che permetteva di attuare quotidianamente azioni mirate a rinforzare l’astensione dal fumo. Il nostro studio non ha valutato l’influenza di fattori, quali la modifica dello stile di vita e gli aspetti nutrizionali, che tuttavia possono essere importanti al fine di favorire la cessazione del fumo. La ricerca dovrebbe procedere anche in tal senso. Nel valutare l’esperienza dell’intervento è necessario tenere in considerazione i diversi limiti che lo caratterizzano. Innanzitutto l’esigua numerosità del campione e la segnalazione non sistematica del soggetto fumatore corrente alle figure predisposte. Le ragioni sono diverse: dall’insufficiente diffusione del protocollo tra il personale medico e non medico, alle condizioni cliniche dei pazienti che, per la loro criticità, potevano talvolta non consentire l’arruolamento per l’intervento. Settembre-Dicembre 2013 • Numero 3 Rivista Italiana di Fisioterapia e Riabilitazione Respiratoria 17 Un altro limite è la raccolta dati incompleta rispetto al CO espirato e ai sintomi di astinenza, dovuta fondamentalmente a problemi di tipo organizzativo (ad esempio la disponibilità dello strumento per la misura del CO). Lo studio, inoltre, è stato inserito nella pratica clinica corrente, senza prevedere tempi dedicati; d’altra parte ciò conferma che sia il fisioterapista respiratorio, sia l’infermiere possono svolgere un intervento antitabagico nell’ambito della loro pratica professionale. Anche i diversi messaggi educazionali che i pazienti reclutati possono aver ricevuto da parte del personale sanitario del reparto non coinvolto nell’intervento possono aver interferito con il percorso antitabagico. A tal proposito riteniamo che sia fondamentale implementare un percorso informativo specifico su tutto il personale sanitario che consenta un approccio sistematico e un comportamento uniforme da parte dei sanitari che si avvicinano al paziente fumatore. In prospettiva futura è sicuramente necessario implementare una maggiore sensibilizzazione del personale sanitario, per promuovere un cambiamento culturale e coinvolgere più figure nella gestione del paziente tabagico partendo, fin dai corsi di laurea per arrivare ai corsi di formazione aziendale. Nella valutazione iniziale e nel follow-up del paziente potrebbe essere utile, inoltre, inserire l’attività fisica e l’aspetto nutrizionale. Infine, i risultati preliminari ottenuti incoraggiano ad intraprendere nel futuro un protocollo che abbia come obiettivo l’estensione sistematica dell’intervento a tutti i fumatori correnti ricoverati nel reparto pneumologico. Conclusioni Infermieri e fisioterapisti senza una formazione specifica possono efficacemente svolgere, nell’ambito della loro pratica clinica, un intervento di primo livello per favorire la cessazione del fumo in pazienti ricoverati. Per facilitare l’intervento è importante utilizzare un protocollo standardizza18 to e strumenti operativi dedicati. Nei limiti della numerosità della popolazione studiata sottolineiamo il risultato positivo del tasso di cessazione ottenuto. Infine riteniamo che il lavoro svolto abbia offerto ai sanitari coinvolti un’occasione di confronto con esperti nel trattamento del tabagismo, trasformando la stessa esperienza clinica in strategia formativa. Ringraziamenti Gli autori desiderano ringraziare tutto il personale del reparto di Pneumologia Universitaria dell’Azienda Ospedaliero-Universitaria Pisana che ha collaborato alla raccolta dei dati necessari allo svolgimento del protocollo d’intervento antitabagico. Bibliografia [1] W HO Framework Convention on Tobacco Control. World Health Organization, 2003. Who Document Prod Services, Geneve 2003. [2] http://www.who.int/tobacco/mpower/publications/en/index.html. [3] GTSS Collaborative Group. Tobacco use and cessation counselling: Global Health Professionals Survey Pilot Study. 10 countries, 2005. Tob Control, 2006; 15(suppl 2): ii31ii34. [4] Carson KV, Verbiest ME, Crone MR, Brinn MP, Esterman AJ,Assendelft WJ, Smith BJ. Training health professionals in smoking cessation. Cochrane Database Syst Rev. 2012 May. [5] Bodner ME, Dean E. Advice as a smoking cessation strategy: a systematic review and implications for physical therapists. Physioter Theory Pract, 2009;25(5-6):369-407. [6] Decreto Ministeriale n. 739 del 14 settembre 199, Regolamento concernente l’individuazione della figura e del relativo profilo professionale dell’infermiere. odice deontologico dell’Infermiere approvato [7] C dal Comitato centrale della Federazione con deliberazione n. 1/09 del 10 gennaio 2009. [8] Decreto Interministeriale 2 aprile 2001 Determinazione delle classi delle lauree universitarie delle professioni sanitarie. [9] Bodner ME, Miller WC, Rhodes RE, Dean E. Smoking Cessation and counseling: Knowledge and Views of Canadian Physical Therapists. Physio Ther, 2011:91;1051-1062. [10] Rice VH, Stead LNursing interventions for smoking cessation. Cochrane Database Syst Rev. 2008 Jan 23; (1). [11] Rigotti NA, Munafo MR, Stead LF. Interventions for smoking cessation in hospitalised patients. Cochrane Database Syst Rev, 2007; 18:(3):CD001837. Rivista Italiana di Fisioterapia e Riabilitazione Respiratoria Settembre-Dicembre 2013 • Numero 3 [12] F iore MC, Jaén CR, Baker TB, et al. Treating tobacco use and dependence: 2008 update. Clinical practice guideline. Rockville, MD: U.S. Department of Health and Human Services. Public Health Service. May 2008. sservatorio Fumo Alcol e Droga: Linee guida [13] O cliniche per promuovere la cessazione dell’abitudine al fumo. Aggiornamento 2008., Istituto Superiore di Sanità, 2008, pp URL: www.iss.it/ofad. [14] www.6elle.net. eatherton TF, Kozlowski LT, Frecker RC, Fag[15] H erström K-O. The Fagerström Test for Nicotine Dependence: a revision of the Fagerström Tolerance Questionnaire. Br J Addict 1991;86:1119-1127. [16] http://www.iss.it/fumo/index. [17] Tonnesen P, Carrozzi L, Fagerstrom KO, Gratwiou C, Jimenez-Ruiz C, Nardini S, Viegi G, Lazzaro C, Campell IA, Dagli E, West R: Smoking cessation in patients with respiratory disease: A high priority, integral component of therapy. Eur Respir J 2007;29:390-417. urray RL, Leonardi-Bee J, Marsh J, Jayes L, [18] M Li J, Parrott S, Britton J. Systematic identification and treatment of smokers by hospital based cessation practitioners in a secondary care setting: cluster randomised controlled trial. BMJ 2013;347:1-9.
Scaricare