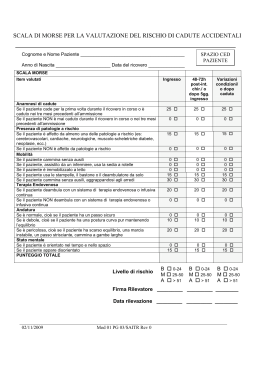
Strategie per la riduzione delle cadute in ambiente ospedaliero di Luca Maffei*, Maurizio Bertucco*, Luisa Fiorin*, Federica Reccagni*, Giuseppe Cutillo*, Annamaria Indelicato** P Epidemiologia, classificazione ed eziologia del fenomeno remessa Le cadute dei pazienti ricoverati in ospedale o nelle strutture protette, specie se anziani, rappresentano un problema molto rilevante. Esse costituiscono un evento avverso che si verifica frequentemente in ambito ospedaliero e rappresentano la causa di importanti complicanze nel corso della degenza, nonché la causa di invalidità temporanea e permanente della persona. Le cadute possono causare: traumi cranici, danni cerebrali, lesioni degli organi interni, lesioni dei tessuti molli, fratture, ecc. Oltre ai danni fisici, l’anziano sviluppa un forte senso di insicurezza che lo induce a limitare l’attività fisica compromettendo la propria autonomia e la qualità di vita. La letteratura internazionale definisce l’evento caduta in vari modi: Nel 1987 il “Kellogg International Working Group” definì la caduta come un “involontario trasferimento del corpo al suolo o ad un livello inferiore rispetto a quello precedente, includendo anche quello causato da un colpo violento, dalla perdita di coscienza, da un improvviso ictus o da un attacco epilettico”. Secondo World Health Organisation (WHO 2007) la caduta invece viene definita come “cambiamento nella posizione non intenzionale che costringe una persona ad accasciarsi a terra, sul pavimento o ad un livello più basso escludendo il cambio intenzionale della posizione con appoggio a mobili, pareti o altri oggetti”. Secondo l’OMS (2004) si stima che, nell’arco di un anno, è soggetto a caduta il 30-40%, circa, degli anziani che vivono al proprio domicilio. La percentuale sale al 40-50% negli anziani ospedalizzati e al 50% negli ospiti di istituzioni assistenziali1. Nelle case di riposo si stima che vi siano ogni anno 1,5 cadute per posto letto e in media 2.6 cadute per persona2. I tassi più elevati sono per le persone oltre i 75 anni. Questo dato indica che la frequenza delle cadute aumenta con l’avanzare dell’età. Quasi la metà degli anziani che ha sperimentato una caduta va incontro, entro breve termine, a nuovi eventi traumatici. Vari studi dimostrano che sono gli uomini a cadere più frequentemente prima dei 75 anni mentre negli ultra settantacinquenni la situazione si capovolge. Sempre secondo l’OMS, il 95% delle fratture di femore nelle persone anziane segue un episodio di caduta. Tra questi circa il 50% non riprende più il cammino e il 20% muore entro sei mesi. Ogni anno le cadute coinvolgono: • 30% tra i residenti in comunità; • 50% tra i pazienti in nursing home: di cui 2030% > 65 anni e in 1 caso su 10 presenta lesioni importanti3. Dalla letteratura, secondo diversi studi riguardo alle cadute negli ospedali per acuti, risultano notevoli variazioni. Sul totale dei ricoveri si è verificato che le cadute variano tra 2% e 5%, e tra 2,8 a 18,2 cadute per 1.000 giorni di ricovero4. Altri studi osservazionali5 hanno dimostrato Tempo di Nursing 58-59/2011 Collegio IP.AS.VI di Brescia Focus - 13 che, il tasso di cadute varia da: • 5 a 18 per 1000 giorni paziente in area geriatrica; • 10 per 1000 giorni paziente, area medica; • 6-9 per 1000 giorni paziente area chirurgica; • 3-7 per 1000 giorni paziente, ma il dato è considerato sottostimato a causa di diffusounderreporting. In Gran Bretagna 1/3 della popolazione oltre i 65 cade e metà di questi soggetti cade almeno due volte. Per quanto riguarda le cadute in ospedale, in Svezia quasi 1/3 delle fratture dell’anca avvengono nella popolazione ospedalizzata. Negli ospedali australiani, il 38% di tutti gli incidenti che avvengono durante il ricovero sono dovuti a cadute (The Johanna Briggs Institute for EBN, 1998). Il 50% dei pazienti anziani residenti in strutture residenziali cade ogni anno e circa il 7% di questi muore a causa della caduta. La Joint Comission For Acreditation Of Hospital Organization, nel rapporto sugli eventi sentinella del 31 dicembre 2005, li segnala fra i primi eventi sentinella6. In Italia, secondo uno studio condotto nel 2000 presso l‘ULSS 22 della regione Veneto, si è evidenziato che la frequenza delle cadute accidentali è pari allo 0,86% su tutti i ricoveri. Mentre uno studio del 2002 condotto dall’ ASL di Empoli, ha rilevato che le cadute di pazienti si verificano nel 4% di tutti i ricoveri e il 13% di queste sono cadute dal letto o dalla poltrona7. Nella Regione Lombardia, secondo un recente studio (IRER 2009), l’incidenza delle cadute è stimata in 8 pazienti per ogni 1000 giorni di degenza. La distribuzione delle cadute, secondo lo studio sopra richiamato, è rappresentata dal 14 - Focus grafico a fianco riportato. Vari studi classificano le cadute come8: • Cadute prevedibili; quando avvengono nei soggetti esposti a fattori di rischio identificabili (disorientamento, difficoltà nella deambulazione, modifiche della marcia causate da patologie neurologiche, ecc). • Cadute non prevedibili; quando sono determinate da condizioni fisiologiche non prevedibili fino al momento della caduta, cadute che non possono essere previste a priori (crisi apoplettiche, vertigini, reazioni ai farmaci, sincope.) • Cadute accidentali; cadute attribuibili a fattori ambientali o a fatalità: quando la persona cade involontariamente (ad esempio scivolando sul pavimento bagnato). Si stima che circa il 14% delle cadute in ospedale siano classificabile come accidentali, l’8% come imprevedibili mentre il restante 78% rientrerebbe fra le cadute prevedibili. Le cadute hanno un’eziologia multifattoriale: Sono stati descritti più di 400 fattori di rischio. L’evento caduta mette in evidenza: • Carenze organizzative: procedure inesistenti o mal applicate, insufficiente comunicazione tra operatori e tra operatori e pazienti e familiari. • Sottovalutazione dei fattori di rischio: età, precedenti cadute, deficit cognitivi, calzature, assunzione di farmaci. • Sottovalutazione dei rischi ambientali: pavimenti sconnessi o scivolosi, gradini non sicuri, mancanza di appoggio, illuminazione inadeguata. La strategia di prevenzione dell’Azienda Ospedaliera M.Mellini di Chiari L’A.O. di Chiari, seguendo le indicazioni contenute nel documento emanato a luglio 2010 dalla Regione Lombardia “Linee di indirizzo e requisiti minimi regionali per l’implementazione di un sistema per la prevenzione e la gestione del rischio caduta del paziente degente in ospeda- Tempo di Nursing 58-59/2011 Collegio IP.AS.VI di Brescia le o in RSA-RSD”, ha implementato, attraverso un Gruppo di Lavoro mutidisciplinare specifico denominato GAD Cadute, una strategia di prevenzione multifattoriale partendo dai seguenti elementi: • Inquadramento dei fattori di rischio • Integrazione dei fattori e delle competenze • Interventi di prevenzione/protezione multipli, mirati e specifici • Monitoraggio degli eventi • Formazione ed addestramento del personale Gli obiettivi principali che il Gruppo di lavoro si è posto nell’introdurre programmi di prevenzione sono stati: • ridurre le cadute; • ridurre i possibili danni correlati; • migliorare o mantenere l’autonomia funzionale e la qualità di vita del paziente; • non ridurre in appropriatamente l’autonomia e la mobilità del paziente; • allocare correttamente le risorse disponibili. La strategia complessiva di prevenzione delle cadute è stata definita più nello specifico da una Linea Guida che l’Azienda ha elaborato e adottato dal titolo: “L.G. Aziendale per la prevenzione delle cadute”. Il documento prevede per l’inquadramento dei fattori di rischio del paziente, una valutazione dei rischi intrinseci caratterizzata da una valutazione medica completa (Stato mentale e psicologico, condizioni fisiche e nutrizionali, visus, forza muscolare, andatura ed equilibrio, malattie croniche coesistenti, terapie farmacologiche ), un assessment infermieristico completo che preveda anche l’utilizzo di una scala di valutazione del rischio caduta. Dopo un’attenta ricerca bibliografica, l’Azienda ha scelto di applicare in via sperimentale la Scala Morse per le seguenti motivazioni: • è uno strumento validato per i pazienti ricoverati in degenze per acuti e lungodegenze; • è uno strumento facilmente compilabile; • è uno strumento il cui uso non prevede particolari azioni di formazione/addestramento del personale; • i tempi di compilazione sono molto ridotti (dai 2 ai 5 minuti). La scala di valutazione deve essere applicata: • All’ingresso in reparto secondo modalità previste da appositi protocolli – linee guida; • Quando il paziente viene trasferito; • Quando vengono osservati e registrati cambiamenti delle condizioni del paziente; • Quando intervengono variazioni terapeutiche; • Periodicamente per i pazienti ad elevato rischio; • A seguito di caduta. La valutazione effettuata prevede, come conseguenza: • La registrazione dell’esito della valutazione nella cartella clinica integrata; • L’ attivazione di eventuali ulteriori approfondimenti; • La definizione degli obiettivi assistenziali e pianificazione degli interventi da attivare; • Il monitoraggio, controllo e valutazione dei risultati ottenuti dagli interventi attivati attraverso puntuali registrazioni sul diario infermieristico. La Linea Guida Aziendale prevede altresì un approccio integrato al problema cadute, che sinteticamente si richiama nei paragrafi successivi. Come valutare i rischi di ambienti e presidi A questo proposito è stata messa a punto una check-list per la valutazione della sicurezza degli ambienti e dei presidi - M LG P7 322 002 002 - che contiene i principali fattori di rischio di ambienti e presidi desunti dall’analisi della letteratura. La check-list è organizzata in 5 sezioni Tempo di Nursing 58-59/2011 Collegio IP.AS.VI di Brescia Focus - 15 per guidare i valutatori nell’osservazione dei diversi ambienti e dei presidi del reparto. La check-list per la valutazione della sicurezza degli ambienti e dei presidi viene compilata congiuntamente dal Coordinatore infermieristico e dall’Addetto del Servizio di Prevenzione e Protezione (SPP) in collaborazione con il Servizio Tecnico. La compilazione della check-list andrà effettuata ad un tempo zero (momento in cui si applica per la prima volta la L.G.) e successivamente in occasione di modifiche degli ambienti o dei presidi. Una copia viene conservata in reparto ed un’altra nell’Ufficio del SPP. Gestione del paziente a rischio di caduta Una volta individuato il paziente a rischio di caduta devono essere messe in atto misure atte a ridurre il rischio di caduta. Un fattore limitante la prevenzione delle cadute del paziente è rappresentato dalla consapevolezza che il problema non è completamente eliminabile, che non è possibile garantire una stretta e continua sorveglianza da parte del personale di assistenza e che molto dipende dalla collaborazione dei familiari. La Linea Guida rilasciata dalla Agency for Healthcare Research and Quality statunitense è tra le più recenti ed è inoltre molto chiara ed approfondita. Dalla linea guida AHRQ possiamo trarre le seguenti raccomandazioni con grado di evidenza A, che sono state recepite anche dalla L.G. dell’A.O. di Chiari: 1. Identificare le persone che hanno una storia di cadute, determinare il rischio di future cadute e ridurre i fattori di rischio individuali. 2. Quando è possibile, si dovrebbe considerare la riduzione delle terapie farmacologiche per le persone anziane che prendono 4 o più farmaci e in generale per quelle che assumono psicofarmaci. 3. La minimizzazione dell’allettamento durante il ricovero per pazienti anziani è una misura pratica e realistica che ha implicazioni per la prevenzione delle cadute così come per altre complicazioni acquisite in ospedale. 4. Non c’è nessuna evidenza scientifica che supporta l’uso di mezzi fisici di contenimento come strategia per la prevenzione delle cadute in pazienti anziani. L’infermiere, la contenzione fisica e le cadute Per contenzione fisica s’intende la messa in atto di tutte le procedure, di mezzi e di dispositivi ap16 - Focus plicati al corpo della persona o nello spazio circostante, atti a limitare la libertà di movimento. Anche le spondine applicate al letto del paziente sono un mezzo di contenzione fisica. Per quanto concerne la contenzione fisica essa è ammissibile solo quando è un trattamento terapeutico e preventivo eccezionale. Il Codice Deontologico dell’Infermiere anno 2009, all’art. 30 sancisce che “L’infermiere si adopera affinché il ricorso alla contenzione fisica sia evento straordinario, sostenuto da prescrizione medica o da documentate valutazioni assistenziali”. Nello specifico della contenzione fisica, gli infermieri propongono per l’assistito una decisione terapeutica che tuteli particolarmente il suo interesse: è fondamentale essere codecisori e co-responsabili di una valutazione ”integrata” e non assunta sulla base del giudizio soggettivo di un solo professionista. Come poc’anzi affermato non c’è nessuna evidenza scientifica che supporta l’uso di mezzi fisici di contenimento come strategia per la prevenzione delle cadute soprattutto nei pazienti anziani. Tempo di Nursing 58-59/2011 Collegio IP.AS.VI di Brescia Formazione dei professionisti La formazione del personale è un elemento fondamentale per la prevenzione delle cadute. Per questo l’Azienda nel corso del biennio 2010/2011 ha progettato una serie di interventi formativi rivolti al personale clinico e di assistenza partendo dalle aree aziendali con maggior rischio, nell’ottica di fornire informazioni e far sviluppare agli operatori le competenze necessarie per essere in grado di valutare e monitorare il rischio di caduta dei pazienti. La finalità del corso era altresì quella di presentare il sistema aziendale per la prevenzione cadute. Informazione ed educazione sanitaria alla persona ed alla sua famiglia Le strategie di educazione del paziente e dei suoi famigliari hanno sempre dimostrato di avere successo nella prevenzione delle cadute. È infatti importante che le persone assistite, valutate ad alto rischio di caduta, ricevano l’ educazione sanitaria rispetto al propri rischi. E’ stato verificato Altre raccomandazioni di grado inferiore fornite dalla letteratura • Bisogna compiere interventi educativi per il paziente e la sua famiglia che devono essere istruiti riguardo i fattori di rischio, i problemi di sicurezza e le problematiche legate alla limitazione della mobilità. • Controllare l’equilibrio e l’affaticamento durante la mobilizzazione e aiutare le persone che presentano sbandamenti. • Aiutare il paziente a deambulare ad intervalli regolari ricorrendo anche ai familiari e ad altri “caregiver”. • Sorvegliare i pazienti in terapia con diuretico e lassativi. • Valutare la possibilità di collaborazione da parte dei parenti o assistenti, specie durante la notte. • Valutare il grado di sedazione eventualmente necessario. • Controllare la funzionalità del letto, del materasso e delle spondine. • Concordare con il paziente ed i famigliari l’eventuale necessità dell’uso delle spondine. • Controllare che le porte delle camere restino aperte e che il paziente non rimanga da solo. che l’educazione sulle cadute riduce la paura di cadere e migliora l’autoefficacia. L’educazione può essere erogata in modi ed in contesti diversi. Gli studi raccomandano sessioni individuali che possono creare un ambiente rassicurante e più personalizzato, consentendo alla persona di porre domande ed all’infermiere di compiere una valutazione più dettagliata; sono altresì molto utili anche specifici opuscoli informativi. Rilevazione e segnalazione della caduta Quando si verifica la caduta di un paziente, la stessa dovrà essere registrata all’interno della cartella clinica da parte del medico e l’infermiere dovrà registrarla nella cartella infermieristica. Contestualmente bisognerà segnalare l’evento caduta attraverso la SCHEDA DI SEGNALAZIONE DELLE CADUTE IN OSPEDALE. La segnalazione, che è obbligatoria, dovrà essere redatta dal medico della Unità Operativa/Servizio/Ambulatorio o dalla Guardia dalla guardia interdivisionale o dal medico di P.S. . La scheda originale va inviata alla Direzione Medica di Presidio Ospedaliero, una copia va inviata all’U.O. Medicina Legale e Gestione del Rischio Clinico e una copia va tenuta in cartella clinica; nel caso di attività ambulatoriali o di servizi diagnostici una copia va archiviata presso il Servizio. Perché è importante segnalare l’evento caduta? • Per permettere agli operatori di richiamare l’attenzione su eventi indesiderati e su condizioni di rischio • Per mettere l’organizzazione nelle condizioni di rendersi conto dei problemi in modo da poter intervenire per la loro soluzione • Per evidenziare precocemente, all’interno delle strutture, possibili nodi critici e condizioni di rischio, così che possano essere messe in atto strategie preventive e di miglioramento per ridurre i pericoli ed aumentare la sicurezza • Per concorrere alla costruzione di banche dati su condizioni ed eventi a rischio utili alla “comunità” professionale. Conseguenze della caduta Le cadute possono causare fratture, lesioni gravi e in taluni casi possono anche portare il paziente al decesso. Il Ministero della Salute ha emesso una lista di eventi sentinella, ossia di eventi avversi di particolare gravità, che causano morte o gravi danni al paziente e che determinano una perdita di fiducia dei cittadini nei confronti del Tempo di Nursing 58-59/2011 Collegio IP.AS.VI di Brescia Focus - 17 Servizio Sanitario; tra gli eventi sentinella è stata inserita anche la morte o grave danno per caduta del paziente (evento sentinella n° 9). Qualora la caduta dia origine a un danno per il paziente l’Operatore Sanitario (medico, infermiere o altro professionista coinvolto nell’evento) comunica, anche telefonicamente, quanto accaduto al Risk Manager e alla Direzione Medica di Presidio. La Direzione Aziendale, oltre a prendere in carico il paziente per mettere in atto tutte le misure necessarie per mitigare il danno e ad attivare i dovuti processi di comunicazione con il paziente e i suoi familiari, attiva la procedura di analisi dell’evento sentinella attraverso la Root Cause Analysis o l’Audit Clinico, nonché effettua la rendicontazione alla Regione e al Ministero della Salute attraverso il cosiddetto SIMES – Sistema Informativo per il Monitoraggio degli Errori in Sanità. Considerazioni conclusive Le conseguenze delle cadute oltre a costituire un impatto sociale rilevante, hanno notevoli ripercussioni anche a livello dell’assistenza sanitaria dal momento che i costi sostenuti per cure, l’assistenza e la riabilitazione sono ingenti. Siamo convinti che le Professioni Sanitarie (ed in particolare Medici ed Infermieri) possono dare un grosso contributo, in termini di competenze, 18 - Focus nell’affrontare il rilevante problema delle cadute in Ospedale adottando tutti gli strumenti a disposizione che nell’articolo sono stati richiamati. È altresì evidente che solo attraverso l’implementazione di strategie preventive multifattoriali che tengano conto dell’inquadramento dei fattori di rischio, dell’integrazione dei fattori e delle competenze, di interventi di prevenzione/ protezione multipli, mirati e specifici, del monitoraggio degli eventi e della formazione ed addestramento del personale sanitario, sarà possibile a nostro giudizio una gestione più efficace di questa problematica. L’aspettativa dell’azienda è quella di ridurre il rischio caduta per tutti i pazienti che accedono alle strutture attraverso l’implementazione di un sistema di interventi integrati in grado di valutare in modo completo i pazienti, facendo emergere quelli con un rischio di caduta e quindi pianificando interventi preventivi efficaci, nonché intervenendo sui fattori ambientali e strutturali molto spesso responsabili di caduta. Infine anche i dati aziendali, seppur parziali, ci consentono comunque di affermare che la sensibilizzazione al tema caduta da parte dei Professionisti Sanitari (soprattutto degli Infermieri) è molto aumentata; questo dato è confermato ad esempio dai report relativi alla qualità cartella clinica dell’ultimo quadrimestre 20109, ove si evince che nel 90% delle cartelle cliniche è Tempo di Nursing 58-59/2011 Collegio IP.AS.VI di Brescia documentata la valutazione del rischio caduta e che nel 78% del campione si riscontra una pianificazione infermieristica conseguente ai bisogni di assistenza infermieristica legati al problema caduta. Il futuro ci dimostrerà se il nostro piano ha raggiunto gli obiettivi stabiliti. Bibliografia • AZIENDA OSPEDALIERA DI BOLOGNA POLICLINICO S.ORSOLA–MALPIGHI. (2004), “Suggerimenti di pratica clinica per la prevenzione delle cadute dei pazienti in ospedale”, Centro Studi EBN. • AZIENDA OSPEDALIERA DI CHIARI/REG. LOMBARDIA. “ L’evoluzione del Clinical Risk Managment: l’esperienza di un’Azienda Ospedaliera Lombarda”, 2007. • Barelli P. (2006), ”Informazioni dalla letteratura per una buona pratica infermieristica: Prevenzione delle cadute nell’anziano”. Dossier Infad, 5. • Brandi A. Marilli R. (2006),” Le cadute in ospedale: uno studio osservazionale”, G. Gerontologia. • Chiari P., Mosci D., Fontana S., “Valutazione degli strumenti di misura del rischio di caduta dei pazienti”, Assistenza infermieristica e Ricerca, 2002. • Dykes PC, Carrol DL, Hurley AC, “Why do patients in acute care hospitas fall? Can falls be prevented ?”, Journ Nurs Admnis 2009. • Le cadute in ospedale e in RSA: epidemiologia del fenomeno, tassonomia e background, evidence based health care (Gruppo di lavoro regionale per la prevenzione del rischio cadute – Regione Lombardia, Maggio 2010). • Linea guida per la prevenzione delle cadute (Direzione Sanitaria Aziendale, A.O. Mellino Mellini 10/6/2010). • Linee di indirizzo e requisiti minimi regionali per l’implementazione di un sistema per la prevenzione e la gestione del rischio caduta del paziente degente in ospedale o in RSARSD (Decreto N° 7295 del 22/7/2010 della Regione Lombardia). • Università Degli Studi di Brescia, Facoltà di Medicina e Chirurgia, Tesi di Laurea in Infermieristica “Rischio di caduta nel Paziente anziano in ospedale: analisi degli strumenti di valutazione del rischio caduta e implementazione di strategie di prevenzione”, Baku Englantina, A.A. 2009/2010. Relatore Dott. Luca Maffei. • Strumenti di valutazione del rischio di caduta, le scale: opportunità e criticità (Gruppo di la- voro regionale per la prevenzione del rischio cadute – Regione Lombardia, Maggio 2010). • www.salute.toscana.it/sst/grc/prevenzione-cadute.shtml • www.evidenzebasednursing.it • www.sanita.regione.lombardia.it • www.aochiari.it • www.ministerosalute.it • www.jcrinc.com/The-Joint-Commission-Perspectives-on-Patient-Safety Note 1. PALMISANI A. (2009), “Cadute dal letto Prevenzione ospedalizzati: proposte ergonomiche”, Nursing, pp. 52-57. 2. CAPPUCCIO R. GRANATELLO J. et al. (2008), “La Contenzione fisica e la sedazione farmacologica per la prevenzione delle cadute, l’interruzione dei trattamenti e l’aggressività nei pazienti con demenza senile e disorientamento cognitivo”, Centro Studi EBN, pp. 113. 3. EVANS D. (2001), “Falls Risk factors in the Hospital Setting”, International Journal of Nursing Practise, (7): pp. 38-45. SCHWENDIMANN R. BUHLER H et al. “Characteristics of Hospitals Inpatient Falls across Clinical Departament”, Gerontology, (54) n.6, pp. 54 4. HANGER HC. et al. (1999), “ An analysis of falls in the hospital: can we do without bedrails?” J Am Geriatr Soc. (47) pp: 529-531. 5. OLIVER D. (2008), ”Quality and Safety in Health Care”, pp. 431-436. 5b.SCHWENDIMANN R. BUHLER H et al. “Characteristics of Hospitals Inpatient Falls across Clinical Departament”, Gerontology, (54) n.6, pp. 54. 6. BARELLI P. (2006),”Informazioni dalla letteratura per una buona pratica infermieristica, Prevenzione delle cadute nell’anziano”. Dossier Infad, 5: pp. 6. 7. PALMISANI A. (2009), “Cadute dal letto Prevenzione ospedalizzati: proposte ergonomiche”, Nursing, pp. 52-57. 8. BARELLI P. (2006), ”Informazioni dalla letteratura per una buona pratica infermieristica: Prevenzione delle cadute nell’anziano”. Dossier Infad, 5, pp. 6. 9. Il campione controllato è rappresentato dal 2% del totale ricoveri/anno. * Componenti del GAD, Gruppo Aziendale Dedicato alle Cadute - A.O. M.Mellini di Chiari (BS) ** Direttore Sanitario Aziendale - A.O. M.Mellini di Chiari (BS) Tempo di Nursing 58-59/2011 Collegio IP.AS.VI di Brescia Focus - 19
Scaricare