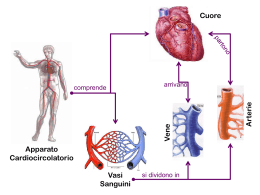
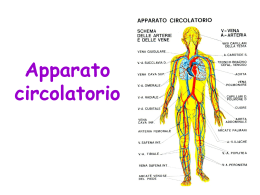
Sistema cardiovascolare • Cuore (2 pompe) e vasi sanguigni • Trasporto del sangue in tutte le parti del corpo in due circoli: – Polmonare – Sistemico (resto del corpo) • Col sangue vengono trasportati nutrienti, vitamine, ioni, e acqua assorbiti dal sistema digerente; O2 diffuso dai polmoni, CO2 diffuso dal metabolismo dei tessuti, ormoni secreti dal sistema endocrino ai bersagli specifici. 1 Cuore • • • Organo muscolare cavo 2 pompe distinte: cuore destro e cuore sinistro. Ciascuna pompa ha 2 camere: atrio e ventricolo Cuore Valvole cardiache 2 1 Valvole cardiache (tessuto connettivo, si aprono e chiudono passivamente) • Valvole atrioventricolari (A-V) – Valvola tricuspide – Valvola mitrale – Si aprono quando pA>pV (durante la diastole, rilassamento del V.) e si polmonare chiudono quando pA<pV cioe’ durante la sistole (contrazione del V.) Impediscono il riflusso di sangue dai ventricoli agli atri tricuspide mitrale • Valvole semilunari: (V-arterie) – Valvola aortica (tra Vs. e aorta) – Valvola polmonare (tra Vd. e a. polmonare) – Si aprono quando pV>p(arterie) cioe’ durante la sistole del V. e si chiudono quando pV<p(arterie) cioe’ durante la diastole del V. Impediscono il riflusso di sangue dalle arterie ai ventricoli aortica 3 Percorso del sangue nel cuore dal circolo sistemico vene cava inferiore e superiore atrio destro ventricolo destro arteria polmonare circolo polmonare vena polmonare atrio sinistro ventricolo sinistro arteria aorta circolo sistemico 4 2 Pareti cardiache • 3 strati distinti • Endocardio: strato piu’ interno, tessuto epiteliale che delimita l’ intero sistema circolatorio. • Miocardio: lo strato piu’ spesso, contenete il muscolo cardiaco • Epicardio: membrana esterna sottile attorno al cuore 5 Muscolo cardiaco (I) • Muscolo striato costituito da sarcomeri come il muscolo scheletrico. • Le cellule contengono numerosi mitocondri (40% del volume cellulare) miofilamenti mitocondri × 44000 6 3 Muscolo cardiaco (II) • Cellule contigue (sincizio) sono messe in contatto da strutture chiamate dischi intercalari che contengono 2 tipi di giunzioni specializzate – Gap junction: come le sinapsi elettriche, permette la veloce propagazione del potenziale d’ azione a cellule adiacenti – Desmosomi: struttura cellulare di connessione meccanica striature dischi intercalari Se una cellula del sincizio e’ stimolata, l’ impulso viene condiviso da tutte le altre cellule del sincizio × 250 7 Atri e ventricoli sono sincizi • Il muscolo cardiaco forma 2 sincizi o unita’ funzionali legati dalle gap junctions: 1) i due atri e 2) i due ventricoli • Non ci sono gap junctions tra cellule contrattili atriali e ventricolari. E’ necessario uno speciale sistema conduttivo per trasmettere impulsi dagli atri ai ventricoli 8 4 Potenziali d’ azione cardiaci • 2 tipi di cellule: contrattili e autoritmiche • Le cellule contrattili si contraggono quando sono stimolate • Le cell. autoritmiche si autostimolano e si contraggono in assenza di stimolo esterno (pacemakers) • I potenziali d’ azione dei due tipi cellulari sono anche diversi autoritmica contrattile 9 Cellule autoritmiche: potenziali “pacemakers” (“segnapassi”) • Queste cellule non presentano un potenziale di riposo stabile • Il ciclo depolarizz-pot. azioneripolarizzazione si ripete in continuazione (circa 70 al minuto, 3 miliardi di volte in 70 anni di vita) • La depolarizzazione nelle cellule autoritmiche e’ dovuta essenzialmente ad una corrente ‘inward’ del Ca2+ • 4 tipi di canali: – Apertura canali HCN (corrente di depolarizzazione lenta If di Na+/K+) – Apertura canali Ca2+ e canali Na+ – Ripolarizzazione per corrente ‘outward’ (canali K+) 10 5 Cellule contrattili: plateau del potenziale d’ azione • Depolarizzazione molto piu’ rapida, corrente ‘inward’ del Na+ • Fase di plateau – Diffusione ‘outward’ K+ – Diffusione ‘inward’ Ca2+ • Ripolarizzazione – Diffusione ‘outward’ K+ – Canali Ca2+ chiusi 11 Il sistema di conduzione cardiaca Le cellule autoritmiche sono collocate nel • Nodo senoatriale (SA) L’ attivazione cardiaca prosegue nel: • Nodo atrioventricolare (AV) • Fascio atrioventricolare (o fascio di His) • Fasci sinistro e destro (branche) delle fibre di Purkinje (FFP) SA 70-80 (pacemaker) AV e FAV 40-60 FFP 20-40 12 6 Eccitazione cardiaca •Comincia nel nodo senoatriale (SA), e rapidamente si espande su entrambi gli atri •Viaggia anche lungo il ‘sistema. conduttivo’ del cuore e attraverso i ventricoli •Affinche’ il pompaggio sia efficiente, gli atri devono contrarsi prima dei ventricoli. Questo avviene a causa del ritardo nel nodo AV, che permette agli atri una contrazione completa prima che i ventricoli iniziano a contrarsi •Gli atri e i ventricoli devono contrarsi come unita’. L’ impulso viaggia cosi velocemente negli atri e ventricoli che essi si contraggono rispettivamente nello stesso momento fibre di Purkinje fibre striate × 650 13 Cellule contrattili: Periodo refrattario - Il periodo refrattario circa 250 ms equivalente al periodo della contrazione (fase di plateau del pot. d’ az.) -Sommazione e tetano impossibili (sarebbero fatali !) -Meccanismo protettivo per assicurare alternanza di contrazione e rilassamento 14 7 Elettrocardiogramma (ECG) • Registrazione dell’ attivita’ elettrica del cuore 1 • Onda P: depolarizzazione atriale mV • Complesso QRS: depolarizzazione ventricolare P • Onda T: ripolarizzazione 0 ventricolare R T QS • Diagnostica di aritmie e danneggiamenti del muscolo cardiaco t Pot az atriale Pot az ventricolare 15 Ciclo cardiaco: elettrocardiogramma 1 23 4 5 6 • Gli eventi elettrici dell ECG sono correlati agli eventi meccanici – – – DIASTOLE SISTOLE Onda P = depolarizzazione atriale = sistole atriale Complesso QRS = depolarizz. Ventricolare = sistole ventric.(e contemporanea diastole atriale) Onda T = ripolarizzazione atriale = diastole ventricolare DIASTOLE 16 8 Pressione ventricolare e arteriosa Pressione arteriosa Intervallo dei valori normali - Pressione massima (sistolica) 125 - 150 - Il valore massimo coincide con la pressione massima ventricolare (valvola aortica aperta) - “Incisura dìcrota” alla chiusura della valvola aortica Volume del ventricolo sinistro (ml) - Pressione minima (diastolica) 70 - 90 1 2 3 4 diastole sistole 1 2 3 4 diastole sistole 5 6 diastole 5 6 diastole 17 Gittata e Riserva cardiaca • Gittata cardiaca: E’ il volume di sangue pompato da ciascun ventricolo al minuto. E’ uguale alla frequenza cardiaca (70-80 per min a riposo) per il volume di sangue pompato in media da una singola contrazione ventricolare (cirva 75 ml) = 5500 ml/min (5.5 l/min) che e’ circa uguale al volume totale del sangue. • Riserva cardiaca: differenza tra gittata normale e massimo volume possibile (permette alla gittata cardiaca di aumentare drammaticamente durante l’ attivita’ fisica). Il 18 massimo puo’ essere anche 25-35 l/min 9 Variazione della frequenza cardiaca • • • Le cellule del nodo senoatriale sono soggette al controllo del Sistema Nervoso Autonomo sia Simpatico (risposte a stress) che Parasimpatico (attivita’ corporee ‘vegetative’) Stimolaz. parasimpatica -> diminuz. frequenza cardiaca Stimolaz. simpatica -> aumento frequenza cardiaca Stimol. Simpatica rilascio norepinefrina nel nodo SA aumento corrente If dei canali HCN) che aumenta con [cAMP] aumento frequenza cardiaca Stimol. Parasimpatica rilascio Ach nel nodo SA diminuzione [cAMP] diminuzione If diminuzione frequenza cardiaca 19 Variazione della gittata sistolica: legge di Frank-Starling • Controllo intrinseco, legato all’ ammontare di ritorno venoso • Se aumenta il volume ventricolare a fine diastole, allora aumenta la gittata cardiaca (Legge di F.S.). La forza del muscolo cardiaco varia con la tensione delle pareti della miofibra, che e’ funzione del volume ventricolare Controllo estrinseco dalla stimolazione del simpatico – rilascio di noradrenalina – aumento permeabilita’ al calcio (inward) – aumento n. ponti actina-miosina attivati – 20 maggiore contrazione 10 Riflesso barocettivo 21 Flusso di sangue nel circolo sistemico • Pressione idraulica in discesa • Sezione totale dei vasi e area di diffusione aumenta verso la periferia (max nei capillari) • Velocità di flusso diminuisce verso la periferia (minima nei capillari) Sezione totale Velocità di flusso La velocita’ di flusso dipende dalla sezione 22 totale 11 Flusso attraverso i vasi sanguigni • Direttamente proporzionale al gradiente di pressione • Inversamente proporzionale alla resistenza vascolare flusso = ∆p R legge di Ohm ∆p = diff. pressione tra il punto iniziale e quello finale del vaso sanguigno R = ostacolo al flusso dovuto all’ attrito con le pareti vasali. Dipende dalla viscosita’ del sangue, dalla lunghezza del vaso, e dal diametro del vaso r R ∝ L/r4 (legge di Hagen-Poiseille) 23 Flusso attraverso i vasi sanguigni • In ciascun distretto sistemico varra’ la legge di Ohm flussolocale = ∆plocale Rlocale • Considerando l’ intero circolo sistemico: flusso gittata cardiaca ∆p pressione arteriosa, R resistenza periferica totale gittata = parteriosa Rtotale parteriosa = gittata × Rtotale Per muovere il sangue, il cuore deve generare una pressione che 24 vinca la resistenza totale nei circoli sistemico e polmonare 12 Arterie • Tunica intima (cellule endoteliali), • Tunica media (muscolo liscio), • Tunica avventizia (tessuto connettivo) • Trasporto di sangue dal cuore ai tessuti • Agisce come serbatoio di mantenimento della pressione quando, durante la diastole ventricolare, le pareti collassano verso l’ interno 25 Pressione arteriosa -parteriosa = gittata × Rtotale • Dovuta alla pressione prodotta dalla contrazione dei ventricoli Contrazione ventricolare Valvola semilunare aperta Resistenza periferica • L’ aorta e le grandi arterie stabilizzano con la loro elasticita’ la pressione pulsatoria aortica alla pressione arteriosa media Pressione arteriosa sistolica Rilassamento ventricolare Valvola semilunare chiusa • Quindi al posto della pressione arteriosa pulsatoria, si usa la pressione arteriosa media (PAM) definita come: PAM = Pdiastolica + 1/3 (Psistolica – Pdiastolica ) 26 Pressione arteriosa diastolica 13 Pressione arteriosa istantanea e media Pressione sistolica Pressione istantanea La differenza tra le due pressioni si chiama pressione pulsatoria Pressione diastolica Pressione media 27 Arteriole • Distribuiscono l’ output cardiaco tra gli organi sistemici • La resistenza dei vasi (e quindi il flusso) varia in seguito a vasodilatazione o vasocostrizione • Fattori che influenzano il diametro delle arteriole: controllo estrinseco ed intrinseco Controllo estrinseco: il sistema simpatico del SNA innerva i vasi su tutto il corpo; Il parasimpatico controlla i vasi dei genitali esterni 28 14 Controllo intrinseco delle arteriole • Cambiamenti all’ interno del tessuto che alterano il diametro delle arteriole e regolano il flusso sanguigno in risposta a stati funzionali o stati di stress • Importanti soprattutto nel muscolo scheletrico, nel cuore e nel cervello • Esempio: Meccanismo intrinseco di aumento di flusso sanguigno in un tessuto attivo (iperemia attiva) – – – – – – – Aumento attivita’ metabolica del tessuto Aumento CO2 e acidi, diminuzione O2 Rilassamento muscoli lisci delle pareti delle arteriole Vasodilatazione Diminuzione resistenza dei vasi sanguigni Aumento di flusso sanguigno Aumento supporto di O2 e nutrienti al tessuto attivo 29 Meccanismi omeostatici che assicurano un flusso continuo di sangue ai capillari : Elasticità arterie - Vasodilataz./restriz. arteriole - Sfinteri pre-capillari - Valvole venose Muscular arteries A parità di ∆p: Flusso ∝ r 4 flusso ∝ ∆p 4 ×r L 30 15 Fattori che determinano la pressione del sangue La pressione arteriosa media dipende da: - Frequenza cardiaca Forza di contrazione (Inotropia) Volume ematico totale (fattori di ritenzione idrica) Resistenza periferica (fattori di vasorestrizione) Pressione arteriosa media PAM = flusso x Rarterioles parteriosa = gittata × Rtotale Gittata sistolica Ritorno venoso Volume di sangue Resist. Totale Gittata cardiaca Anatomia vascolare Freq. cardiaca Fattori vascolari Inotropia Compliance venosa Rene: controllo [Na+] e volume H2O Fattori tissutali Fattori neuro-umorali 31 Ipertensione ∆p = flusso × R - In Italia, circa il 23% delle persone risulta iperteso pAsistolica>140 mmHg). Tra i pericoli maggiori: ictus ed emorragia cerebrale - La maggior parte dei casi di ipertensione e’ dovuta ad aumento della resistenza periferica delle arteriole (invecchiamento) senza variazioni della gittata cardiaca - Altra causa di ipertensione e’ l’ aumento di volume ematico dovuto a eccesso di ritenzione idrica (eccesso di sali nella dieta) - La pressione arteriosa è sotto controllo omeostatico per la presenza di barocettori e osmocettori encefalici, con afferenze verso il rene ed il sistema nervoso autonomo (vasodilatazione). L’ ipertensione cronica rappresenta un fallimento dell’ omeostasi (adattamento/down- 32 regulation dei recettori sensoriali) 16 Capillari • • Vel. di flusso sanguigno minima: Sito di scambio dei materiali tra sangue e tessuti Lo scambio puo’ avvenire per semplice diffusione attraverso le pareti • Questa diffusione e’ favorita da • Pareti sottili dei capillari (uguale allo spessore di una cellula) • Diametro piccolo (globuli rossi ed il plasma a ridosso delle pareti) • Numerosita’ (10-40 miliardi) che si traduce in un aumento enorme di superficie di scambio • Lo scambio puo’ avvenire anche per • diffusione attraverso pori (collocati tra le cellule che formano le pareti dei capillari) • pinocitosi (trasporto vescicolare) o come • flusso di massa 33 Flusso di massa (bulk flow) • Il flusso di massa è il flusso (filtrazione) di plasma sanguigno privo di globuli rossi fuori dai capillari, che si mescola con il fluido interstiziale circostante, e viene quindi riassorbito nei capillari. • La filtrazione è dovuta alla pressione idraulica del sangue, e normalmente eccede il riassorbimento, dovuto alla pressione osmotica diretta verso l’ interno dei capillari. • Per questa ragione il plasma tenderebbe ad accumularsi nei tessuti determinandone il rigonfiamento • Il sistema di vasi linfatico provvede a ritrasportare questo plasma in eccesso nel sangue • Il flusso di massa non e’ importante per lo scambio di materiali (questo avviene per lo piu’ per diffusione) quanto per regolare la distribuzione di fluido tra plasma e liquido interstiziale, che e’ importante per mantenere la normale pressione 34 sanguigna 17 Sistema linfatico • Drenano il fluido dallo spazio interstiziale e lo riportano nel sangue • Capillari linfatici (terminali) – Sono vasi ciechi simili ai capillari • I capillari linfatici -> vasi linfatici afferenti -> linfonodi -> vasi efferenti > dotti linfatici – I vasi linfatici hanno valvole – I dotti linfatici riversano la linfa nelle vene succlavie 35 Funzioni del sistema linfatico –Ritorno delle proteine del plasma al sangue –Trasporto dei lipidi dai vasi linfatici intestinali al sangue –Collabora alla difesa dell’ organismo portando il plasma a contatto con i linfonodi (ghiandole del sistema immunitario) 36 18 Vene • Struttura simile alle arterie ma pareti piu’ sottili in grado di collassare quando sono vuote • Presenza di endotelio con formazioni valvolari che impediscono il riflusso di sangue • Le vene favoriscono il passaggio del sangue con bassa resistenza dai tessuti al cuore • In condizioni normali a riposo circa 2/3 del contenuto di sangue sono mantenuti nelle vene (serbatoio di contenimento del sangue) • Per questo motivo sono importanti perche’ permettono adeguamenti della gittata cardiaca 37 Compliance (capacitanza) venosa • La capacitanza di un vaso sanguigno è direttamente proporzionale all‘ elasticità delle sue pareti. Viene definita come segue: C= • • ∆V ∆p ∆V è la variazione di volume; ∆p è la variazione di pressione, ovvero la differenza tra la pressione intravasale e la pressione esterna al vaso • Per basse pressioni la compliance di una vena è 24 volte maggiore di quella di una arteria. • In virtù di ciò le vene possono sostenere più ampie variazioni del 38 volume ematico con piccole variazioni di pressione 19 Ruolo del muscolo e delle valvole nel ritorno venoso - Quando i muscoli scheletrici degli arti inferiori si contraggono, comprimono le vene spingendo il sangue a bassa pressione dalla periferia verso il centro - Le valvole venose impediscono il reflusso 39 40 20
Scaricare