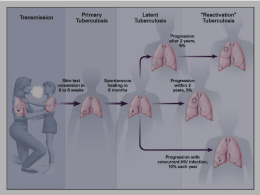
A volte ritornano la malattia tubercolare Roma 2014 La prevenzione del contagio nei lavoratori Andrea Magrini Cattedra di Medicina del Lavoro Università di Roma “Tor Vergata” La tubercolosi costituisce un rischio per gli operatori sanitari? • • • • • Si diffonde per via aerea La diagnosi è spesso tardiva La vaccinazione non è efficace La malattia ha una elevata prevalenza Alcune azioni sanitarie aumentano il rischio (Induzione della tosse, broncoscopie etc..) Sicuramente si! Tutti vogliono tutelare il lavoratore e il paziente ……. Indicazioni normative specifiche Gli aspetti economici e l’applicabilità delle soluzioni Indicazioni normative riferibili al decreto 81 Convinzioni personali Linee guida ministeriali Linee guida internazionali La prevenzione del contagio nei lavoratori Valutare correttamente i reparti a rischio! (DVR) Effettuare una precoce diagnosi, Isolare tempestivamente i pazienti infettanti in locali idonei Vaccinare il personale esposto (secondo indicazione del Ministero) Formare i lavoratori sulle modalità di protezione collettiva e individuale Verificare le caratteristiche igieniche dei locali di degenza e dei servizi (areazione, ricircolo, affollamento, cubatura) Effettuare la sorveglianza sanitaria e la sorveglianza post esposizione Studiare la suscettibilità individuale dei lavoratori Quale attività per il medico competente? Valutare correttamente i reparti a rischio! (DVR) Per fare questo serve un sistema amministrativo di gestione dei dati Effettuare la sorveglianza sanitaria e la sorveglianza post esposizione Partecipare alla formazione, alla scelta dei DPI, verificare l’applicazione delle procedure Studiare la suscettibilità individuale dei lavoratori Un rischio: semplificare facendo tutto a tutti … Dati dal DVR (reparti a rischio) Mansioni e attività a rischio Profilo di indagine individuale TST o IGRA Periodicità Suscettibilità individuale (prima determinazione del TST) successivi controlli IGRA O TST Azioni successive al risultato: (follow-up, approfondimento clinico diagnostico, chemioprofilassi, terapia) Un secondo rischio …. • Aumentare e concentrare l’attenzione sia operativa che in termini di risorse solo sui test di screening non incrementa direttamente la tutela della salute dei lavoratori (utilizzare solo il test pensando di preservare la salute del lavoratore è fuorviante …) • Al massimo ci tutela nei confronti dell’organo di vigilanza …. Reparti e strutture in cui può verificarsi un contatto con soggetti affetti da tubercolosi • • • • • • • • • • • Unità di pronto soccorso/Accettazioni degli ospedali Servizi di pronto soccorso/Servizi di salvataggio Reparti di pneumologia (in particolare broncoscopia e induzione dell’espettorato) Terapia respiratoria con dispersioni aerobiche Reparti per malati di tubercolosi e malattie infettive Unità di terapia intensiva Istituti di anatomia e patologia/Autopsie Laboratori di micobatteriologia Servizi per pazienti HIV+ Servizi per tossicodipendenti Centri di accoglienza per immigrati Il rischio di essere infettati Il rischio di essere infettati dipende dalla: • concentrazione dei micobatteri nell’aria circostante, • virulenza dei microrganismi, • durata dell’esposizione, • predisposizione individuale della persona che viene a contatto con l’ammalato, in particolare dallo stato del suo sistema immunitario Le motivazioni normative delle azioni di prevenzione del rischio Tubercolosi • La normativa specifica finalizzata al contenimento dell’infezione e alla protezione della collettività • La normativa generale a tutela degli operatori esposti a rischio biologico (D.Lgs. 81/2008) Ambedue le normative hanno nel Datore di Lavoro il responsabile nell’attuazione e nel controllo. Partecipano alla responsabilità il Medico Competente , la Direzione sanitaria, il Responsabile del Servizio Prevenzione e Protezione, i singoli lavoratori L’unica prevenzione è la prevenzione …. • In ambito occupazionale la prevenzione inizia con la valutazione. • Con la proposta di azioni di contenimento. • Con il rispetto delle azioni di contenimento proposte. Consapevolezza del rischio, conoscenza delle azioni di mitigazione, controllo amministrativo. Sostenibilità economica! Quale attività per il medico competente? Valutare correttamente i reparti a rischio! (DVR) Cronistoria del DVR Decreto 81/2008 Dlgs 626/94 DVR Datore di lavoro DVR RSPP DVR MC Valutazione dei rischi …… già era tutto indicato dalla norma ……. PROVVEDIMENTO 17 dicembre 1998 Documento di linee guida per il controllo della malattia tubercolare, su proposta del Ministro della sanità, ai sensi dell'art. 115, comma 1, lettera b ), del decreto legislativo 31 marzo 1998, n. 112. (G.U. Serie Generale n. 40 del 18 febbraio 1999) Nell allegato 4 ….. 2.5.3. Soggetti esposti a rischio professionale: Gli operatori sanitari di ospedali o reparti che assistono frequentemente pazienti con tubercolosi presentano un rischio elevato di contrarre questa patologia. La prevenzione della tubercolosi in questo gruppo di popolazione si fonda su: • 1. Valutazione del rischio di trasmissione nosocomiale della tubercolosi; • 2. Attivazione di un programma di controllo modulato sulla base del rischio attuale di trasmissione della tubercolosi; • 3. Sorveglianza e profilassi individuale degli operatori. La classificazione per livello di rischio si deve basare su tre parametri: • a) caratteristiche epidemiologiche della tubercolosi nel bacino di utenza del presidio; • b) numero di casi di tubercolosi contagiosa assistiti nell'anno; • c) risultati dell'analisi delle conversioni tubercoliniche tra gli operatori sanitari. Tutti i programmi di controllo devono prevedere una rivalutazione periodica del rischio. ALLEGATO 4 Criteri dei Centers for Disease Control per la classificazione dei presidi sanitari in base al rischio di trasmissione della tubercolosi 1. Rischio minimo. si applica solo ad una struttura nel suo insieme. che non assiste malati TB nei reparti di ricovero o nei servizi ambulatoriali ed e' collocata in una comunita' nella quale non e' stato diagnosticato alcun caso di TB nell'ultimo anno. 2. Rischio molto basso. si applica in genere ad una intera struttura. Dove non sono stati ammessi nelle aree di ricovero pazienti con TB attiva, ma essi possono essere stati valutati inizialmente o trattati ambulatoriamente in un'area per esterni e i pazienti che possono avere una TB attiva e che necessitano di regime di ricovero, vengono trasferiti tempestivamente ad un presidio collegato. Le aree per esterni, in cui puo' avvenire l'esposizione a pazienti con TB attiva, devono essere . valutate per l'assegnazione di ciascuna al proprio grado di rischio 3. Rischio basso. a) il tasso di cuticonversione non e' maggiore di quello di aree o gruppi funzionali in cui l'esposizione occupazionale al M.T. sia poco probabile o di quello osservato in precedenti indagini nella stessa area o gruppo funzionale; b) non si sono verificati cluster di cuticonversione (due o più cuticonversioni tra gli operatori entro un periodo di tre mesi) c) non e' stata rilevata trasmissione del M.T. da persona a persona d) sono stati esaminati o ricoverati meno di 6 pazienti con TB attiva. 4. Rischio intermedio. Aree o gruppi funzionali di "rischio intermedio" sono quelli in cui si verificano le seguenti condizioni: a) il tasso di cuticonversione non e' maggiore di quello di aree o gruppi funzionali in cui l'esposizione occupazionale al M.T. sia poco probabile o di quello osservato in precedenti indagini nella stessa area o gruppo funzionale; b) non si sono verificati cluster di cuticonversione (due o piu' cuticonversioni tra gli operatori entro un periodo di tre mesi); c) non e' stata rilevata trasmissione del M.T. da persona a persona e d) sono stati esaminati o ricoverati nella struttura sei o piu' pazienti con TB attiva. • 5. Alto rischio. Le aree o gruppi funzionali della categoria "a rischio elevato" sono quelli in cui: • a) il tasso di cuticonversione e‘ significativamente maggiore di quello di aree o gruppi funzionali in cui l'esposizione al M.T. sia poco probabile o dei tassi di cuticonversione osservati in precedenza nelle medesime aree o gruppi funzionali e la valutazione epidemiologica suggerisce la trasmissione nosocomiale: o • b) si e' verificato un cluster di cuticonversioni e la valutazione epidemiologica suggerisce la trasmissione nosocomiale della TB: o • c) e' stata identificata una possibile trasmissione del M.T. Da persona a persona. • Prima del decreto 81 / 2008 • In questa fase il medico competente non veniva consultato nella stesura del DVR che spesso presentava una classificazione del rischio tubercolare tendente a minimizzare il rischio. • Strategia della negazione del rischio • Non lettura delle linee guida per la TBC …. Anche dopo il decreto 81 ……. • Non si è registrata quella virtuosa collaborazione del MC alla valutazione dei rischi ….. Cosa accade? Ruolo del Responsabile del Servizio Prevenzione Protezione Ruolo del Medico Competente Definizione del rischio biologico da Tubercolosi Ruolo della Direzione sanitaria Specialisti: Infettivologo, Pneumologo, Microbiologo etc Quali obblighi per il medico competente nella VDR alla luce della normativa vigente? La valutazione del rischio Proposte per la gestione e il contenimento del rischio Nei casi previsti la Sorveglianza sanitaria Chi si dovrà occupare degli accertamenti sanitari previsti da norme «ESTERNE « al decreto 81? Le possibilità del medico competente nell’incidere sulla storia naturale della tubercolosi Storia naturale della tuberculosi (1) Trasmissione Tubercolosi attiva infettiva Esposizione Infezione subclinica/ latente Morte Tubercolosi attiva Non infettiva Storia naturale della tubercolosi (3) Trasmissione Chemioterapia Ritardo del dottore Ritardo del paziente Terapia preventiva Esposizione Infezione subclinica/ latente Vaccinazione BCG Test diagnostici a performance ottimale Tubercolosi attiva infettiva Morte Tubercolosi attiva Non infettiva Dinamica dell’infezione e della risposta immune verso Mycobacterium tuberculosis Dinamica dell’infezione tubercolare Intensità relativa Infezione da MTB Soglia di sensibilità test microbiologici 1-2giorni 1-2mesi MTB: capacità replicativa 1-2anni MTB: numero batteri Dinamica dell’infezione tubercolare TB attiva Infezione da MTB Intensità relativa Tubercolosi attiva Soglia di sensibilità test microbiologici 1-2giorni 1-2mesi MTB capacità replicativa 1-2anni MTB: numero batteri Dinamica dell’infezione tubercolare TB attiva Infezione da MTB LTBI Intensità relativa Tubercolosi attiva Soglia di sensibilità test microbiologici LTBI 1-2giorni 1-2mesi MTB capacità replicativa 1-2anni MTB: numero batteri Neo-assunto: cosa fare all’inizio Sorveglianza periodica QFTBCG-vaccinato Educazione QFT xRay- Profilassi QFT+ Screening /terapia per TB attiva xRay+ Sorveglianza periodica TSTBCG-NON-vaccinato Educazione TST xRay- Profilassi TST + xRay + Se disponibile, conferma con QFT Screening /terapia per TB attiva Nel tempo (< 2 anni) Screening nel tempo Sorveglianza periodica QFT- Educazione BCG-vaccinato QFT-neg xRay- Profilassi QFT+ Infezione recente!!!! Screening /terapia per TB attiva xRay+ TST- Sorveglianza periodica Educazione BCG-NON-vaccinato TST-negativo xRay- Profilassi TST +: >10 mm in <2 anni. Seguire protocollo post-esposizione Infezione recente!!!! xRay+ Screening /terapia per TB attiva Cosa fare nel caso di post-esposizione nei soggetti noti per essere TST-negativi baseline after 12 weeks TST- TST- xRay- TST- sorveglianza Educazione e sorveglianza per almeno 2 anni Profilassi TST+ (>5 mm if baseline was 0 mm; >10 mm if baseline was 1-10 mm ): infezione recente!!! xRay+ Screening /terapia per TB attiva Educazione xRay- Profilassi TST+ (>5 mm if baseline was 0 mm; >10 mm if baseline was 1-10 mm ) : infezione recente!!! xRay+ Screening /terapia per TB attiva Dinamica dell’infezione tubercolare Problema diagnostico #1: diagnosi di contatto e di infezione Problema diagnostico #2: Diagnosi differenziale e precoce dei soggetti che progrediscono verso TB attiva rispetto a soggetti che vanno verso una infezione tubercolare latente (LTBI) Intensità relativa Tubercolosi attiva Soglia di sensibilità test microbiologici LTBI 1-2giorni 1-2mesi MTB capacità replicativa 1-2anni MTB: numero batteri Dinamica della risposta immune anti-MTB Intensità di risposta Intensità relativa Tubercolosi attiva LTBI Soglia di sensibilità test immunologici 1-2giorni 1-2mesi MTB capacità replicativa Risposta immune anti-MTB 1-2anni MTB: numero batteri Dinamica della risposta immune anti-MTB Intensità di risposta Intensità relativa Problema diagnostico #1: diagnosi di infezione TST/IGRA Positivi Tubercolosi attiva LTBI Soglia di sensibilità test immunologici 1-2giorni 1-2mesi MTB capacità replicativa Risposta immune anti-MTB 1-2anni MTB: numero batteri E’ possibile una diagnosi di contatto ad MTB senza infezione? TST-positivi WB-positivi Eccesso di risposta Ab in assenza di CMI A. Franchi et al. JOEM 2000 Dinamica della risposta immune anti-MTB Intensità di risposta Problema diagnostico #2: L’intensità di risposta sebbene sia indicativa non permette una chiara distinzione tra soggetti con TB attiva ed LTBI Intensità relativa Problema diagnostico #1: diagnosi di infezione TST/IGRA Positivi Tubercolosi attiva LTBI Soglia di sensibilità test immunologici 1-2giorni 1-2mesi MTB capacità replicativa Risposta immune anti-MTB 1-2anni MTB: numero batteri Dinamica della risposta immune anti-MTB Intensità di risposta Grothe-Petersen et al. Bull World Health Organ. 1959 Connel et al. PLOS One 2008 Dinamica della risposta immune anti-MTB Intensità relativa Risposta di memoria = positività al TST Soglia di sensibilità test immunologici 1-2giorni 1-2mesi MTB capacità replicativa 1-2anni MTB: numero batteri Risposta immune di memoria anti-MTB Dinamica della risposta immune anti-MTB Intensità relativa Tipi di risposte cellulari Soglia di sensibilità test immunologici 1-2giorni 1-2mesi MTB capacità replicativa Risposta CD8 1-2anni MTB: numero batteri Risposta CD4 Dinamica della risposta immune anti-MTB Intensità relativa Risposta effettrice TB attiva DosR Intensità relativa Mf LTBI 1-2giorni 1-2mesi 1-2anni Attiva replicaz Schema sorveglianza sanitaria lavoratori esposti a rischio biologico Analisi del rischio individuale Nella valutazione del rischio individuale il medico competente considera i seguenti fattori: Fattori Ambientali: Livello di rischio della struttura (linee guida Ministero della Salute) Presenza di dispositivi di protezione collettiva Presenza di dispositivi di protezione individuali Procedure di protezione aziendali Fattori individuali: Provenienza geografica Appartenenza a gruppi a rischio Precedente vaccinazione Familiari o conviventi affetti Storia clinica positiva o sintomatologia suggestiva per patologia tubercolare Pregresse TST positivi Stato sierologico (Quantiferon) Conclusioni L’uso appropriato di diverse combinazioni di test immunologici (IGRA, TST, test di memoria, ect) verso diversi tipologie di antigeni di MTB “fase specifici”, può permettere una più corretta classificazione dell’infezione tubercolare e guidare nella scelta più appropriata di intervento terapeutico.
Scarica