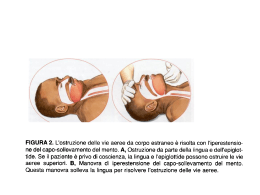
S.O.D. Anestesia e Rianimazione di Area Chirurgica Settore Chirurgia Toracica e Broncologia Interventistica Dipartimento di Anestesia e Rianimazione Azienda Ospedaliero Universitaria Careggi – Firenze Broncoscopia operativa nelle stenosi e nelle fistole tracheobronchiali: Problematiche anestesiologiche Paola Pretelli Obiettivo: condivisione della procedura Nella broncoscopia operativa anestesista e broncoscopista agiscono “contendendosi” le vie aeree. Conoscere il lavoro dei professionisti coinvolti migliora la collaborazione tra gli operatori Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Obiettivo: condivisione delle procedura “Nel caso delle Equipe chirurgiche e, più in generale (...), di cooperazione multidisciplinare nell’attività medico-chirurgica (…) ogni sanitario, oltre che al rispetto dei canoni di diligenza e prudenza connessi alle specifiche mansioni svolte, è tenuto ad osservare gli obblighi a ognuno derivanti dalla convergenza di tutte le attività verso il fine comune e unico. In virtù, di tali obblighi, in sostanza, ogni sanitario non può esimersi dal conoscere e valutare l’attività precedente o contestuale svolta da altro collega, sia pure specialista in altra disciplina, e dal controllarne la correttezza, se del caso ponendo rimedio o facendo in modo che si ponga opportunamente rimedio a errore altrui che siano evidenti e non settoriali e, come tali, rilevabili ed emandabili con l’ausilio delle comuni conoscenze scientifiche del professionista medio” (Cass. Sez. IV 25.02.2000 n. 2285) Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Valutazione del paziente ASA Score (American Society of Anesthesiologists) Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Valutazione del paziente • Distanza Interincisiva < 3-4 cm (3 dita) • Distanza tiro mentoniera < 6,5 cm • Distanza mento-ioide < 3 cm Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Valutazione del paziente Mallampati scoring system Questa semplice classificazione, rapida ma indiretta, introdotta nel 1985 da Seshagir Mallampati, mette in correlazione il grado di apertura della bocca, la dimensione della lingua e la visibilità delle strutture orofaringee e fornendo una stima dello spazio disponibile per l’intubazione orotracheale, valuta la predittività di intubazione difficile Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Valutazione del paziente Cormack & Lehane scoring system La scala di Cormack e Lehane viene comunemente utilizzata per descrivere la visione della laringe durante la laringoscopia diretta e rapportandola alla difficoltà di intubazione. Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Posizionamento del paziente OA - oral axis PA - pharyngeal axis LA - laryngeal axis Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Posizionamento del paziente RAMP (Rapid Airway Management Positioner Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Troop elevation pillow Monitoraggio Risveglio e Dimissibilità Posizionamento del paziente Posizione della testa nella corretta posizione di “sniffing” (cuneo a livello della giunzione atlanto-occipitale ) ed estensione ottimale del collo (linea trasversa tra sterno e canale auricolare esterno) ottenuta con l’ausilio di un device insufflabile Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Posizionamento del paziente Posizionamento nei pazienti con obesità patologica Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Posizionamento del paziente Posizionamento nei pazienti con cifosi severa Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Precauzioni e Protezioni Corretta posizione del paziente per l’introduzione del broncoscopio rigido Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Protezione idonea per occhi e denti Monitoraggio Risveglio e Dimissibilità Qual è la tecnica di anestesia ottimale? • Blocco “mentale” = Abolizione dello stato di coscienza • Blocco sensoriale = Abolizione della percezione degli stimoli e conseguenti reazioni nocicettive • Blocco autonomico = Soppressione dei riflessi neurovegetativi • Blocco motorio = Abolizione dei movimenti e del riflesso della tosse (miorilassanti?) Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Qual è la tecnica di anestesia ottimale? E’ necessario un piano di anestesia profondo L’introduzione del broncoscopio rigido è una manovra estremamente reflessogena, che provoca un aumento significativo della risposta simpatica, che inducendo ischemia miocardica o aritmie; un piano di anestesia inadeguato può causare laringospasmo e broncospasmo Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità CONTINUUM OF DEPTH OF SEDATION: DEFINITION OF GENERAL ANESTHESIA AND LEVELS OF SEDATION/ANALGESIA Committee of origin: Quality Management and Departmental Administration (Approved by ASA House of Delegates on October 27, 2004, and amended on October 21, 2009) Minimal Sedation Anxiolysis Moderate Sedation Analgesia (“Conscious Sedation”) Deep Sedation Analgesia General Anesthesia Responsiveness Normal response to verbal stimulation Purposeful response to verbal or tactile stimulation Purposeful response following repeated or painful stimulation Unarousable even with painful stimulus Airway Unaffected No intervention required Intervention may be required Intervention often required Spontaneous ventilation Unaffected Adequate May be inadequate Frequently inadequate Cardiovascular function Usually maintened Usually maintened Usually maintened May be impaired Monitoraggio Risveglio e Dimissibilità Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Obiettivi Perseguiti • Mantenere i parametri vitali entro un range di “accettabilità” se non proprio di normalità • Agevolare l’introduzione del broncoscopio rigido • Garantire condizioni operative ottimali con abolizione della tosse e dei movimenti • Ottenere un rapido recupero dello stato di coscienza e dei riflessi protettivi delle vie aeree Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Anestesia Generale L’anestesia inalatoria è inutilizzabile sia per la difficoltà di ottenere il piano anestetico desiderato per la presenza di zone polmonari disventilate durante la procedura broncoscopica, sia per l’elevato consumo di anestetici inalatori dovuto all’uso di elevati flussi di gas freschi utilizzati, sia per l’inquinamento ambientale che per il rischio di incendio ed esplosione con l’utilizzo del laser Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Tecnica anestesiologica Nella broncoscopia operativa è raccomandata l’anestesia generale totalmente endovenosa (TIVA) Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Total Intravenous Anesthesia (TIVA) Propofol (Diprivan®) • Farmaco anestetico a breve durata d’azione inducente ipnosi e amnesia. Causa la perdita di coscienza in circa 30 secondi • Il Propofol è caratterizzato da un elevato legame in vivo con le proteine ed è metabolizzato con meccanismo di coniugazione epatica. • L’emivita del Propofol nell’organismo è stimata tra 2 e 24 ore, ma la durata dei suoi effetti clinici è più breve poichè il farmaco è rapidamente distribuito nei tessuti periferici. Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Total Intravenous Anesthesia (TIVA) Remifentanil (ULTIVA®) • Oppiaceo a rapida insorgenza e breve emivita d’azione • Grazie alla sua breve emivita d’azione, non è presente attività analgesica residua entro 5-10 minuti dalla sospensione • Il Remifentanil va incontro a rapida idrolisi ad opera di esterasi plasmatiche e tissutali non specifiche. Ciò significa che non esistono fenomeni di accumulo legati al suo uso Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Miorisoluzione Rocuronio bromuro (Esmeron® ) • Farmaco bloccante neuromuscolare (Neuro Muscular Blocking Agent o NMBA) steroideo di tipo non depolarizzante a rapida insorgenza di effetti ed effetto prolungato • Agisce bloccando specificatamente in maniera competitiva i recettori nicotinici dell’acetilcolina a livello della giunzione neuromuscolare Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Antagonizzazione della miorisoluzione Sugammadex (Bridion®) • Ciclodestrina modificata che lega in modo selettivo i farmaci NMBAs (bloccanti neuromuscolari) steroidei, quali il Rocuronio con cui genera un complesso molto stabile • Una volta legatisi con il Sugammadex, gli NMBA diventano indisponibili al legame con i recettori dell’Acetilcolina a livello della giunzione neuromuscolare • Ciò fa sì che i recettori stessi si rendano nuovamente disponibili e conseguentemente ricompaia l’attività muscolare Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Monitoraggio strumentale della funzione neuromuscolare La tecnica più utilizzata è quella del Train-Of Four ratio (TOF) basata su misurazioni del libero movimento del pollice. Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Train Of Four ratio (TOF) Consiste nella somministrazione di 4 stimoli sopramassimali ogni 0,5 secondi: in condizioni normali le 4 contrazioni evocate sono di intensità uguale, mentre in presenza di un blocco non depolarizzante avviene una riduzione sequenziale della loro ampiezza. Il TOF ratio è il rapporto tra la 4° e la 1° contrazione (T4/T1) Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Monitoraggio strumentale della funzione neuromuscolare Il blocco neuromuscolare e la conseguente PORC (Post-Operative Residual Curarization), vengono solitamente considerati risolti quando il TOF ratio è > 0,9 Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Nota La legislazione italiana limita l’uso degli anestetici e ipnotici, secondo quanto stabilito nelle “indicazioni d’uso” depositate al momento della registrazione Esse riguardano: • specialisti abilitati (“uso anestesiologico”) • il luogo d’ impiego (“ uso ospedaliero”) Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità - Preossigenazione con ventimask 10 -12 L/min - Premedicazione Ipnosi e analgesia con farmaci a breve durata d’azione quali Propofol, e Remifentanil con Midazolam miorisoluzione - Accesso vascolare anestesia preparazione Obiettivi Perseguiti Blocco neuromuscolare con Rocuronio, dotato di antagonista selettivo (Sugammadex) La scelta di farmaci anestetici a breve durata d’azione riduce le complicanze postoperatorie Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Strumentazione Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Monitoraggio ASA standard Il monitoraggio di base è costituito da: • ECG (per l’impatto cardio vascolare della procedura, con rischio di aritmie e di ischemia cardiaca) • SpO2 (per rischio ipossia) • Pressione arteriosa non invasiva Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Sistema di monitoraggio digitale della CO2 transcutanea 3 modalità possibili di misurazione della CO2 • PaCO2: gold standard per misurare il livello di gas ematico; richiede il prelievo arterioso; fornisce dati intermittenti • EtCO2: non applicabile perché si lavora con un sistema aperto • tcCO2: consente il monitoraggio continuo e non invasivo della CO2. E’ altamente correlato ai valori del gas nel sangue Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Sistema di monitoraggio digitale della CO2 transcutanea L’apparecchio dispone di un sensore per la misurazione della tcCO2, della sPO2 e della FC contemporaneamente Richiede una calibrazione di 5’ ed altri 5-10’ per la stabilizzazione della rilevazione Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Sistema di monitoraggio digitale della CO2 transcutanea Il funzionamento si basa sul riscaldamento cutaneo locale a 42°da parte del sensore: questo aumenta il flusso capillare e la diffusione della CO2 nella cute, oltre a provocare un aumento della sua produzione da parte del metabolismo locale. Generalmente il sistema sovrastima la CO2 reale di 5,2- 6,4 mmHg, per cui sono utili periodiche calibrazioni con prelievo arterioso. Ispessimenti cutanei, edema, ipoperfusione ne possono alterare la lettura Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Sistema di monitoraggio digitale della CO2 transcutanea Posizionamento del sensore: lobo dell’orecchio, giugulo, fronte e guancia Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Monitoraggio invasivo della pressione arteriosa • Pazienti con BPCO severa (FEV1 <40 % del predetto e/o SaO2 <93 %) • Pazienti a rischio di eventi avversi cardiaci • Pazienti con stenosi carotidea emodinamicamente significativa in cui devono essere evitate ipotensione e ipoperfusione cerebrale Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Saturimetria Cerebrale (NIRS) Utilizza una spettroscopia vicino all’ infrarosso (NIRS) Ogni piastra comprende una sorgente di luce infrarossa, capace di penetrare tutti i tessuti sottostanti e due rilevatori di luce posti a distanze differenti: il rilevatore più vicino è quello che registra i dati più superficiali. Questi vengono sottratti al segnale profondo, in modo da eliminare i segnali a partenza extracerebrale. Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Saturimetria Cerebrale (NIRS) Fornisce una misura dell’Hb rilevabile nell’intero letto vascolare cerebrale (mix di tessuto cerebrale, sangue arterioso e venoso) Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Saturimetria Cerebrale (NIRS) Vengono applicati due elettrodi adesivi sulla fronte, uno per ogni emisfero. Il monitor fornisce un valore numerico per ogni lato, che rappresenta la saturazione di ossigeno della corteccia cerebrale sottostante il sensore (rSO2 ), compreso, in un range di normalità, fra 60 e 80 %. Esiste una ampia variabilità dei valori basali tra paziente e paziente. E’ normale una asimmetria di 2-4 punti dei valori basali di rSO2 tra i due emisferi cerebrali. Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Saturimetria Cerebrale: indicazioni Durante le procedure di broncoscopia interventistica è fondamentale disporre di un monitoraggio continuo della saturazione cerebrale di O2 specialmente nei pazienti affetti da insufficienza respiratoria severa Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Saturimetria Cerebrale: indicazioni • Vasculopatia cerebrale documentata • Carotidopatia nota • AOCP (Ateromasia polidistrettuale) Consente di monitorizzare in modo continuo la saturazione di O2 attraverso Il cuoio capelluto e la calotta cranica fornendo informazioni sul bilancio tra apporto e richiesta di ossigeno cerebrale, permettendo conseguentemente di ridurre le complicanze neurologiche. Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Tecnica di ossigenazione e di ventilazione Ossigenazione apneica Posizionamento del Paziente Condotta Anestesiologica Ventilazione assistita manuale Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Ossigenazione apneica Apneic Diffusion Oxygenation and Continuous Flow Apneic Ventilation. A Review R. B. Smith, U. H. Sjostrand Acta Anaesthesiologica Scandinavica Vol.29:1; 101–105, January 1985. Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Ossigenazione apneica • Gli alveoli continuano ad assorbire O2 anche in assenza di movimenti diaframmatici o di espansione polmonare • In un paziente in apnea, il flusso di O2 dagli alveoli al torrente circolatorio è pari a circa 250 ml/minuto, mentre il flusso di CO2 è pari a circa 8-20 ml/minuto Questo fa sì che la pressione nel letto alveolare diventi leggermente subatmosferica generando un flusso di gas dal faringe agli alveoli. In circostanze ideali la PaO2 potrebbe essere mantenuta a valori >100 mm Hg per più di 100 minuti, anche se, in assenza di ventilazione, si verificherebbero ipercapnia e acidosi severa Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Ossigenazione apneica • Si effettua erogando in modo continuo un flusso di O2 al 100 % in trachea, attraverso la porta laterale del broncoscopio • Durante l’apnea si verifica un aumento progressivo della CO2 (incremento di 6 mmHg il primo minuto, quindi 3-4 mmHg/min) • E’ utile associare una fase di iperventilazione manuale assistita fino ad ottenere un valore di paCO2 di 30 mmHg per aumentare i tempi di tolleranza, che sono comunque individuali • Limiti accettati per riventilare il paziente: SpO2 ≤ 90 %, tcCO2 ≈ 60 mmHg Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Ventilazione assistita manuale a pressione positiva Connessione diretta del circuito di anestesia al canale laterale del broncoscopio mantenendo occlusa l’uscita prossimale del medesimo. Consente di stabilizzare i parametri ventilatori, riducendo i rischi correlati all’acidosi respiratoria ed all’ ipossiemia. Broncoscopista e anestesista devono negoziare i momenti operativi e quelli in cui è possibile riventilare il paziente, sospendendo momentaneamente la procedura. Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Ventilazione Durante Terapia Laser La somministrazione di O2 viene sospesa durante le manovre di utilizzo del Laser, per evitare fenomeni di combustione. La FiO2 massima permessa è ≤ 40 %) Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Ventilazione esterna a pressione negativa con Poncho Il Poncho è una sorta di lungo abito sintetico a tenuta stagna con chiusure sigillanti intorno al collo e alle estremità, che contiene una struttura rigida posizionata a livello del torace e dell’addome del paziente. Nell’intercapedine esistente tra abito e paziente, collegata a un generatore, viene applicata una pressione negativa che espande gli emitoraci Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Complicanze • Desaturazione: si verifica spesso durante la broncoscopia, indipendentemente dal fatto che sia usata o meno la sedazione farmacologica • Ipossiemia: dovuta al posizionamento del broncoscopio stesso e all’effetto di depressione respiratoria esercitata dai farmaci anestetici. La sedazione farmacologica si può essere responsabile di più della metà delle complicanze maggiori associate alla broncoscopia Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Complicanze • Perforazione delle vie aeree (pnemotorace, neumomediastino) • Ostruzione delle vie aeree (da malposizionamento protesico, edema, laringospasmo, presenza di sangue dopo la manipolazione chirurgica) • Emorragia severa Inderogabile la presenza del broncoscopista anche in fase di risveglio e nell’immediato postoperatorio, per eventuale necessità di riposizionamento del broncoscopio, aspirazione delle vie aeree da secrezioni e sangue e rivalutazione del posizionamento delle protesi Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Maschera laringea (LMA) Alla fine della procedura il broncoscopio rigido viene rimosso e viene inserita una LMA, permettendo così la ventilazione del paziente mentre quest’ultimo recupera gradualmente lo stato di coscienza e la capacità di ventilazione spontanea Vantaggi dell’uso di LMA: La maschera laringea è un presidio sovraglottico: il suo posizionamento, al di sopra delle corde vocali, fa sì che non interferisca con con eventuali stent tracheali Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità Criteri per la dimissione (Song et al. 2004) Sveglio e orientato Livello di coscienza Risvegliabile con stimolo minimo Risponde solo allo stimolo tattile Capace di muovere le 4 estremità al comando Attività motoria Debolezza nei movimenti dei 4 arti Incapace di muovere volontariamente le estremità PA non < 15 % rispetto ai valori di base Stabilità emodinamica PA ± 15-30% rispetto ai valori di base PA non > 30% rispetto ai valori di base Capace di respirare profondamente Stabilità respiratoria Tachipnea con tosse efficace Dispnea con tosse non efficace > 90% in aria ambiente Saturazione di O2 Richiede supplemento di ossigeno per mantenere SpO2 > 90% SpO2 < 90% con supplemento di ossigeno Assente o lieve Dolore Moderato-severo, controllato con analgesici e.v. Dolore severo persistente Nausea assente o lieve, senza vomito Nausea e/o vomito Vomito transitorio controllato con antiemetici e.v. Nausea e/o vomito moderato-severi persistenti Il punteggio totale idoneo per la dimissione deve essere > 12 con nessun valore di score < 1 Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio 2 1 0 2 1 0 2 1 0 2 1 0 2 1 0 2 1 0 2 1 0 Risveglio e Dimissibilità Posizionamento del Paziente Condotta Anestesiologica Tecnica di Ventilazione Monitoraggio Risveglio e Dimissibilità
Scaricare