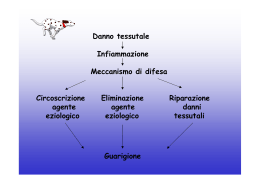
Processi Infiammatori Acuti Cellule dei Processi Infiammatori Piastrine Granulociti neutrofili Polimorfonucleati, PMN Granulociti eosinofili Linfociti Monociti e Macrofagi Plasmacellule Modificazioni del microcircolo Formazione degli essudati Nelle fasi iniziali di un processo infiammatorio, importanti cambiamenti interessano i piccoli vasi nell’area colpita: • VASODILATAZIONE: il calibro dei vasi aumenta, per effetto di una serie di mediatori chimici che agiscono sulla muscolatura liscia della parete vascolare; • PERMEABILIZZAZIONE: la permeabilità della parete vascolare aumenta, per azione di mediatori chimici e per altri meccanismi. Essudati per effetto combinato della Permeabilizzazione della parete, e della Vasodilatazione, che aumenta la pressione idrostatica interna, dai vasi fuoriescono allora componenti del sangue: nel tessuto infiammato compare cioè un essudato; a seconda delle proporzioni rispettive di queste componenti acqua, proteine, cellule - e in base ad altre caratteristiche, si distinguono molti tipi diversi di essudati: Mediatori Sono le numerose e varie sostanze chimiche che partecipano ai processi infiammatori, provocando molti effetti diversi sui vasi e sulle cellule. Si possono classificare in base a due criteri principali: 1. TIPO DI AZIONE SVOLTA (mediatori vasoattivi / mediatori chemiotattici) 2. ORIGINE DEL MEDIATORE (origine dalle proteine del plasma / origine da cellule infiammatorie) DALLE CELLULE originano i seguenti mediatori: - ISTAMINA - SEROTONINA - PROSTAGLANDINE, LEUCOTRIENI - PAF, Platelet Activating Factor - dai mastociti - dalle piastrine - da molti tipi cellulari - da molti tipi cellulari vasodilatazione - SPECIE REATTIVE DELL’OSSIGENO - ALTRI LIPIDI BIOATTIVI (HETE, HPETE) - C3a e C5a (frammenti del complemento) - LINFOCHINE, MONOCHINE - da macrofagi e granulociti - da molti tipi cellulari - da molti tipi cellulari - da linfociti, macrofagi e altri azione chemiotattica il FXII di Hageman e la cascata coagulativa il Fattore XII di Hageman: 1. si attiva per effetto di fattori che derivano dal danno ai tessuti *** ATTIVAZIONE SIGNIFICA COMPARSA DI AZIONE PROTEOLITICA *** 2. agendo come proteasi, dà il via a due cascate di attivazione: a. attiva il Fattore XI, la prima proteina nella coagulazione del sangue: - l’azione in sequenza degli altri Fattori della coagulazione porta alla formazione del coagulo di FIBRINA; b. attiva la precallicreina e la trasforma in CALLICREINA, un’altra proteasi che: - agendo sul chininogeno circolante, origina le CHININE (ad es. bradichinina); - agendo sul plasminogeno circolante, lo trasforma in PLASMINA; * la Plasmina è un’altra proteasi, che lavora in due direzioni: a. digerisce la Fibrina, staccandone frammenti detti FIBRINOPEPTIDI b. agisce sulla proteina C3 del complemento, originando C3a Dunque, dal plasma, attraverso l’attivazione del Fatt.XII di Hageman, originano i seguenti mediatori: - BRADICHININA ED ALTRE CHININE vasodilatazione, sensaz. dolorifica - FIBRINOPEPTIDI - C3a e C5a chemiotassi e attivaz. di leucociti Attivazione dei Macrofagi Attivazione endoteliale IL-1, TNFα STIMOLI ATTIVANTI Marginazione, Adesione e Diapedesi dei PMN Chemiotassi Chemiotassi significa “attrazione” delle cellule infiammatorie verso l’area danneggiata e/o sede di infezione Molte diverse sostanze originate durante il processo infiammatorio sono “chemiotattiche”, cioè possono stimolare appositi recettori sulla membrana delle cellule infiammatorie Le cellule infiammatorie si muovono nei tessuti seguendo il gradiente di concentrazione di queste sostanze, fino a raggiungere la sede del danno tessutale o dell’infezione Arrivate a destinazione le cellule infiammatorie si ammassano sul posto, rilasciano mediatori e fagocitano germi e detriti e subito dopo muoiono, in genere per apoptosi. Nel caso dei granulociti neutrofili, quando gli ammassi contribuiscono a causare distruzione del tessuto, si parla di ASCESSI Opsonizzazione, Fagocitosi FRAZIONE C3 DEL COMPLEMENTO FRAZIONE “Fc”DELLE IMMUNOGLOBULINE Effetti sistemici dei processi infiammatori : LE PROTEINE DI FASE ACUTA L’AUMENTO IN CIRCOLO DELLE Pt. DI FASE ACUTA PROVOCA L’AUMENTO DELLA “V.E.S.” IL-1 e TNF-alfa, ma anche altre citochine i cui livelli aumentano in circolo durante un’infiammazione acuta, stimolano a livello del fegato la produzione e la secrezione nel sangue di tutta una serie di proteine, denominate “PROTEINE DI FASE ACUTA” Livelli elevati nel sangue di queste proteine dunque testimoniano che è in corso un processo infiammatorio: la loro misurazione ha un significato sia DIAGNOSTICO (= rivelano la presenza dell’infiammazione) che PROGNOSTICO (= seguendo le loro variazioni con esami ripetuti si può prevedere l’evoluzione dell’infiammazione in corso) Termini per l’Esame Allo scopo di verificare la propria preparazione, lo Studente è invitato a sincerarsi di aver appreso il significato delle seguenti parole-chiave: Infiammazione acuta Infiammazione cronica Microcircolo Vasodilatazione Permeabilità vasale Ritorno venoso Drenaggio linfatico Essudato Essudato sieroso Essudato purulento Essudato emorragico Cellula infiammatoria Granulocito Macrofago Mastocito Linfocito Mediatore chimico Mediatore cellulare Mediatore plasmatico Attivazione dei macrofagi Attivazione endoteliale IL-1, TNF-alfa Istamina Serotonina Prostaglandina Specie reattiva d. ossigeno Fattore del Complemento Fattore di Hageman Molecola di adesiona Marginazione dei neutrofili Adesione dei neutrofili Diapedesi Chemiotassi Sostanza chemiotattica Ascesso Fattore della coagulazione Cascata della coagulazione Opsonizzazione Fagocitosi Fibrina Fibrinolisi Proteina di fase acuta Fibrinopeptidi Centri ipotalamici Chnine, Bradichinina C3a, C5a V.E.S.
Scaricare