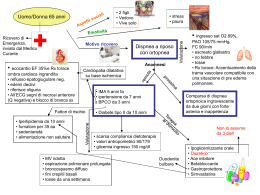
Il “TERAPIE ONCOLOGICHE E ASSISTENZA DOMICILIARE” 16 novembre 2012 Hotel Don Carlo San Marco Argentano [email protected] …alcune considerazioni -il processo del morire subisce un notevole “prolungamento” -criticita’di fasi logiche e del processo di interazione tra i servizi di un sistema di enti, che assicura che l’utente riceva le prestazioni necessarie in modo efficace, efficiente, a costi giusti (McKenzie et al 1989) La “cronicizzazione” delle neoplasie comporta una lunga “convivenza” del paziente e della sua famiglia con la malattia. Si alternano periodi di cure intense a periodi di remissione. I servizi sanitari sono chiamati a rispondere a questo cambiamento della malattia oncologica, ampliando l’offerta di servizi. La “cronicizzazione” delle neoplasie comporta una lunga “convivenza” del paziente e della sua famiglia con la malattia. Si alternano periodi di cure intense a periodi di remissione. I servizi sanitari sono chiamati a rispondere a questo cambiamento della malattia oncologica, ampliando l’offerta di servizi. LA POSIZIONE DI ASCO, ESMO ED AIOM: PAROLE-CHIAVE (E CHIARE) Cura dei sintomi in tutte le fasi della malattia (“Simultaneous Care”) Cure di fine vita Attenzione ai bisogni psicologici, sociali e spirituali del paziente e della famiglia Non abbandono Continuità di Cura SUPPORTIVE CARE TASK FORCE ISTITUITA NEL 4 2002 Oncologi 2 Neurologi Infermieri Psicologa Fisioterapista Assistente Spirituale Consulenti (diabetologo, infettivologo) Volontari Cura dei sintomi in tutte le fasi della malattia Cure di fine vita Continuità di Cura tra Ospedale e Domicilio Formazione e ricerca SUPPORTIVE CARE TASK FORCE ISTITUITA NEL 2002 ONCOLOGIA DOMICILIARE Stesso Soddisfare Stessi Garantire team (SCTF) in Ospedale e a Domicilio protocolli diagnostici e terapeutici le preferenze di pazienti e familiari un approccio specialistico (pazienti di alta complessità) Evitare ricoveri inutili ONCOLOGIA DOMICILIARE Stesso Soddisfare Stessi Garantire team (SCTF) in Ospedale e a Domicilio protocolli diagnostici e terapeutici le preferenze di pazienti e familiari un approccio specialistico (pazienti di alta complessità) Evitare ricoveri inutili ONCOLOGIA DOMICILIARE Rete informatica fra gli operatori per la gestione della cartella clinica Programma di collaborazione con i MMG per il trattamento dei pazienti in “aree remote” 3 SMART, 2 Panda Ecografo ECG, Holter pressorio, spirometro “Mobile NFP Lab” (EEG, EMG, Potenziali Evocati) ONCOLOGIA DOMICILIARE DATI AGGIORNATI AL 409 Famiglie seguite 8.118 Età 30 MAGGIO 2011 visite media: 70 anni (range 9-96) Sesso: Maschi 192 (48.1%) Femmine: 208 (51.9%) TUMORE PRIMITIVO CRITICITÀ DEL PAZIENTE TERAPIA IN CORSO SINTOMI AL PRIMO ACCESSO DOMICILIARE NUMERO DI SINTOMI DI ENTITÀ SEVERA CONTEMPORANEAMENTE PRESENTI TIPOLOGIA DEGLI ACCESSI DOMICILIARI Motivo della consulenza N° di consulenze (%) Controllo 6.584 (87,7%) Supporto Psicologico 431 (5,7%) Sintomi di entità severa 341 (4,5%) §Fisioterapia 114 (1,5%) 1° Visita 43 (0,6%) Visite Programmate 7.245 (95,9%) Visite in Urgenza su chiamata 306 (4,1%) PROVENIENZA DEI PAZIENTI U.O. Oncologia Medica Famiglia Altra U.O. Ospedale “San Salvatore” Medico di Medicina di base Altro % di pazienti 62,8% 21,6% 9,9% 4% 1,6% MOTIVI DELLA VISITA IN URGENZA Motivo della visita in urgenza Sintomi severi 65% Iperpiressia 9,15% Dolore 6,4% Family fatigue 6% Delirium 4,5% Altro 9% ASPETTI TERAPEUTICI: TERAPIA DEL DOLORE UTILIZZO DELLE RISORSE Durata della degenza domiciliare Media Range N° di pazienti ricoverati in ospedale * 70 giorni 2– 608 giorni 16 (4,6%) Timing del ricovero in ospedale: Giorni feriali Giorni festivi 43,9% 31,6% Ore notturne 24,5% *Sono esclusi i ricoveri in regime di Day Hospital e quelli ordinari per chemioterapia DEGENZA MEDIA DOMICILIARE IN BASE ALLA PROVENIENZA DEL PAZIENTE ALTRE CAUSE DI DISAGIO NELL’AMBITO FAMILIARE CONTINUITÀ DI CURA Pazienti seguiti a domicilio 400 Pazienti deceduti Pazienti viventi 266 134 Deceduti a domicilio 199 pazienti Deceduti nell U.O. di Oncologia o Pneumologia 42 pazienti Deceduti in altre U.O. 25 pazienti 74,9% 15,8% 9,4% CONCLUSIONI Integrazione con l’U.O. di Oncologia Medica Precoce presa in carico del paziente e della famiglia Continuità Non di Cura abbandono CONCLUSIONI Team specialistico multidisciplinare Buon controllo dei sintomi Possibilità di eseguire a domicilio procedure complesse Cure di fine vita Gestione delle emergenze Riduzione dei ricoveri ospedalieri CONCLUSIONI Integrazione tra privato sociale e SSN Controllo delle spese Rapidità nel soddisfare i bisogni dei pazienti e delle famiglie Forte coinvolgimento della comunità Carico assistenziale sulla famiglia Modifica attività lavorativa del care-giver Spese per assistenza, presidi etc. 74% Modifiche architettoniche abitaz. 25% Assistenza ricevuta dal CAD Soddisfazione assistenza ricevuta 65% 29% dal MMG 68% Dati non pubblicati: intervista telefonica strutturata a 112 familiari di pazienti deceduti per tumore cerebrale Luogo di decesso in 231 patienti % Assistenza domiciliare neuro-oncologica IRE Continuità assistenziale = Disease management Un sistema di interventi socio-sanitari coordinati per persone affette da patologie croniche con elevati bisogni assistenziali. Integrazione tra risorse sanitarie ospedaliere e territoriali Percorsi assistenziali protetti e definiti in base a linee guida Riduzione delle prestazioni sanitarie inappropriate Empowerment dei pazienti e dei caregivers Utilizzo di tecnologie informatiche per l’integrazione sanitaria Definizione del Case Manager Formazione al lavoro di equipe Il dolore generato dalla presenza di una neoplasia assume connotazioni del tutto particolari non solo per la componente psicologica che influisce in modo determinante sulla soglia algica e che lo configura come una vera e propria “malattia nella malattia”. [email protected] Nei pazienti oncologici il 70% del dolore è dovuto al tumore,il 20%alle terapie antineoplastiche e solo il 10% a situazioni non legate ne’ al tumore ne’ alla terapia. 4 dicembre2012 Hotel Don Carlo San Marco Argentano LA SEDAZIONE TERMINALE Ivano Schito [email protected] SINTOMI REFRATTARI…… ….DELIRIUM …DELIRIUM SEDAZIONE TERMINALE EUTANASIA????????? E’ ETICO FAR MORIRE UN PAZIENTE “SOFFOCATO”,CON DOLORI ATROCI,…CON I LORO FAMILIARI? UNO SGUARDO ALLE LEGGI VIGENTI SULLE DAT NEGLI STATI EUROPEI E NEGLI USA? Per “direttive anticipate di trattamento” si intendono le “manifestazioni di volontà”’ attraverso le quali l’individuo formula in modo inequivocabile, per iscritto ,può decidere a quali trattamenti sanitari essere sottoposti,qualora dovessero trovarsi in situazioni particolari in cui non si hanno capacità di esprimere direttamente il proprio volere al personale sanitario” IL CASO QUINLAN……. Il caso Quinlan: Nel 1976 il padre di una ragazza di 22 anni, Ann Karen Quinlan, ricoverata in stato vegetativo persistente, chiese al tribunale l’autorizzazione per staccare il respiratore artificiale che si pensava lamantenesse in vita. La Corte di primo grado (Trial Court) dello Stato del New Jersey respinse la richiesta ritenendola contraria al dovere medico “di fare ogni cosa in suo potere per proteggere la vita del paziente”. I coniugi Quinlan si rivolsero allora alla Corte Suprema del New Jersey che,con sentenza autorizzò i medici ad interrompere le terapie di sostentamento vitale.Il caso fece scalpore e riaprì il dibattito intorno alla morte naturale anche perché, sorprendentemente, cessata la respirazione artificiale subentrò quella naturale e ………… Ann Quinlan si spense dopo cinque anni. IL CASO CRUZAN…. Il caso Cruzan:nel 1990,una giovane donna, Nancy Cruzan, dal 1983 si trovava in stato vegetativo persistente,in seguito ad un incidente d’auto,respirava spontaneamente senza bisogno di respiratore e veniva alimentata artificialmente:le sue capacità cognitive erano irrimediabilmente compromesse…………….. DARE ATTENZIONE A…… 1)sulla spiritualità, quella del paziente che di fronte al dolore si domanda quale senso abbia la vita e quella del medico che deve intenderla appunto come «attenzione alle attese e alle domande umane più profonde». Anche il dr.Crescenzo 2)sugli aspetti comunicativi, ovvero al «comportamento comunicativo» verso malato. L'incidenza a livello psicologico della malattia, infatti, ha una ripercussione negativa sulla sfera relazionale dell'ammalato, della quale il medico, affiancato da specifiche figure professionali, deve necessariamente tenere conto. 3)sull’emotività espressa, un indice che si rileva sulla base dell'osservazione di alcuni comportamenti che si determinano in seno alla famiglia e che risulta essere di particolare rilievo, in fase osservativa, per l'operatore di supporto al malato affetto da grave patologia ed al suo nucleo familiare. Esperienze…. OCCORRE FARE…E MOLTO PURE IL RAPPORTO MEDICI-MEDICI Il rapporto medico-paziente risente anche delle dinamiche interpersonali che si stabiliscono nel reparto di degenza, nell’ambulatorio, poiché anche il perpetrarsi del clima di sfiducia per esempio fra medici, il cattivo funzionamento dei ruoli, influisce negativamente sul decorso del rapporto medico-paziente. Chi alimenta un clima di tensione in seno ad un buon rapporto medicopaziente nuoce ancora di più della già precaria condizione di salute del paziente sofferente IL RAPPORTO MEDICO PAZIENTE Elementi determinanti : fiducia tra medico e paziente ,il reciproco rispetto ,la comunicazione. -il paziente deve essere motivato a risolvere il suo problema o ad affrontarlo nella maniera migliore ; -il medico deve quindi fidarsi del paziente che seguirà le sue prescrizioni. -il medico deve esprimersi con chiarezza e sincerità, fare in modo che il paziente sia ben informato circa il proprio stato di salute. - profonda conoscenza del comportamento umano(medico) - notevole conoscenza della comunicazione extraverbale(medico) E’ ETICO FAR MORIRE UN PAZIENTE “SOFFOCATO”,CON DOLORI ATROCI,…CON I LORO FAMILIARI? ….DOLORE Le più comuni situazioni di dolore nel malato di cancro si possono ravvisare in: - Neoplasie primitive o metastatiche ossee - Infiltrazione/invasione di viscere cavo - Infiltrazione di struttura nervosa - Effetto chimico delle terapie (chemioterapia) - Effetto fisico delle terapie (radioterapia e chirurgia) -Patologie concomitanti correlate (Sindromi Paraneoplastiche, Herpes Zoster) -Patologie concomitanti indipendenti Nel paziente oncologico si possono riconoscere: 1)sindromi dolorose acute dovute a trattamenti 2)sindromi dolorose croniche dovute a trattamenti 3)sindromi dolorose neoplastiche. 1)sindromi dolorose acute dovute a trattamenti sono dovute a manovre diagnostiche e terapeutiche. Sono in genere di breve durata ma possono diventare anche croniche.Possono insorgere in seguito o durante trattamenti chemioterapici, ormonali o radioterapici:fra i primi basta ricordare l’infusione intratecale e le perfusioni intraperitoneali. Anche gli stessi trattamenti radioterapici possono provacare danni a livello delle mucose del tratto gastrointestinale e urinario o danni livello del midollo spinale esitando talora in una fastidiosissima mucosite o in una mielopatia post-attinica transitoria. 2)sindromi dolorose croniche dovute a trattamenti: i trattamenti antineoplastici possono esitare in dolore di tipo cronico. Si pensi a tutte le sindromi dolorose post-chirurgiche ,come quelle post-mastectomia,post-linfoadenectomia ascellare, post-linfadenectomia inguinale o radicale del collo,le sindromi post-radioterapiche con enteriti,proctiti,osteoradionecrosi,mielopatia da raggi o fibrosi muscolari. 3)sindromi dolorose neoplastiche: sono in genere dovute alla presenza del tumore,alla sua recidiva o ad una localizzazione metastatica. L’infiltrazione tumorale di ossa o articolazioni puo’ essere alla base di sindromi vertebrali, dolore osseo diffuso o dolore osseo localizzato(lesioni del bacino,dolore a livello costale,) Una sindrome dolorosa neoplastica è rappresentata dalla cefalea provocata da un tumore intracranico:tale sindrome origina per lesione diretta da parte del tumore dell’osso,delle meningi o compressione di strutture sensibili al dolore come vasi e dura madre.La cefalea puo’ essere dovuta anche ad ipertensione endocranica, come avviene nelle lesioni della fossa cranica posteriore. Occore ricordare,ancora, il dolore di tipo viscerale, da carcinosi peritoneale e quello da occlusione intestinale.Il primo è dovuto all’infiltrazione del peritoneo,come avviene frequentemente nei tumori dell’ovaio e altri tumori dell’addome, e si presenta come un dolore attanagliante,acuto e continuo. Il dolore da occlusione intestinale, presente specie nei pazienti terminali si presenta con una certa frequenza nei tumori dell’addome Il dolore oncologico, per concludere, e’ un aspetto importante nella storia di un paziente:nella fase avanzata di malattia spesso rappresenta una realta’ con la quale l’individuo si deve confrontare per migliorare la qualita’ di vita. Il dolore nella patologia neoplastica in relazione alla sede primitiva di cancro e’ dovuto alla seguente patologia: • Ossa 85 % • Cavità orale 80 % • App. genito-urinario 75 % (maschi) 70 % (femmine) • Mammella 52 % • Polmone 45 % • App. gastro-enterico 40 % • Linfomi 20 % • Leucemie 5 % La gestione delle urgenze nel paziente oncologico riguardano: 1)dolore 2)sintomi respiratori 3)cura della cavita’ orale 4)cura della cute 5)linfedema 6)sintomi gastro-intestinali 6)anoressia-cachessia 7)sintomi psicologici 8)sindrome da compressione midollare 9)sindrome della vena cava superiore 10)le ultime 48 ore LA DISPNEA NEL PAZIENTE oncologico sintomo soggettivo che può essere definito come sensazione di affanno , fame d’aria o “percezione del respiro” ed è una delle situazioni che provoca un grossi disagi al paziente e le persone intorno lui. La sua forte componente psicologica provoca livelli di ansia che porta a panico malati e quindi ad aggravare la situazione innescando un circolo vizioso che va interrotto. . Reuben riporta un’incidenza di dispnea fino al 70% nelle ultime sei settimane di vita dei suoi pazienti.. ……… Incidenza :La dispnea nel paziente neoplastico è mediamente del 30-40 %, ma supera il 65% nei tumori bronchiali e mediastinici e il 23% nelle neoplasie extrapolmonari. Nelle forme avanzate di neoplasia è molto frequente e rappresenta nel 21% dei casi il sintomo principale sino alla morte del paziente. Spesso nei singoli pazienti la dispnea non è riconducibile ad un unico meccanismo fisiopatologico né ad un’unica eziologia. Tra le cause si possono individuare quelle legate al tumore, quelle legate alla terapia e altre cause indipendenti ,per esempio una polmonite o uno stato di malnutrizione,congiuntamente a patologie respiratorie, cardiache, o neuromuscolari preesistenti. DISPNEA…. Cause dovute alla terapia:I farmaci antiblastici possono determinare manifestazione tossiche a carico dell’apparato respiratorio durante il trattamento o succesivamente e con latenza variabile.Il danno ossidativo del parenchima polmonare …DISPNEA Cause dovuteal tumore:Nei tumori polmonari e delle vie aeree la comparsa di dispnea segna spesso l’ingresso nella fase terminale della malattia. La dispnea ,spesso, è legata alla riduzione del parenchima polmonare funzionante ,alla riduzione del calibro delle vie aeree da compressione o da crescita endoluminale del tumore, come nelle forme a localizzazione laringotracheale.In questi pazienticon dispnea severa e stridore inspiratorio , per risolvere l’ostruzione delle vie aeree, si può rendere necessaria la tracheotomia d’urgenza. Nel mediastino possono svilupparsi masse tumorali di origine ghiandolare come timo, tiroide, paratiroide, o di origine embrionale come disgerminomi , teratomi,ecc., nervosa (neurinomi), linfonodale (linfomi di Hodgkin e non Hodgkin) DISPNEA…. Ciò e’ stato messo in evidenza per la bleomicina e per il bususulfan.Il primo è un farmaco efficace nei seminomi, linfomi e nei tumori della testa-collo, ma ilsuo uso è stato limitato proprio per la grave tossicità polmonare( da alcuni Autorii riportata addirittura nel 50% dei pazienti trattati.Per il secondo il danno ossidativo può insultare il polmone con una latenza media di circa 3 anni e senza relazione dose effetto. La carmustina, altro antiblastico appartenente alle nitosoureee usato nella terapia dei tumori cerebrali, causa tossicità polmonare con maggiore frequenza nei pazienti più giovani che ricevono dosaggi più elevati, con latenza anche di 12 anni.Il quadro polmonare, con la fibrosi polmonare, può manifestarsi con dispnea improvvisa e rapidamente ingravescente o avere una progressione insidiosa con exitus anche in 2 anni . La mitomicina (oltre alla fibrosi, può causare danno alveolare diffuso con edema polmonare, versamenti pleurici, con una latenza di 6-12 mesi, ed una reazione immediata di ipersensibilità (12). . Anche Il methotrexate, antagonista dell’acido folico, può produrre fibrosi polmonare, versamento pleurico, edema polmonare e manifestazioni di DISPNEA…. A gli immunomodulatori come gli interferoni, IL-2, GMCSF, ed il trapianto di midollo osseo possono risultare tossici sui polmoni. Inoltre le antracicline, come la doxorubricina, causano un’importante tossicità cardiaca che a sua volta può manifestarsi con dispnea. Altri meccanismi patogenetici più rari con cui chemioterapici causano ripercussioni sulla respirazione sono la malattia polmonare veno-occlusiva , rara causa di ipertensione polmonare caratterizzata da dispnea ingravescente, ipossia ed insufficienza respiratoria.Anche bleomicina, mitomicina e carmustina.possono determionare ipertensione polmonare e dunque dispnea. Altre cause:L’anemia è un quadro di comune osservazione nei pazienti neoplastici e può essere associata a deficit nutrizionali, a perdite acute o croniche ematiche, agli effetti mielotossici della terapia , ad infezioni, a sindromi paraneoplastiche. L’anemia ,pur non rappresentando una minaccia per la vita del paziente, ne compromette la qualità’ e i sintomi, quali affaticamento, dispnea a riposo e/o da sforzo, possono essere accentuati proprio dagli stessi meccanismi di compenso,esitando in un aumento del lavoro cardiaco e respiratorio. COSA FARE???? Se il paziente e’ cosciente va prima di tutto rassicurato,consigliare la posizione da assumere a letto con la testa ,ma è anche essenziale prevenirne le crisi ed evitare i “trigger”, come, ad esempio, la febbre, stipsi , fumi,ecc.ll trattamento si può avvalere della terapia palliativa non oncologica poiché le componenti della dispnea estranee alla neoplasia come quella asmatica,lo scompenso cardiaco ecc. La palliazione farmacologica della dispnea,importante nel fine vita, si avvale soprattutto di oppioidi e di benzodiazepine. Ossigenoterapia:La sua efficacia non e’certa. Il meccanismo benefico sarebbe rappresentato da una riduzione dell’attività dei chemorecettori con riduzione degli input al centro del respiro ed alla corteccia. Nei tumori polmonari si ha una pneumopatia restrittiva e l’uso dell’ossigenoterapia rimane solo sintomatico. I pazienti che ne beneficiano maggiormente sono i pazienti con ipossiemia di base. Se sono presenti secrezioni abbondanti dense e difficili da espettorare occorre far usare l’umificatore. L’ossigenoterapia viene dunque comunemente usata per controllare la dispnea secondaria al cancro del polmone. TORACENTESI Toracentesi:si effettua in caso di versamento pleurico sintomatico.Se esso non da dispnea o solo da sforzo NON occorre drenarlo. La toracentesi a volte dà risultati benefici anche per drenaggio di piccole quantità di liquidi. In pazienti che necessitano di toracentesi ripetute può essere efficace l’instillazione di un agente che produca fibrosi. Il trattamento della dispnea nel paziente terminale si può avvalere della ventilazione non invasiva , che certamente e’ di ausilio maggiore e proporzionato rispetto alla ventilazione meccanica tramite intubazione oro-tracheale in questo tipo di paziente. Pertanto sia i farmaci che la Ventilazione Non Invasiva possono costituire un’accettabile modalità clinica per offrire al medico un margine di tempo utile all’inquadramento del caso. VOLONTARIO….. •Il criterio del miglior comfort del malato,tenuto conto delle esigenze infermieristiche e della percezione dei familiari, sara’ il punto fondamentale che guidera’ la nostra scelta DELIRIUM Delirium si intende l’alterazione della coscienza ,cioe’ riduzione della lucidità della percezione dell’ambiente, con la riduzione della capacità di focalizzare, mantenere e spostare l’attenzione,una modificazione cognitiva ,quale deficit di memoria, disorientamento, alterazioni del linguaggio, o lo sviluppo di una alterazione percettiva che non risulta meglio giustificata da una preesistente demenza, stabilizzata o in evoluzione.L’alterazione si sviluppa in breve periodo di tempo ,generalmente ore o giorni, e tende a presentare fluttuazioni giornaliere. DELIRIUM.. Tale disturbo è causato dalle conseguenze fisiologiche dirette di una condizione medica generale .Il delirio è una sindrome comune, se non inevitabile, durante la finale di 24-48 ore di vita del malato terminale di cancro. La Prevalenza del delirium in cure palliative varia dal 10% al 42% con una incidenza del 33-45%( Gagnon, Lawlor) ,ma alcuni studi segnalano valori di prevalenza fino all’ 88%. PRESAGIO DI MORTE….. Il Delirium spesso è presagio di morte,e costituisce un sintomo spaventoso e doloroso sia per il pazienteche peri i familiari e il personale. Il delirium spesso è misconosciuto ,poco trattato e quando trattato è spesso maltrattato. DELIRIUM…. I Pazienti con delirio iperattivo hanno più probabilità di ricevere farmaci psicotropi e possono avere una prognosi migliore rispetto ai pazienti con delirium ipoattivo mentre il delirium ipoattivo può essere più resistente al trattamento farmacologico . La maggior parte degli episodi di delirium sono del sottotipo ipoattivo o misto. Lawlor et al. in uno studio prospettico, ha rilevato che delirio è di tipo misto nel 68% dei casi. Da sottolineare che i sottotipi iperattivo e misto sono altamente associati ad una situazione jatrogena, mentre il delirio ipoattivo è associato prevalentemente a disidratazione ed encefalopatia. IL DELIRIUM PUO’ ESSERE COSI’ SUDDIVISO: Iperattivo (‘‘agitato’’) delirium—caratterizzato da un incremento dell’attivita’ motoria con agitazione, allucinazioni e comportamneti inappropriate,facilmente riconosciuti; Ipoattivo (‘‘quieto,calmo’’) delirium— caratterizzato da un decremento dell’attivita’ motoria e sonnolenza e spesso misconosciuto; Misto—caratterizzato da periodi di delirium ipoattivo ed iperattivo e spesso e’ di difficile riconoscimento DELIRIO Nel trattamento delle cause di fondo occorre tener presente che il 50% degli episodi di delirio nel cancro avanzato sono reversibili:pertanto dopo l’identificzione dei fattori precipitanti il delirium devono essere adeguatamente trattati. Nel delirium farmaco-indotto , tutti i farmaci implicati devono essere interrotti o oggetto di una riduzione della dose, se non addirittura sospesi se necessario,se non è possibile. La rotazione degli oppiacei deve essere incentivata e programmata se l'interruzione di oppiacei non e’ possibile. Nel trattamento del delirio,quando e’ possibile,per la collaborazione del paziente sono previsti interventi psicologici. Questi spesso sono sottoutilizzati, ma queste strategie risultano essere semplici ed efficace possono essere utilizzate da parenti, personale infermieristico e di supporto sono nella posizione migliore per utilizzare. La semplice comunicazione ,approfittando di eventuali periodi di lucidità, si deve concentrare sulle rassicurazioni , spiegazione e chiarimenti e deve essere ripetuta spesso. La paura e lo sconcerto spesso rispondono a queste strategie, sia pure transitoriamente. Nel delirio ,l’individuo, ha una paura intrinseca di perdere l’integrita’ mentale, anche se tale sintomo può essere temporaneo. Il sostegno per favorire il senso individuale del controllo e di competenza è cruciale. Alcuni parenti, a causa delle loro paure e difficoltà, possono aggravare, anziché migliorare,il disturbo. DELIRIO… Le situazioni di delirio attivo e iperattivo sono angoscianti sia per i pazienti che per la famiglia :gli assistenti familiari osservano con maggiore frequenza rispetto agli stessi operatori sanitari i comportamenti dei pazienti e l'angoscia dell’esperienza del delirium , e pertanto richiedono una formazione continua e di sostegno psicosociale da parte di un team interprofessionale . Fattive e frequenti terapie di supporto possono essere spesso utili nella riduzione del disagio sociale della famiglia DELIRIUM.. In sintesi gli interventi sulla gestione non farmacologica del paziente possono essere cosi’ riassunti: 1)rendere fisicamente sicuro il paziente, e anche per il personale e familiare; 2)ridurre al minimo rumore,evitando luce e buio eccessivi; 3)fornire la stanza di campanello e altri prodotti essenziali visibili e a portata di mano 4)fornire la stanza di orologio e il calendario, che sono visibili dal letto 5)fornire la stanza di occhiali, apparecchi acustici, protesi se necessari 6)Comunicare in modo semplice, chiaro, conciso 7)spiegare ogni intervento prima di istituire la cura.
Scaricare