Toracica Medicina anno XXX · Supplemento 1 · 2010 CAT: il nuovo facile strumento per la misura dell’impatto clinico della BPCO Rassegna di fisiopatologia, clinica e riabilitazione cardiorespiratoria Organo ufficiale della Società Italiana di Medicina Respiratoria Medicina Toracica Anno XXX · Supplemento 1 · 2010 Organo ufficiale della Società Italiana di Medicina Respiratoria (SIMeR) CONSIGLIO DIRETTIVO SIMER Presidente S. Centanni (Milano) Presidente Eletto G.U. Di Maria (Catania) Past President L. Brusasco (Roma) Presidenti Onorari L. Allegra (Milano) G.W. Canonica (Genova) C. Grassi (Milano) E. Pozzi (Pavia) Vice Presidenti G.U. Di Maria (Catania) G. Viegi (Pisa) Segretario Generale L. Richeldi (Modena) Tesoriere C. Mereu (Pietra Ligure GE) Consiglieri L. Carratù (Napoli) N. Crimi (Catania) E.E. Guffanti (Casatenovo LC) R. Pellegrino (Cuneo) G. Viegi (Pisa) PRESIDENTI DEI GRUPPI DI STUDIO Allergologia ed Immunologia G. Liccardi (Napoli) Biologia Cellulare e Malattie Rare P. Rottoli (Siena) Pneumologia Interventistica e Chirurgia Toracica P. Foccoli (Brescia) Clinica A. Palla (Pisa) Epidemiologia L. Carrozzi (Pisa) Fisiopatologia Respiratoria S. Valente (Roma) Infezioni e Tubercolosi M.L. Bocchino (Napoli) Medicina Respiratoria del Sonno O. Resta (Bari) Qualità e Management in Pneumologia R.W. Dal Negro (Verona) Patologia Respiratoria in età avanzata N. Scichilone (Palermo) Oncologia M. Caputi (Napoli) Pneumologia Territoriale F. Blasi (Milano) Componenti Aggiunti per incarichi speciali F. Braido (Genova) G.W. Canonica (Genova) M. Cazzola (Napoli) G. Girbino (Messina) A. Sanduzzi Zamparelli (Napoli) Collegio dei Probiviri C. Saltini (Roma) S.A. Marsico (Napoli) R. Corsico (Pavia) Revisori dei Conti C. Romagnoli (Pavia) M.P. Foschino (Foggia) Anno XXX · Supplemento 1 · 2010 Medicina Toracica Organo ufficiale della Società Italiana di Medicina Respiratoria (SIMeR) Rivista fondata da Carlo Grassi (Pavia) Direttore Scientifico E. Pozzi (Pavia) Comitato di Redazione L. Carozzi (Pisa) F. Dente (Pisa) M. Gjomarkaj (Palermo) G. Lobefalo (Napoli) S. Nava (Pavia) G. Pelaia (Catanzaro) Segreteria di Redazione A.G. Corsico (Pavia) M. Luisetti (Pavia) Tel. 0382 501029 Fax 0382 503425 e-mail: [email protected] l Edizioni Internazionali srl Divisione EDIMES Edizioni Medico-Scientifiche - Pavia Via Riviera 39 - 27100 Pavia Tel. 0382 526253 Fax 0382 423120 e-mail: [email protected] Direttore Responsabile P.E. Zoncada Registrazione Trib. di Milano n. 729 del 18/10/2004 Variazione in corso CAT: il nuovo facile strumento per la misura dell’impatto clinico della BPCO Sommario 5 L’Anno del Respiro, la BPCO ed il Progetto CAT Franco Falcone 11 Comunicare la Bpco: l’approccio della medicina generale Antonio Infantino, Germano Bettoncelli, Franco Carnesalli, Luigi Toffolo, Roberto Marasso 16 Il questionario CAT (COPD Assessment Test) Roberto Walter Dal Negro 21 CAT: uno strumento utile anche in mano ai pazienti BPCO ✝ Mariadelaide Franchi Medicina Toracica • S1/2010 3 L’Anno del Respiro, la BPCO ed il Progetto CAT L’Anno del Respiro L’Unione Italiana Pneumologia (UIP), rappresentante dell’Associazione Italiana Pneumologi Ospedalieri (AIPO) e della Società Italiana Medicina Respiratoria (SIMeR), e la Federazione Italiana contro le Malattie Polmonari Sociali e la Tubercolosi (FIMPST) hanno promosso nel corso del 2009 una campagna di sensibilizzazione a livello nazionale denominata “ANNO DEL RESPIRO” (AdR), costituita da una serie di iniziative, coordinate tra loro, volte alla sensibilizzazione ed alla divulgazione della prevenzione delle malattie dell’apparato Respiratorio, all’azione sulle cause e sulla capacità di trattamento, nonché all’instaurazione di uno stabile rapporto di collaborazione sulle problematiche socio-sanitarie delle malattie respiratorie con le Istituzioni Pubbliche e Private. L’Anno del Respiro si è rivolto a tutti, Popolazione, Pazienti, Istituzioni, con l’obiettivo di informare per prevenire, migliorare l’offerta di salute respiratoria e promuovere campagne educazionali. Informare per prevenire significa promuovere la migliore conoscenza dei fattori di rischio da parte della popolazione e la consapevolezza dell’importanza e dell’efficacia della prevenzione. Migliorare l’offerta di salute respiratoria significa promuovere una equa distribuzione dei servizi pneumologici, una maggiore integrazione fra unità ospedaliere e servizi territoriali e una attivazione di assistenza domiciliare e riabilitativa. Promuovere campagne edu- cazionali significa favorire la conoscenza e la diffusione di stili di vita virtuosi e la sensibilità verso la tutela dell’ambiente e rispetto della collettività. Il nostro Paese è, da sempre, all’avanguardia nella cura e nello studio delle malattie respiratorie e questo ci permette, oggi, di mettere a disposizione di tutti i cittadini strumenti di prevenzione e cura di grande efficacia. I Presidi Pneumologici degli Ospedali Italiani, le Università Italiane e le Scuole di Specialità in Malattie dell’Apparato Respiratorio sono attrezzati a svolgere diagnosi e trattamenti mirati per ogni tipo di problema legato alla salute dei polmoni, nonché a fornire la crescita professionale dei Medici coinvolti in questa importante sfida. L’impegno degli Pneumologi Italiani e delle relative Associazioni, è costantemente rivolto alla sensibilizzazione di Enti, Istituzioni e Cittadini nei confronti delle malattie respiratorie. Il fine di tale impegno è la realizzazione di una più efficace tutela sanitaria dei cittadini attraverso la diagnosi precoce, la lotta al fumo e la divulgazione di un esame semplice, eppure spesso trascurato, come la spirometria. La campagna per la cura delle malattie respiratorie ed i rapporti con le Istituzioni Pubbliche ha puntato sulla salute respiratoria che ha un vero e forte elemento critico, l’insufficiente informazione. A fronte della gravità dei dati epidemiologici ed ambientali persistono infatti una insufficiente attenzione dell’opinione pubblica e delle Istituzioni ed una scarsa informazione e consapevolezza dei fatto- Franco Falcone Componente Comitato Anno del Respiro Medicina Toracica • S1/2010 5 nnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnn ri predisponenti l’insorgenza di patologie polmonari. Il decreto di formale indizione dell’Anno del Respiro firmato dalla Presidenza del Consiglio nella scorsa primavera ha consentito alle Società Pneumologiche di iniziare un cammino attraverso istituzioni importanti come il Ministero del Welfare ed oggi della Salute, il Ministero dell’Ambiente, il Ministero della Pubblica Istruzione, il Ministero dello Sport mentre la preparazione dell’evento ha condotto a rapporti con tutte le maggiori Associazioni di Pazienti e professionali. Il GARD Italia Il punto più importante dell’Anno del Respiro è stata la costituzione a Roma, sotto gli auspici del Ministero della Salute, del GARD Italia, ovvero della Sezione Italiana della Global Alliance against Chronic Respiratory Diseases, una organizzazione dell’OMS che promuove l’alleanza tra le istituzioni nazionali, i pazienti ed i professionisti interessati alle malattie respiratorie, in ogni singolo contesto nazionale. Lo sviluppo delle attività del GARD Italia, il cui Comitato Esecutivo Nazionale si è adesso insediato, consentirà un tavolo permanente con le istituzioni, le società professionali e le associazioni pazienti. In questo spazio dovranno trovare sviluppo le tematiche più importanti per le malattie respiratorie. Il messaggio principale che si è cercato di diffondere con l’Anno del Respiro e con il GARD Italia è stato che i polmoni hanno una funzione vitale ed un ininterrotto rapporto con l’ambiente esterno. I fattori di rischio legati all’ambiente sono tra le principali cause di danno per la salute dei polmoni ed ecco perché inquinamento atmosferico ed abitudini dannose, quali il fumo di tabacco, hanno portato, negli ultimi anni, ad un aumento esponenziale delle malattie respiratorie, generando una vera e propria “emergen6 Medicina Toracica • S1/2010 za polmoni” in tutto il mondo. In Italia le malattie respiratorie affliggono 10 milioni di persone, oltre 8 milioni in forma cronica, e provocano 112 mila morti ogni anno, 32 mila sono i casi di tumore ai polmoni che si riscontrano ogni anno nel nostro Paese, il 90% tra i fumatori, ma con una preoccupante impennata tra le donne non fumatrici. In Italia, secondo stime Istituto Superiore della Sanità, le fumatrici sono 4,7 milioni su un totale di 11,2 milioni. Questi dati impressionanti, confrontati con la stima dell’Organizzazione Mondiale della Sanità che prevede il passaggio delle malattie polmonari dalla terza alla prima causa di morte a livello globale entro il 2010, fanno emergere l’esigenza di una maggiore consapevolezza da parte di tutti. La BPCO In particolare la BPCO è la più grave malattia polmonare progressiva che, se non trattata adeguatamente può essere letale: in Italia e nei principali Paesi industrializzati uccide 60 persone e la cronicità e la gravità della malattia si associano a disabilità; nel complesso le persone con disabilità sono 2 milioni 600 mila e tale condizione è più diffusa tra le donne (6,1% contro 3,3% degli uomini). La BPCO è invalidante poiché costringe chi ne è affetto a continui controlli ed impone notevoli limitazioni alle normali attività quotidiane, andando così a incidere sulla qualità della vita del paziente; è disabile il 21% delle persone con BPCO. Insorgendo a seguito di fattori di rischio quali fattori ambientali, legati al fumo di sigaretta (anche passivo) e all’esposizione professionale a sostanze nocive (polveri, fumi e sostanze chimiche), inquinamento atmosferico, fattori individuali, di tipo genetico, dieta povera di sostanze antiossidanti (frutta e verdura), abuso di alcolici la BPCO non solo si può prevenire efficacemente, ma può anche essere trattata con successo. Se la malattia L’Anno del Respiro, la BPCO ed il Progetto CAT viene diagnosticata in maniera tempestiva è possibile migliorare notevolmente la qualità della vita di chi ne è affetto. Ecco perché è importante rinforzare la diagnosi precoce, promuovendo la collaborazione tra il medico di famiglia e lo specialista, senza mai dimenticare che il controllo delle abitudini dannose (come il fumo di tabacco) è il primo, indispensabile gesto di prevenzione delle malattie polmonari. Il profilo assistenziale della BPCO è oggi abbastanza ben definito nelle sue linee fondamentali e si distribuisce in un arco temporalmente molto lungo, nel quale la complessità assistenziale va dalla valorizzazione dei fattori di rischio nei soggetti non noti come malati, con conseguenti interventi di prevenzione primaria, applicabili a vaste aree di popolazione, fino al trattamento dell’invalidità funzionale avanzata, più o meno irreversibile, gestita mediante supporto meccanico permanente della funzione ventilatoria e sostituzione farmacologica permanente dei deficit di funzione di assorbimento di ossigeno. L’arco di tempo, nel quale il soggetto esposto a fattori di rischio manifesta conseguenze patologiche del danno, occupa alcuni decenni centrali della vita attiva e si conclude, con la morte per causa, dopo aver provocato invalidità per insufficienza della funzione respiratoria. L’invalidità è progressiva, poco o nulla reversibile, riduce la durata della vita, della quale occupa gli ultimi due decenni, ponendo a carico del soggetto malato e della collettività un gravosissimo impegno assistenziale, ma il carico economico di questo impegno sociale non è accettato dalla società mondiale che destina i fondi ad altre aree patologiche. I tentativi di limitare il carico economico dell’impegno sono costanti, fino ad assumere aspetti di negazione dell’assistenza e di vero e proprio razionamento delle cure, eticamente insostenibile nel confronto con i bilanci assistenziali delle altre patologie. Tuttavia il futuro vedrà comunque l’esplosione dei danni da BPCO e delle richieste assistenziali conseguenti perché, da un lato, la battaglia contro il fumo sarà sostenibile solo nei paesi sviluppati e già da ora essa è inaffrontabile negli altri paesi e, dall’altro, dovrà essere combattuta la battaglia contro l’inquinamento ambientale. Se infatti i paesi economicamente emergenti (Cina ed India in particolare) manterranno come modello di sviluppo quello degli “ex paesi sviluppati occidentali” le malattie polmonari da inquinamento saranno padrone del campo. In questo coro di evidenze gli pneumologi non possono trascurare di presidiare l’enorme oceano dell’area della prevenzione del rischio e dei fattori patogenetici dell’invalidità funzionale respiratoria, della sua diagnosi precoce e della sua lunghissima assistenza. Nel lungo percorso in cui si genera l’invalidità respiratoria gli pneumologi, in rete ospedale-territorio con i Medici di Famiglia e gli altri specialisti, devono collocarsi in grande numero a garantire un “sistema di prevenzione e cure”. Quando le morti per inquinamento saranno meno opinabili e meglio presentate al mondo scientifico, il mondo civile non riuscirà comunque a chiudere le autostrade e le industrie, né tenterà di fermare il progresso dei paesi emergenti. Non potrà farlo e sicuramente chiederà a gran voce un “sistema di diagnosi e cure per le pneumopatie invalidanti” derivanti dall’inalazione di fumi, vapori, particelle, perché cresce e si afferma la consapevolezza che la società dovrà fare i conti con la BPCO. Il peso di malattia della BPCO La BPCO è sottodiagnosticata, non solo nei suoi stadi precoci ma anche quando la funzione è già severamente compromessa, e ciò sorprende perché un esame semplice e poco costoso come la spirometria è disponibile ed è un forte preMedicina Toracica • S1/2010 7 nnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnn dittore di mortalità, indipendentemente dallo stato di fumo; nessun’altra patologia responsabile di una simile morbilità, mortalità e costi è altrettanto negletta dai responsabili della sanità che, malgrado la sua dimensione epidemiologica complessiva sia ancora poco nota, non la gestiscono come prevenibile e trattabile; nelle ultime decadi del secolo scorso la mortalità per BPCO è cresciuta del 163% mentre quella per coronaropatie ed ictus andava scemando del 59% e del 64%. Ottenere dati epidemiologici accurati sulla BPCO senza l’osservazione diretta del paziente (case finding spirometrico e clinico) non è facile, per il fatto che questa diagnosi non è stata ancora bene standardizzata e la codifica della malattia nei database di statistica sanitaria (mortalità e morbilità nei ricoveri ospedalieri e negli accessi al sistema sanitario) ha subito recenti modifiche, come l’introduzione nella 9° revisione del sistema di Classificazione Internazionale delle Malattie del codice diagnostico per “ostruzione cronica al flusso d’aria non altrimenti classificata” nella categoria “malattie polmonari croniche ostruttive e condizioni affini” che ingloba asma, bronchite cronica ed enfisema, che sono poi state ulteriormente sottospecificate nella 10° revisione. Ai dati di mortalità si associano i dati di perdita di vita valida, identificati con l’indice DALYs che misura gli anni di vita di buona qualità persi per invalidità; per la BPCO questi anni rappresentano l’1,9% di tutti gli anni di vita persi nel mondo per disabilità, pari a quasi 28 milioni nel 2002; gli anni di vita persi nel mondo (years of life lost YYLs) per BPCO nel 2000 erano 16,5 milioni e gli anni vissuti in disabilità (years lived with disability YLDs) quasi 10 milioni. La morbilità della BPCO presenta le medesime difficoltà di valutazione della mortalità per le scelte dei codici ICD da utilizzare per la diagnosi; nondimeno i dati di statistica sanitaria offrono basi informative utili a valutare l’impatto 8 Medicina Toracica • S1/2010 numerico sull’organizzazione sanitaria. Il numero di ricoveri per BPCO in Italia (DRG 88) rappresenta il 18% del totale dei ricoveri per cause respiratorie; dal 1999 si è avuta una costante diminuzione del numero assoluto di ricoveri per BPCO, contestualmente ad un aumento dei ricoveri per IR o per procedure di assistenza all’IR, che deve essere interpretata come un adattamento di compilazione delle SDO nelle quali la BPCO causa di IR viene registrata in seconda diagnosi dopo il codice dell’IR. Fortissimo l’impatto in età senile allorchè il tasso di ricovero nella popolazione >70 anni sale oltre il 2-3%/anno. La prevalenza della BPCO è molto variabile nel mondo; 32 sorgenti di dati da 17 paesi ed 8 regioni classificate dall’OMS, differenziate dai metodi di misura basati su spirometria, sintomi respiratori, selfreported diagnosi o opinione di esperti, riportano prevalenze variabili dallo 0,23% al 18,3%, le più basse basate sull’opinione degli esperti; in sei studi rigorosi, europei e nordamericani, con tassi estrapolabili all’intera regione o paese, la prevalenza va dal 4 al 10%. Un metodo semplice di stima della malattia sono le survey questionariali con prevalenza del 5,9% negli USA e 4,4% in Italia. La diagnosi spirometrica di BPCO si giova della conoscenza della riduzione nel tempo del volume espiratorio forzato nel primo secondo di espirazione (FEV1) come strumento di rilevazione, controllo e prevenzione dell’effetto invalidante dei danni da fumo nei fumatori sensibili, definita nel 1977 da Fletcher e Peto. Con questo famosissimo studio gli autori certificarono il ruolo patogeno del fumo, misurabile con relazione quantitativa, nella storia naturale dell’ostruzione ed il ruolo benefico di ogni intervento antifumo, a qualunque età, nella sua evoluzione verso l’invalidità; nel tempo tuttavia si è accesa una discussione sulla percentuale di fumatori nei quali comparirebbe la BPCO. L’Anno del Respiro, la BPCO ed il Progetto CAT Agli studi di Fletcher e Peto si fanno infatti risalire stime del 10-15%, divenute abituale riferimento di letteratura e considerate successivamente basse ed alzate fino al 30-50%. L’assenza di diagnosi preventiva negli studi longitudinali sulla BPCO risale in genere alla non esecuzione della spirometria ma, mentre la presenza di rischio fumo giustifica una spirometria precoce, anche i sintomi possono avere un ruolo predittivo. La presenza di rischio fumo e di sintomi clinici di allarme dovrebbe richiamare la necessità di una spirometria; la precocità di rilievo dell’ostruzione spirometrica, anche in assenza di sintomi di patologia respiratoria, ha infatti un valore determinante nelle scelte assistenziali rivolte alla prevenzione dell’evoluzione verso l’invalidità perché il progredire del danno si prolunga per tutta la vita del paziente. Il rapporto tra storia naturale dell’ostruzione e scelte assistenziali nella BPCO è evidente e le linee guida relative alla BPCO hanno progressivamente stabilito una evoluzione per stadi di gravità prevalentemente stratificati sulla base del peggioramento del FEV1, al quale viene comunque ricollegato un profilo di intervento farmacologico e non farmacologico. Tale stratificazione non ha un impatto solamente clinico ma definisce profili di costo crescente della patologia in relazione alla prevalenza degli stadi di gravità. La distribuzione percentuale della BPCO per stadio di gravità non è finora stata oggetto di studi sistematici sulla popolazione generale e sulla popolazione malata; alcuni studi hanno in parte affrontato il problema con risultati che non possono essere definitivi ma utili per inquadrare il problema della distribuzione di gravità in rapporto ai costi correlati. Sulla base degli studi disponibili è possibile ipotizzare che la casistica BPCO tenda a suddividersi al 50% in due grandi categorie, i casi meno gravi con il FEV1 ≥80% del predetto e gli altri con il FEV1 <80%. Considerando una ipotetica casi- stica di 100 casi avremmo 50 casi in stadio I mild, 30 casi in stadio II moderate, 10 casi in stadio III severe e 10 casi in stadio IV very severe, considerando che il criterio fisso (FEV1/FVC <70%) rischia comunque di sovrastimare l’ostruzione nei soggetti >50 anni e di sottostimarla <50 anni. La patologia tende ad evolvere verso l’insufficienza respiratoria. In Italia non esistono dati ufficiali ma, in base alle forniture commerciali, si può ritenere che circa 100.000 persone siano trattate per IR ogni anno, circa 20.000 con ventiloterapia domiciliare e circa 60.000 con ossigenoterapia domiciliare a lungo termine (LTOT), con un carico economico globale per il Sistema Sanitario Nazionale (SSN) che ammonta a circa 250.000.000 di Euro/anno ed un costo paziente di circa 4.500 e 6.500 per paziente/anno. L’invalidità e l’IR risultano comunque correlate agli stadi più avanzati della patologia e del tutto ipotizzabili sulla base della distribuzione degli stadi delle patologie ostruttive e dei dati di letteratura che emergono per tali fasi. Nei soggetti con BPCO moderato-severa la riacutizzazione è la causa più frequente di decadimento del quadro clinico funzionale e coloro che sono considerati “frequent exacerbators” hanno anche un decadimento del FEV1 significativamente più accelerato. Le riacutizzazioni costituiscono un rischio di riacutizzazione, così come i precedenti ricoveri costituiscono rischio di ricovero per riacutizzazione di BPCO e di maggior rischio di morte. La dimensione epidemiologica delle patologie ostruttive e la loro lunga storia naturale generano inoltre con facilità costi assistenziali e sociali che si distribuiscono in base all’evoluzione della malattia. La BPCO ha un forte impatto sociale come generatrice di abbandono del lavoro. Le riacutizzazioni sono il driver dei costi e la loro prevenzione li riduce. Il costo della BPCO può addirittura esseMedicina Toracica • S1/2010 9 nnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnn re stratificato in base al FEV1, prevedendo un aumento di tutti i determinanti dei costi in base al FEV1. In particolare i costi risiedono nei ricoveri e in essi nel trattamento dell’insufficienza respiratoria; il trattamento richiede risorse ma ormai è dimostrato che l’intervento con ventilazione non invasiva porta ad un basso rischio di mortalità, di fallimento, di necessità di intubazione e di complicazioni ed è la prima linea di intervento in aggiunta alla usual care per trattare l’insufficienza respiratoria secondaria alla riacutizzazione nella BPCO e deve essere fatta presto. La gestione ospedaliera delle riacutizzazioni può avere alternative nella home hospitalization con alterne vicende. Il ruolo del CAT per i medici e gli specialisti Lo strumento CAT consente ai clinici ed ai pazienti di avere un mezzo per valutare 10 Medicina Toracica • S1/2010 lo stato di salute ed il follow up del paziente, in grado di supplementare le misure funzionali e di aiutare a prevedere il rischio di riacutizzazione. Il risultato del CAT identifica le aree di difficoltà e peggioramento della situazione come strumento di controllo interno all’evoluzione del paziente e non come confronto numerico con altri soggetti. Malgrado ciò lo strumento consente un miglioramento della comunicazione tra clinico e paziente ed una valutazione condivisa dello stato di severità della malattia. Lo strumento è breve, semplice ed in grado di misurare e monitorare la BPCO, con buone proprietà di misura ed è sensibile allo stato di malattia. Indipendentemente dal ruolo degli strumenti usuali di misura come la spirometria lapresenza di uno strumento semplice nell’abitudine di confronto tra pazienti e medici può rappresentare un primo approccio di continuità di indagine e di valutazione correlabile al management per i singoli pazienti. Comunicare la Bpco: l’approccio della medicina generale La BPCO: un male silenzioso La Broncopneumopatia Cronica Ostruttiva (BPCO), malattia caratterizzata essenzialmente da una ostruzione persistente e non completamente reversibile delle vie aeree associata ad importanti comorbidità extrapolmonari, è una condizione patologica complessa di frequente riscontro nella pratica clinica quotidiana del medico di famiglia, che pertanto è la figura più idonea al suo riconoscimento e alla sua gestione in collaborazione con lo specialista pneumologo. La BPCO è una malattia polmonare progressiva che colpisce in media il 4,5% della popolazione, e che si conclude irrimediabilmente con l’exitus una volta evoluta fino agli stadi più avanzati: in Italia e nei principali Paesi industrializzati circa 60 persone al giorno muoiono per BPCO, che è anche l’unica malattia cronica per la quale l’aspettativa di vita si è ridotta negli ultimi 40 anni in ragione di un incremento della mortalità pari al 163%. L’OMS prevede che nel 2020 la BPCO sarà la terza causa di morte a livello mondiale quando solo alcuni anni fa era attestata al dodicesimo posto fra tutte le cause di morte della popolazione generale. La BPCO è anche una malattia invalidante lungo il suo decorso, poiché negli stadi più avanzati, costringe chi ne è affetto a continui controlli e impone notevoli limitazioni alle normali attività quotidiane, andando così a incidere sulla qualità della vita del paziente. L’OMS stima la malattia come quinta causa di disabilità nel mondo ed è disabile il 21% delle persone con BPCO. Diversi sono i fattori di rischio che possono, in caso di esposizione continuativa e/o massiva, condizionare la comparsa della malattia e tra questi il fumo di sigaretta (anche passivo) è senza alcun dubbio il principale, seguito da fattori ambientali come l’esposizione professionale a sostanze nocive (polveri, fumi e sostanze chimiche) o l’inquinamento atmosferico. Un importante ruolo quali fattori di rischio giocano anche l’asma bronchiale, le ripetute infezioni delle vie aeree, fattori individuali di tipo genetico, gli stati di cattiva nutrizione o carenziali e lo stato socio-economico in generale. La BPCO non solo si può prevenire efficacemente implementando le azioni contro il fumo di sigaretta a qualsiasi livello, ma può anche essere trattata efficacemente una volta individuata. È però purtroppo riconosciuto che la BPCO è largamente sottodiagnosticata essendo una malattia paucisintomatica e sottostimata ai primi stadi (anche perché spesso confusa con i sintomi dell’invecchiamento). In Italia viene infatti diagnosticato solo il 25% circa dei casi e spesso con grave ritardo. Se la malattia viene diagnosticata precocemente è possibile rallentarne la progressione e migliorare notevolmente la qualità della vita di chi ne è affetto. Antonio Infantino Germano Bettoncelli 1 Franco Carnesalli 3 Luigi Toffolo 3 Roberto Marasso 1 AIMEF, Associazione Italiana Medici di Famiglia; 2 SIMG, Società Italiana di Medicina Generale; 3 METIS-FIMMG, Società scientifica dei Medici di Medicina Generale. 1 2 Medicina Toracica • S1/2010 11 nnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnn BPCO: diagnosi precoce Per l’identificazione precoce dei soggetti ammalati è necessaria un’anamnesi mirata sullo stile di vita e sui fattori di rischio, soprattutto sul fumo di sigaretta. L’anamnesi può quindi essere utilmente integrata da poche semplici domande per evidenziare la presenza dei sintomi più caratteristici come tosse ed espettorato frequenti, e la dispnea con conseguente diminuzione eventuale della tolleranza allo sforzo. Le Linee Guida GOLD propongono uno schema a 5 domande per semplificare ulteriormente l’indagine anamnestica: 1. Hai tosse e catarro frequentemente? SI/NO 2. Fai fatica a respirare rispetto ai tuoi coetanei? SI/NO 3. Hai limitato l’attività fisica per questo? SI/NO 4. Hai più di 40 anni? SI/NO 5. Sei un fumatore o lo sei stato? SI/NO Per la diagnosi precoce di BPCO, in presenza di un forte sospetto diagnostico, è indispensabile che il paziente esegua anche solo una semplice spirometria forzata espiratoria. La presenza di una ostruzione bronchiale non completamente reversibile, e pertanto la diagnosi di BPCO, viene confermata, compatibilmente con il quadro clinico complessivo, dal riscontro di un rapporto FEV1/FVC post-broncodilatatore inferiore al 70% del valore predetto. Il risultato dell’esame spirometrico consente anche di stadiare il paziente in una delle classi GOLD o ERS, da cui derivano poi le indicazioni terapeutiche idonee a ciascuna classe. BPCO: qualità di vita e comunicazione medico-paziente La sola valutazione della funzionalità respiratoria, per quanto indispensabile per la diagnosi e la stadiazione, non è suffi12 Medicina Toracica • S1/2010 ciente per valutare l’impatto della BPCO sulla qualità di vita che può essere anche particolarmente pesante perché i pazienti vivono spesso esperienze molto negative dovute al peggioramento dei sintomi, come la perdita del sonno, l’ansia e la depressione, la limitazione dell’autonomia fisica (1). Attualmente sono disponibili diversi questionari (SGRQ, CRQ, CCQ) in grado di indagare la qualità di vita del malato di BPCO, obiettivo che appare troppo generico così come espresso. In realtà tali questionari, che possono essere somministrati più volte nel corso del tempo, consentono al paziente di esprimere con maggiori sfumature la “soggettività” della malattia in quel determinato momento e al medico di comprenderla più profondamente al di là della “oggettività” dei tecnicismi, per creare insieme un’alleanza più forte nella cronicità e pertanto un progetto terapeutico dinamico che si possa adattare al decorso della malattia, che come è noto, è costellato di riacutizzazioni. Si tratta di questionari tutti affidabili, validi e utilizzati nei trial clinici, ma con il limite di avere algoritmi troppo complessi e di essere dispendiosi in termini di tempo rispetto alla pratica clinica. Il SGRQ (Saint George Respiratory Questionnaire) ad esempio, tra i più usati, è un questionario diviso in tre livelli di indagine (sintomi, capacità e autonomia) esplorati attraverso ben 50 item. Comunicare con il paziente BPCO in Medicina Generale: criticità e risorse La BPCO è una patologia cronica che richiede al medico generale un impegno costante e protratto nel tempo, a partire dalle fasi iniziali, quelle della prevenzione primaria e secondaria. In tutto il mondo tale compito trova difficoltà ad essere adeguatamente espletato, per lo meno nei modi che la preoccupante crescita Comunicare la Bpco: l’approccio della medicina generale del problema BPCO e la sua gravità farebbero auspicare. In Europa altri sistemi sanitari, sicuramente evoluti, come l’NHS inglese, hanno negli ultimi anni dovuto ricorrere a forme di incentivazione economica aggiuntiva per ottenere dai medici un maggior impegno nel perseguire almeno acuni degli standard di processo assistenziale previsti dalle raccomandazioni della letteratura scientifica (National Health Service Confederation, British Medical Association. Investigating in general practice: the new GMS contract. London, National Health Service Confederation, British Medical Association, 2003). Anche questi interventi tuttavia hanno mostrato dei limiti ed hanno sollevato critiche, a testimonianza del fatto che la cura della BPCO, per essere davvero efficace, richiede la risoluzione di numerose e complesse questioni. E dimostrato che in molti casi agli occhi dei pazienti la BPCO non appare in realtà un problema così allarmante quanto altre condizioni morbose e che questo atteggiamento genera una sottostima dei fattori di rischio e una scarsa attenzione alle raccomandazioni dei sanitari. Il fatto che in buona misura la malattia sia correlata al fumo di tabacco e che spesso il paziente non riesca ancora a maturare la decisione di smettere, unitamente ai sentimenti di ansia, depressione, scoraggiamento e rabbia che il sentirsi giudicati e disapprovati dai propri famigliari o dal proprio medico suscitano, rappresenta un’ostacolo ulteriore verso la buona gestione della BPCO. Sebbene non accada quasi mai che il paziente si presenti spontaneamente per chiedere informazioni su questa malattia, così come del resto è piuttosto raro che chieda un aiuto per smettere di fumare, è per contro un preciso dovere del medico quello di rivolgersi al paziente di propria iniziativa, proponendo un aiuto sul problema del fumo e ponendo il sospetto clinico di malattia nei soggetti a rischio o con sintomatologia compatibile. Tale compito, che pure deve essere svolto in ogni occasione, deve trovare attuazione soprattutto durante l’incontro nello studio medico. È questa la sede in cui viene predisposto il piano di cura del paziente, dove si devono fornire tutte le relative informazioni e le istruzioni necessarie, il luogo soprattutto in cui deve essere stipulata quell’alleanza terapeutica tra medico e paziente, che punta a rallentare per quanto possibile il decorso della malattia. In questo luogo il medico generale esercita i suoi compiti assistenziali con pochi, semplici strumenti tecnici, in una condizione lavorativa segnata in genere da tempi ristretti e complicata dalla necessità di gestire nello stesso incontro più problemi, sia dello stesso paziente che, non di rado, per interposta persona. Ancora decisamente rari sono gli studi di medicina generale dotati di spirometri, mentre cominciano ad essere più diffusi gli strumenti per misurare la saturimetria. Forse anche per questo le diagnosi di BPCO in medicina generale, oltre ad essere sottostimate di circa il 50%, presentano solo in circa il 30% dei casi un dato spirometrico a supporto (Database Health Search 2008). Se si considera che nella BPCO l’obiettività del paziente è molto spesso assente o comunque nel complesso poco significativa, almeno fino agli stadi di gravità più avanzati, si comprende come il colloquio tra medico e paziente rappresenti un momento di assoluta importanza nella gestione della patologia. A questo momento relazionale molto verosimilmente il medico generale si affida non solo per la diagnosi iniziale, ma anche per il successivo follow up del paziente. Non sappiamo pressochè nulla di come in realtà venga condotto questa relazione, con quali obiettivi, tecniche, risultati e grado di soddisfazione da parte del paziente. Ciò malgrado i medici generali, pur privi di una formazione scolastica orientata a gestire adeguatamente la Medicina Toracica • S1/2010 13 nnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnn comunicazione, di fatto ne fanno pratica quotidiana, facendo ricorso alle proprie doti personali ed alla propria esperienza. E possibile che in certi casi una comunicazione non sostenuta da un’idonea preparazione rischi di dare al medico l’impressione di assorbire un’ingiustificabile quantità di tempo, specie quando non sia centrata su informazioni riguardanti sintomi, dati tecnici e di laboratorio. Nel contempo, dall’altro lato della scrivania, c’è un paziente desideroso di ricevere informazioni che lo aiutino a capire con cosa realmente avrà a che fare, quale futuro debba attendersi, se esistano cure valide per lui, se debba o meno essere preoccupato di non poter condurre una vita normale. Per vari motivi tutto questo il paziente non sempre riesce ad esprimerlo e così purtroppo, quando gli accade di lasciare lo studio medico con gli stessi interrogativi con cui era entrato, il suo grado di soddisfazione ed il giudizio sulla visita appena conclusa ne risultano fortemente condizionati. Alcune caratteristiche personali del paziente possono influire sull’efficacia della comunicazione. La lenta evoluzione della BPCO fa sì che prevalentemente essa si renda sintomatica nei soggetti già anziani, in persone cioè nelle quali problemi di comorbilità, di declino cognitivo, di sfiducia nelle proprie aspettative di salute, condizionano fortemente il vissuto della malattia e la propria disponibilità a farsi carico dell’impegno necessario alla sua gestione. Queste limitazioni devono essere colte dal medico ed affrontate trovando gli strumenti adeguati per instaurare il tipo di comunicazione più efficace. Un’ulterioreo fattore su cui riflettere è che la BPCO trova maggior riscontro nelle classi sociali di livello più basso, proprio quelle che risultano più svantaggiate nell’accesso ai servizi del SSN e nella messa in pratica delle raccomandazioni di educazione alla salute. 14 Medicina Toracica • S1/2010 Proprio le condizioni socio-culturali possono rappresentare un ulteriore ostacolo quando il medico utilizza un linguaggio non idoneo ad essere compreso dal paziente che ha di fronte. Le numerose criticità che si frappongono alla realizzazione di una efficace comunicazione tra medico generale e paziente BPCO, creano le premesse per impedire l’attuazione di un piano di cura capace di raggiungere gli outcomes che le risorse terapeutiche oggi disponibili possono consentire. Programmare ed attuare un piano di cura efficace richiede, in premessa, che il medico abbia un’idea il più possibile precisa delle condizioni cliniche del paziente, che comprenda il grado di impatto della malattia sulla sua vita, che sia in grado di «restituire» e condividere queste informazioni, così da conquistarne la fiducia e la disponibilità. La valutazione funzionale del paziente al momento della diagnosi e nelle fasi successive della malattia, tanto indispensabile quanto poco praticata in medicina generale, non basta a comprendere la complessità di un fenomeno che per molti aspetti richiede ancora di essere studiato e meglio conosciuto e che nel vissuto personale assume connotazioni ed importanza assolutamente differenti da un paziente all’altro. Il medico che opera nell’ambito delle cure primarie non disponendo normalmente di strumenti di valutazione funzionale, deve sfruttare al meglio il colloquio con il paziente, ottimizzandolo attraverso la standardizzazione delle domande, così da comprendere non solo lo stato di salute attuale del paziente, ma anche le variazioni intercorse rispetto all’incontro precedente. Con queste informazioni il medico è in grado di intervenire adattando il piano terapeutico alle eventuali nuove esigenze, riallineando di volta in volta i propri obiettivi clinici con quelli del proprio paziente. Il tutto coniugando al meglio l’ottimizza- Comunicare la Bpco: l’approccio della medicina generale zione dei tempi con la soddisfazione del paziente. Attraverso questo processo è possibile superare il limite della compliance del paziente, un comportamento non necessariamente basato sull’aquisizione consapevole della propria condizione ed una partecipazione attiva al processo di cura, puntando invece alla concordance, una condizione in cui decisioni il più possibile informate circa la diagnosi ed il trattamento, i benefici ed i rischi, aiutando entrambi gli attori a sviluppare una piena collaborazione in un’equilibrata alleanza terapeutica capace di ottimizzare tutti i potenziali benefici della cura medica. BIBLIOGRAFIA 1.Adams SG, Anzueto A.A. Pharmaco therapeutic Approach to Improving Health-Related Quality of Life for Patients With Chronic Obstructive Pulmonary Disease: A Narrative Review, Clinical Pulmonary Medicine 16(3): 115126, May 2009. 2.Jones P, Harding G, Wiklund I, Berry P, Leidy N, Improving the process and outcome of care in COPD: development of a standardised assessment tool, Primary Care Respiratory Journal (2009); 18(3): 208-215. 3.Jones PW, Harding G, Berry P, Wiklund I, Chen W-H and Kline Leidy N, Development and first validation of the COPD Assessment Test, Eur Respir J 2009; 34: 648-654. Medicina Toracica • S1/2010 15 Il questionario CAT (COPD Assessment Test) Roberto Walter Dal Negro U.O.C. di Pneumologia, ULSS22 Regione Veneto, Ospedale Orlandi, Bussolengo, Verona La Bronco-Pneumopatia Cronica Ostruttiva (BPCO) rappresenta una delle maggiori cause di morbilità e mortalità a livello mondiale (1, 2), e anche nel nostro Paese la BPCO interessa circa il 10% degli adulti di età superiore ai 40 anni. Lo scopo principale del trattamento della BPCO è quello di ridurre i sintomi della malattia e di mantenere al miglior livello possibile lo stato di salute del paziente. A tale riguardo, le maggiori istituzioni scientifiche internazionali, fra le quali l’American Thoracic Society (ATS); la European Respiratory Society (ERS); le Linee Guida GOLD, hanno pubblicato e divulgato comuni raccomandazioni al fine di favorire la diagnosi e il trattamento più appropriato della BPCO (3, 4). Tuttavia, nonostante tali sforzi congiunti, ancora una considerevole quota di pazienti risultano ampiamente sottovalutati sia dal punto di vista diagnostico che terapeutico (5-9). Ciò fa sì che l’impatto economico e socio-economico della malattia, già di per sé molto elevato, sia in continua e preoccupante espansione a causa soprattutto delle ancora troppo frequenti emerache dalla perdita di produttività provocate dalla malattia non controllata (5-7). Anche in Italia, oltre il 70% del costo di malattia è tuttora riconducibile ai costi diretti, nella loro grande maggioranza causati dalle ospedalizzazioni ordinarie ripetute, dal ricorso alle strutture ospedaliere specialistiche e/o di emergenza e alle visite mediche non programmate (8). Nel loro complesso, tali evidenze stanno ad indicare come la BPCO, nonostante il suo elevato impatto sul paziente, sia dal 16 Medicina Toracica • S1/2010 punto di vista fisico che emozionale, risulti ancora diffusamente sottostimata anche in chiave terapeutica, principalmente in virtù della sua sotto-diagnosi. Sono molti i motivi che possono essere chiamati in causa: l’insufficiente percezione della BPCO come reale malattia (e ciò soprattutto nei suoi primi stadi evolutivi); l’ancora troppo scarso ricorso alla diagnostica strumentale specialistica, anche a quella di primo livello (spirometria) per una più oggettiva definizione e stadiazione; la disomogenea offerta di prestazioni specialistiche di tipo pneumologico che ancora affligge il nostro Paese; la scarsa attitudine ad un trattamento appropriato e di lunga durata anche nei pazienti già diagnosticati; la scarsa disponibilità di tempo e quindi la difficoltà da parte del medico di medicina generale di inquadrare tempestivamente tale genere di pazienti, ed infine, l’effettiva difficoltà anche da parte del paziente a saper rappresentare in modo preciso al proprio medico la sua condizione di salute, spesso percepita (e quindi riferita) in maniera impropria (9). Si tratta, comunque, di una patologia cronica per la quale un disease management più attento potrebbe produrre miglioramenti sostanziali in termini di stato di salute e di qualità di vita: ma per ottenere un tale risultato non si può prescindere da un altrettanto attento ed efficace rapporto fra medico e paziente, entrambi resi in grado di comprendersi sui molti aspetti preolematici della malattia BPCO, e quindi di sinergizzare. Ad oggi, uno dei punti più critici a tale riguardo è sicuramente rappresentato dalla difficoltà a poter disporre di strumenti Il questionario CAT semplici, e al contempo riproducibili e specifici, in grado di rendere consapevole sia il medico che il paziente della effettiva rilevanza dei sintomi respiratori diurni e notturni di quest’ultimo, oltre che delle sue limitazioni nella vita quotidiana, del suo effettivo stato di salute e della sua qualità di vita. Tutti elementi imprescindibili per poter intercettare il nuovo sospetto per BPCO o poter meglio inquadrare il paziente con BPCO già noto come tale, ma che verosimilmente si trova in condizione evolutiva o in una fase più critica. Investire culturalmente in questa particolare aerea di intervento potrebbe infatti portare ad un sensibile migliora- Esempio: Sono molto contento 0 ✗ 2 1 3 mento dell’attuale approccio gestionale della malattia, sia dal punto di vista diagnostico, che terapeutico, che, infine, di monitoraggio degli esiti. Anche se gli attuali questionari specifici per la misurazione della qualità della vita (ad es. il St. George’s Respiratory Questionnaire - SGRQ) sono in grado di rappresentare abbastanza bene le criticità del paziente con BPCO, è talmente lungo il tempo richiesto per una corretta compilazione che il loro impiego nella routine clinica risulta di fatto inesistente, e non solo nel nostro Paese. Di fatto c’è un grande bisogno di strumenti di misura che risultino in grado 4 5 Sono molto triste PUNTEGGIO Non tossisco mai 0 1 2 3 4 5 Tossisco sempre Il mio petto è completamente libero da catarro (muco) 0 1 2 3 4 5 Il mio petto è tutto pieno di catarro (muco) Non avverto alcuna sensazione di costrizione al petto 0 1 2 3 4 5 Avverto una forte sensazione di costrizione al petto Quando cammino in salita o salgo una rampa di scale non avverto mancanza di fiato 0 1 2 3 4 5 Quando cammino in salita o salgo una rampa di scale avverto una forte mancanza di fiato Non avverto limitazioni nello svolgere qualsiasi attività in casa 0 1 2 3 4 5 Avverto gravi limitazioni nello svolgere qualsiasi attività in casa Mi sento tranquillo ad uscire di casa nonostante la mia malattia polmonare 0 1 2 3 4 5 Non mi sento affatto tranquillo ad uscire di casa a causa della mia malattia polmonare Dormo profondamente 0 1 2 3 4 5 Non riesco a dormire profondamente a causa della mia malattia polmonare Ho molta energia 0 1 2 3 4 5 Non ho nessuna energia Il logo COPD Assessment Test e CAT è un marchio registrato del gruppo di società GlaxoSmithKline. © 2009 GlaxoSmithKline. Tutti i diritti riservati. PUNTEGGIO TOTALE Figura 1 - Il questionario CAT nella versione originale. Medicina Toracica • S1/2010 17 nnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnn Figura 2 - Sensibilità del CAT nelle variazioni dello stato di salute in corso di BPCO. di favorire un efficace scambio di informazioni fra paziente e medico di riferimento: certo è che per essere utile ed efficace tale relazione si dovrebbe basare sull’interscambio di informazioni attendibili, sensibili, specifiche, ma anche parimenti comprensibili e valutabili da entrambi. Dalla disponibilità e dall’impiego di strumenti di tale genere ne trarrebbe sicuro vantaggio la gestione della BPCO nel suo insieme: in altre parole, ne trarrebbe beneficio il paziente in termini di miglioramento degli outcomes clinici, così come i gestori della salute pubblica e l’intera società in termini di maggior appropriatezza degli interventi e conseguente ridotto assorbimento di risorse. Del tutto recentemente è stato validato un questionario breve e molto semplice (il questionario CAT: COPD Assessment Test), che ha come obiettivo la valutazione dell’impatto della BPCO sullo stato di salute del paziente. Nella sua versione definitiva, esso si compone di otto quesiti (ognuno con una scala di valore da 0 a 5; range dello score 0-40), selezionati fra molti altri perchè dotati del più elevato contenuto informativo ed in grado pertanto di rappresentare più fedelmente un ampio ventaglio di situazioni cliniche in corso di BPCO. Si tratta di uno strumento che si è dimostrato preciso ed estremamente semplice, facil- 40 35 30 CAT score 25 20 15 10 5 0 Stabile 18 Medicina Toracica • S1/2010 Acuta Tabella 1 I diversi domini del CAT. Tosse Produzione di secrezioni Costrizione toracica Mancanza di respiro a fare le scale Attività domestiche Disinvoltura a vivere in casa Qualità del sonno Energia mente comprensibile, oltre che di facilissima e rapida compilazione da parte del paziente (10) (Figura 1). Gli otto quesiti attengono a diversi domini: i quesiti relativi alla presenza di tosse e secrezioni hanno mostrato un grande potere discriminante soprattutto in corso di BPCO di gravità più lieve, mentre quelli relativi al senso di costrizione toracica e ad alcuni aspetti della vita quotidiana hanno rivelato un maggior potere discriminante nelle forme più gravi di malattia. I rimanenti items si sono mostrati di valore discriminante in presenza di alterazioni dello stato di salute di entità moderata (10) (Tabella 1). Sulla base dei dati raccolti in sei Paesi europei, i test di consistenza interna del questionario hanno confermato che, indipendentemente da differenze linguistiche, il CAT rappresenta uno strumento adatto ed affidabile per la misura dello stato di salute correlato alla BPCO valutata dal versante del paziente. Questo aspetto è particolarmente rilevante perché garantisce la validità e la rilevanza del CAT come strumento internazionale e transculturale globale di valutazione e confronto dell’impatto della a BPCO, e quindi la sua utilità sia per scopi clinici che di ricerca. Il questionario CAT si è inoltre dimostrato assai sensibile alle variazioni intrapaziente dello stato di salute in corso di BPCO, ed in particolare alla variazione fra fase di stabilità clinica e fase di riacutizzazione della malattia (Figura 2). Non a caso, anche il livello di correlazione Il questionario CAT 40 35 30 25 CAT Score 20 15 10 pazienti stabili (n=227): r=0.8 pazienti con esacerbazione (n=67) 5 0 10 20 30 40 50 SGRQ score Figura 3 - Correlazione fra CAT e SGRQ. con la versione specifica per la BPCO del St. George’s Respiratory Questionnaire è risultata particolarmente elevata (r=0.80) (10) (Figura 3). Il questionario CAT si propone quindi come strumento semplice e sensibile capace di fornire a pazienti e medici una misura attendibile dello stato di salute correlate alla BPCO: proprio in virtù di queste sue peculiari caratteristiche esso risulta particolarmente utile nell’uso clinico routinario, soprattutto finalizzato al monitoraggio clinico e terapeutico a lungo termine dei pazienti con BPCO (Figura 4). È evidente che poter finalmente disporre di uno strumento in grado di garantire una comunicazione ed una interrelazione medico-paziente rapida, precisa e basata su dati oggettivi facilmente comprensibili e partecipabili da entrambe le parti non potrà che condurre ad un sensibile miglioramento dell’impatto clinico e socio-economico della BPCO, nonché della sua gestione terapeutica (Figura 5). Figura 5 - Modello interpretativo (www.catestonline.org). Il CAT è: Il CAT NON è: 1 - È uno strumento semplice, breve, validato e standardizzato 1 - Uno strumento diagnostico 2 - Una misura oggettiva dell’impatto della BPCO sul paziente 2 - Il sostituto dei test di funzione respiratoria 3 - Uno strumento di pratica clinica quotidiana e di libero impiego 3 - Un marker esclusivo di gravità Figura 4 - Cos’è e cosa non è il CAT. Medicina Toracica • S1/2010 19 nnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnn Bibliografia 1.WHO. COPD: Burden. World Health Organization [Online] http://www.who.int/ respiratory/copd/burden/en/index.html 2.National Center for Health Statistics, National Health Interview Survey, 1982-1996, 1997-2002. Information cited in: American Lung Association, Epidemiology and Statistics Unit. Trends in Chronic Bronchitis and Emphysema: Morbidity and Mortality. April 2004. 3.Global Initiative for Chronic Obstructive Lung Disease. Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease. 200; 1-30. http://www.goldcopd.com/ GuidelinesResources.asp 4.ATS/ERS Task Force (2004). Standards for the diagnosis and management of patients with COPD. www.thoracic.org/ copd 5.Mannino DM, Homa DM, Akinbami LJ, Ford ES, Redd SC. Chronic Obstructive Pulmonary Disease Surveillance - United States, 1971-2000. In: Surveillance Summaries, August 2, 2002. MMWR 2002; 51 (No. SS-6): 1-16. 20 Medicina Toracica • S1/2010 6.Mannino DM, Gagnon RC, Petty TL, Lydick E. Obstructive lung disease and low lung function in adults in the United States: data from the National Health and Nutrition Examination Survey, 19881994. Arch Intern Med 2000; 160: 16831689. 7.Confronting COPD in America: Executive Summary (2008); http://www.aarc.org/ resources/confronting_copd/exesum.pdf (last accessed 03 April 2009). 8.Dal Negro RW, Tognella S, Donner CF, Tosatto R, Dionisi M, Turco RP. Costs of chronic obstructive pulmonary disease (COPD) in Italy: the SIRIO study (Social Impact of Respiratory Integrated Outcomes). Respiratory Medicine 2007; 102: 92-101. 9.Dal Negro RW, Bonadiman L, Turati C, Turco P. Clinical and pharmacoeconomic profile of COPD patients with FEV1 5060% predicted: pilot study on the impact of the estende ondication of ICS/LABA. Ther. Adv. Respir. Dis 2009; 3: 51-58. 10.Jones PW, Harding G, Berry P, et al. Development and first validation of the COPD Assessment test. Eur Respir J 2009; 34: 648-654. CAT: uno strumento utile anche in mano ai pazienti BPCO L’Associazione Italiana Pazienti BPCO è stata costituita il 24 giugno 2001 allo scopo di unire i pazienti BPCO in una lotta determinata ad ottenere una maggiore attenzione da parte delle Istituzioni e dell’opinione pubblica nei confronti del malato cronico respiratorio e, di conseguenza, più adeguati interventi di tutela e misure per una migliore qualità della vita. L’Associazione ha lo scopo di accrescere sulla base delle più recenti acquisizioni scientifiche la conoscenza della malattia e della sua gestione da parte dei pazienti e dei loro familiari, al fine di migliorarne le condizioni di salute e la qualità della vita. Si rende interlocutore delle Istituzioni, per conseguire interventi, anche di tipo legislativo, mirati a migliorare la tutela del paziente cronico respiratorio, a promuovere campagne di informazione, di educazione e di prevenzione e a sostenere la ricerca scientifica medica e farmacologica. Allo scopo di conoscere la percezione della malattia, l’Associazione Italiana Pazienti BPCO, ha condotto una ricerca presso i pazienti con BPCO. Con questa ricerca si è inteso verificare: Il vissuto del paziente BPCO sulla patologia e sulle cure effettuate, i comportamenti messi concretamente in atto dai pazienti BPCO, la percezione dei pazienti BPCO sulle informazioni in loro possesso circa la patologia, le reazioni dei pazienti BPCO di fronte a informazioni base ma esaustive sulla patologia, la capacità di tali informazioni di indurre un cambiamento negli atteggiamenti e nei comportamenti dei pazienti BPCO. 326 pazienti sono stati informati sulla loro malattia attraverso la lettura delle seguenti informazioni: “La sua malattia è un’infiammazione cronica dei bronchi causata da sostanze irritanti come il fumo di sigaretta. Con l’andare del tempo, se non curata, l’infiammazione provoca un restringimento delle vie aeree che talvolta porta all’enfisema e, negli stadi avanzati, all’Insufficienza respiratoria”, ossia alla necessità per il paziente di dover far ricorso ad una bombola d’ossigeno per poter respirare. La BPCO si manifesta con: 1. Tosse e catarro: il fumatore pensa che sia “normale” averli a causa del fumo, invece, sono i primi segni della malattia. Quindi avere tosse e catarro non è “normale” anche se si fuma o si è anziani 2. Dispnea: è la difficoltà a respirare. Si presenta all’inizio nei momenti di sforzo fisico, come salire le scale. Mantenendo l’abitudine al fumo, i danni che si producono saranno, nel tempo, sempre più gravi. In assenza di cure adeguate la malattia è caratterizzata da periodi d’apparente stabilità e da peggioramenti (detti riacutizzazioni) con aumento della tosse, del catarro e della dispnea, ossia difficoltà a respirare. La frequenza di queste riacutizzazioni è importante nell’evoluzione della malattia, perché ognuno di questi epi- ✝Mariadelaide Franchi Presidente dell’Associazione Italiana Pazienti BPCO Onlus Medicina Toracica • S1/2010 21 nnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnnn sodi peggiora la condizione fisica in quanto fa scendere di uno o più gradini “l’ipotetica scala” che porta all’insufficienza respiratoria, quindi è importante fare di tutto per evitare o limitare le riacutizzazioni. È importante che il paziente con BPCO effettui regolarmente la spirometria: la spirometria è un esame specifico per fare la diagnosi di BPCO e per valutare la gravità della malattia. Tale esame consiste nel “soffiare”, il più forte possibile, all’interno di un boccaglio collegato ad uno strumento detto “Spirometro”, in grado di misurare il respiro del soggetto che viene esaminato. La spirometria ci indica se la quantità d’aria è ridotta o se scorre difficilmente nei bronchi. Eseguire la spirometria a intervalli regolari fornisce informazioni sul funzionamento dei farmaci ed evidenzia se c’è un miglioramento o un peggioramento della malattia nel tempo permettendo al medico di aggiustare la terapia. La BPCO non può essere guarita ma curandosi bene se ne può rallentare la progressione, vivere una vita attiva e pressoché normale. Non fumare rappresenta la terapia d’obbligo. È considerato l’intervento più efficace ed economicamente più vantaggioso per arrestare la progressione della malattia. I farmaci, anche se non sono in grado di modificare le alterazioni anatomiche dei bronchi e dei polmoni del paziente BPCO, sono tuttavia fondamentali perché: •impediscono il peggioramento dei sintomi (cioè la tosse, il catarro, la dispnea); •“ritardano la progressione” verso le forme più gravi; •aumentano la tolleranza allo sforzo; •migliorano quindi complessivamente la condizione di salute e la qualità della vita. Questi farmaci vanno presi con regolarità e probabilmente per tutta la vita 22 Medicina Toracica • S1/2010 ma sospendere i farmaci comporta la ricomparsa di tutti i disturbi legati alla malattia. I provvedimenti disponibili sono numerosi e, una volta adottati, consentono di rallentare la progressione della malattia e di migliorare la qualità della vita. Una volta ricevuta la diagnosi, è fondamentale partecipare attivamente alla gestione della propria malattia perché il paziente può fare molto: Innanzitutto - smettere di fumare, poi - seguire con costanza i consigli del medico; - privilegiare uno stile di vita sano. Sembrano cose difficili da perseguire, ma in realtà bastano buona volontà e costanza, credendoci. Migliorerai così la tua funzione respiratoria e potrai quindi continuare a condurre una vita attiva: non accettare i sintomi della Bpco pensando che sia una naturale conseguenza dell’abitudine al fumo e dell’invecchiamento ma collabora attivamente per rallentare la progressione della malattia migliorare la qualità della tua vita”. La ricerca ha messo senz’altro in luce che un’informazione corretta e completa è in grado di indurre cambiamenti nella percezione e negli atteggiamenti dei pazienti BPCO: Il 50% degli intervistati, infatti, dopo la somministrazione di tali informazioni, importanti ma basilari, sulla loro patologia affermano che se le avessero potute leggere prima si sarebbero comportati diversamente da come hanno fatto. Altrettanto significativa la diminuzione della percentuale di coloro che, dopo la somministrazione delle informazioni, ritengono di fare il massimo per curare la propria patologia (dal 46% al 33%). È emerso un vissuto e una conoscenza della propria patologia da parte dei pazienti BPCO abbastanza parziale e superficiale, pur nell’inconsapevolezza di CAT: Uno strumento utile anche in mano ai pazienti BPCO questa situazione (la percentuale di coloro che si ritengono molto o abbastanza informati è del 55%). A questo proposito, è significativo che una parte abbastanza consistente degli intervistati non sapesse che tosse e catarro ne rappresentino i primi sintomi manifesti. Quello che molti pazienti conoscono della BPCO spesso sembra essere la conseguenza di quanto è stato da loro direttamente vissuto e non frutto di un’informazione assunta prima (ad esempio so che in alcuni casi la BPCO ha come conseguenze l’insufficienza respiratoria perché ho vissuto questo evento). Oltre che su conseguenze e sintomi della BPCO, gli intervistati risultano spesso poco informati anche sulla possibilità di rallentarne il decorso e sull’influenza positiva che i comportamenti corretti hanno sulla qualità di vita. L’inconsapevolezza di molti pazienti BPCO su sintomi, importanza degli stili di vita, possibilità di rallentare la patologia si traduce poi, nella pratica in una difficoltà nell’attività di prevenzione e in un atteggiamento talvolta rassegnato alla propria condizione da parte di molti pazienti affetti da BPCO. I vantaggi di una corretta ed esaustiva informazione risiedono dunque da un lato nella possibilità di rendere il lavoro di prevenzione e di cura più semplice ed efficace da parte del medico, e dall’altro, nello aiutare i pazienti BPCO, ad individuare un percorso che permetta loro di ambire ad una migliore qualità di vita. È dunque importante concentrarsi con una informazione corretta ed esaustiva soprattutto su quei pazienti •con una diagnosi più recente di BPCO e che •hanno come unico riferimento il medico di medicina generale. Emerge quindi l’esigenza di una comunicazione medico-pazienti più esaustiva ed efficace, e di un strumento che possa facilitare il dialogo e una comune com- prensione dell’impatto della BPCO nella qualità di vita del paziente. Per questo l’associazione dei pazienti BPCO a livello Europeo ed Italiano, ha collaborato con un gruppo di esperti per lo sviluppo del questionario CAT. Il CAT è un questionario semplice, breve, standardizzato e validato, che può essere compilato velocemente dal paziente. Le OTTO domande riguardano tosse, catarro, costrizione al torace, mancanza di fiato, limitazione delle attività, sicurezza nell’uscire di casa, qualità del sonno, energia nello svolgere la routine quotidiana. Il CAT è stato disegnato per misurare il peso della BPCO sulla vita dei pazienti, permettendo di descrivere in maniera chiara i propri sintomi ed avere una discussione oggettiva e strutturata sulla malattia. Contibuirà a migliorare la comunicazione tra medico e paziente attraverso una comune comprensione dell’impatto della malattia, permettendo un trattamento mirato, e ottimizzando la cura del paziente al fine di migliorare il quadro clinico. Il questionario CAT permetterà quindi di INFORMARE, CONOSCERE E GESTIRE la malattia. Concludo riportando il commento di Dr Marianella Salapatas, Presidente della Federazione Europea dei pazienti con malattie allergiche e respiratorie (EFA), che ha partecipato a livello internzionale allo sviluppo del CAT “La BPCO ha un impatto devastante sulla vita del paziente. I sintomi sono un grave fardello e si vive una quotidiana lotta per svolgere le normali attività quotidiane. Percorrendo la giusta direzione questo impatto può essere ridotto, ma i medici hanno bisogno di un quadro chiaro di ciò che il paziente sta vivendo, e un contributo in tal senso può essere fornito dal CAT. La speranza è che attraverso questo processo si ottimizzi la gestione della malattia e si migliori la qualità di vita dei pazienti”. Medicina Toracica • S1/2010 23
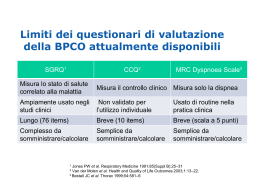
Scarica