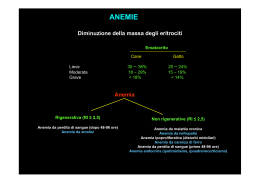
L’anemia di interesse Gastroenterologico Dott. G. Matricardi Ospedale S.Donato U.O Gastroenterologia Direttore Dott. F.Magnolfi Arezzo 15/12/2006 Caso clinico • Uomo di 74 anni • Non familiarità per malattie gastrointestinali • Assenza di patologie degne di nota in anamnesi patologica remota • Ipertensione arteriosa, diabete mellito II • Assume da alcuni anni cardioaspirina 100 mg per profilassi primaria ….alcuni giorni prima, durante la presentazione di un libro, comparsa di lieve malessere con sudorazione profusa, lieve ottundimento del sensorio e pallore cutaneo, con autolimitazione della sintomatologia Giunge alla nostra osservazione 3-4 giorni più tardi, riferendo di aver notato feci scure, e con i seguenti esami ematici eseguiti: • • • • • • • • • HB: 12.5 g/dl, normo/microcitica e normocromica 6 eritrociti: 4.43 x 10 urea: 0.58 g/L creatinina 1.4 mg/dl glucosio: 1,62 g/L 3 leucociti: 11.1 x 10 (neutrofilia) > del indice di distribuzione eritrocitaria transaminasi nella norma ferro 34 mcg/dl; ferritina 78 mcg/dl • viene ripetuto l’emocromo che evidenza calo di HB (11.8 g/dl), leucociti nella norma. • E.R: tracce di melena Cosa faresti? “esofago regolare; ernia iatale da scivolamento. A livello dell’antro erosioni multiple con tracce ematiniche da pregresso sanguinamento. Qualche petecchia è presente anche in sede cardiale. A carico del bulbo duodenale numerose erosioni a fondo fibrinoso per duodenite erosiva; nella norma la seconda porzione. Si effettua unica biopsia antrale per ricerca di HP (risultato poi negativo) per assunzione ASA “ Quale terapia? Sospensione ASA Pantoprazolo 40 mg 1cp x 2 Gastrogel 1 bust. X 2 Dieta liquida e fredda Terapia marziale Controlli periodici di emocromo, ferro, ferritina. Le feci tornano ad esser normocoliche. Ai successivi controlli dell’emocromo, dopo un breve periodo di stabilità, i livelli di HB continuano a calare progressivamente (10.8 g/dl). Cosa faresti ? • • • • • • • • • • Ripetere la gastroscopia??? Scintigrafia con emazie marcate??? Tc addome con studio del tenue??? Test del sangue occulto fecale??? Colonscopia??? Videocapsula??? Continuare a monitare gli esami??? Angiografia??? Sierologia per celiachia??? Enteroscopia??? Viene eseguita una colonscopia…. A LIVELLO DELLA FLESSURA DESTRA, SUL VERSANTE DELL’ASCENDENTE, SI RILEVA LA PRESENZA DI SANGUE ROSSO ED UNA PICCOLA LESIONE ESCAVATA CON BORDO LEGGERMENTE RILEVATO CON COAGULO ADESO. L’ORIENTAMENTO DIAGNOSTICO E’ PER DIVERTICOLO SANGUINANTE. SI POSIZIONANO 2 CLIPS. Avresti fatto EGDS e colonscopia in un unico tempo ? Anemia da perdita acuta Emorragia digestiva Ulcera gastrica Ulcera duodenale Varici esofagee/gastriche Neoplasie Malattia diverticolare Etc… Anemia solitamente: normocitica normocromica cronica Stillicidio cronico di: Ulcera gastrica e duodenale Neoplasie Angiodisplasie IBD Malattia emorroidaria Etc… Anemia solitamente: microcitica ipocromica sideropenica Cause gastrointestinali di anemia sideropenica da perdita cronica Comuni: Assunzione di ASA/FANS Carcinoma del colon Carcinoma gastrico Angiodisplasia Ulcera gastrica Morbo di Crohn Rettocolite ulcerosa Cause gastrointestinali di anemia sideropenica Meno comuni: Esofagite Cancro esofageo Gastropatia congestizia Linfoma, leiomioma o altre neoplasie del piccolo intestino Polipo duodenale (adenoma della ghiandola di Brunner) Neoplasia della papilla di Vater Diverticolo di Meckel Parassitosi Anamnesi • Familiare e personale • Storia alimentare • Presenza di sintomi gastrointestinali (superiori ed inferiori) • Farmacologica • Esame obiettivo….. Uso di aspirina e FANS Uso di anticoagulanti Esami di laboratorio < di HB ed Hct < MCV < MCHC < Ferro < Ferritina > Transferrina > RDW: probabile concomitante deficit di vit. B12 Raccomandazioni della British Society of Gastroenterology Esplorazione rettale ed esame urine Tutti i pazienti dovrebbero essere screenati per la celiachia EGDS e colonscopia per tutti i maschi senza una causa nota di malassorbimento o ridotto apporto di ferro Approfondimento endoscopico per tutte le donne > 50 anni o in menopausa o con familiarità per etp del colon Il test del sangue occulto fecale non è di beneficio per la diagnosi Solo le donne nel periodo post-menopausa e gli uomini > 50 anni necessitano di approfondimento diagnostico in caso di deficienza di ferro senza anemia Raccomandazioni BSG (2)… (2)… La colonscopia ha una sensibilità ed una specificità maggiori Vs il clisma opaco La valutazione diretta del piccolo intestino non è probabilmente necessaria se la IDA non è trasfusionedipendente Solo la presenza di K gastrico o malattia celiaca alla EGDS, può non rendere necessaria la colonscopia In particolare il riscontro di esofagite o ulcera peptica non possono essere accettati come causa di IDA se non è stata eseguita la colonscopia Definizioni Sanguinamento occulto: presentazione iniziale di anemia sideropenica e/o FOBT positivo, con sangue nelle feci non visibile. Sanguinamento oscuro: persistente o ricorrente IDA, FOBT positivo, o sangue visibile nelle feci senza aver trovato l’origine del sanguinamento agli esami endoscopici (EGDS e colonscopia). Sanguinamento oscuro-occulto: persistente o ricorrente IDA e/o FOBT positivo, senza aver trovato l’origine del sanguinamento agli esami endoscopici (EGDS e colonscopia), con sangue non visibile nelle feci. Zuckerman et al, Gastroenterology 2000; 118:201 Sanguinamento oscuro Opzioni diagnostiche: Gold-standard per la visualizzazione diretta del •• Ripetizione EGDS e/o colonscopia piccolo intestino. •• Esami radiologici del piccolo intestino Indicazioni: sanguinamento oscuro •- Enteroscopia - sospetta patologia mucosale non stenosante •- Push enteroscopia poliposi del piccolo intestino controllo post trapianto di intestino •- Angiografia - sospetta sprue refrattaria • Scintigrafia con emazie marcate Nel sanguinamento oscuro visualizza la sede del sanguinamento nel 44-79% dei casi. Videocapsula Zuckerman et al, Gastroenterology 2000; 118:201-221 26mm Ø11 mm Terapia • Eliminare le cause di emorragia • Eventuali emotrasfusioni • Tp marziale ricordando che: La terapia orale è semplice, poco costosa e “poco tollerata” La terapia iniettiva intramuscolare è dolorosa La terapia endovenosa è costosa e non priva di eventi avversi La terapia parenterale non è più rapida della terapia orale nel recupero dell’anemia Ricerca sangue occulto fecale • facile da eseguire • costi ridotti • efficacia ? Lo screening con sangue occulto fecale e colonscopia riduce la mortalità per cancro colo-rettale del 15% Hardcastle JD, Lancet 1996 del 18% Kronborg O, Lancet 1996 del 33% Mandell JS, N Engl J Med 1993 Screening cancro colo-rettale con ricerca sangue occulto fecale Test immunoistochimico che rileva HB umana nelle feci Detection rate (‰ sangue occulto eseguiti) Adenomi basso rischio: 4 Adenomi alto rischio: 11 Adenocarcinomi: 2 In caso di positività del test del sangue occulto fecale, la colonscopia va necessariamente eseguita. In caso di colonscopia negativa, la EGDS va eseguita solo se presente anemia sideropenica Rates of detection of occult upper gastrointestinal bleeding with FOBT + Single stools sample were collected from 56 patients with IDA and a proven upper gastrointestinal bleeding Guaiac test + 26% Immunochemical + 2% Mayo Clinic Proc. 2002 Jan; 77(1):23-8 Caso clinico (2) • Uomo di 33 anni, non ha mai lamentato patologie importanti • Ha sempre lamentato modesto meteorismo e dolenzia addominale soprattutto in prossimità di eventi importanti classificato come intestino irritabile • Fa sport e vita attiva, ha un buon lavoro • Discreto mangiatore, beve 2-3 bicchieri di vino al di, a volte un bicchierino di superalcolico, per il suo lavoro spesso mangia con il classico panino • È alto 180 cm il suo peso è 85 kg • Fa uso saltuario di FANS per lievi episodi di cefalea • A seguito di un episodio febbrile chiama il suo Medico a domicilio il quale gli trova una epatomegalia di due cm dalla arcata costale • Gli richiede allora gli esami del sangue • Gli esami dimostrarono un modesto rialzo delle transaminasi con sgot 45 sgpt 51 gamma gt 68 • Iposideremia 45 • Ipomagnesiemia • Nella norma tutti gli altri valori compresa la Paul Bunnel Davidson • Eseguiresti altri accertamenti? • La ricerca dei markers virali dell’epatite risultano negativi • Le transaminasi e la gamma gt si mantengono alterate • Ceruloplasmina e cupremia negative • Alfa1 antitripsina nella norma • Negativi gli anticorpi anticitomegalovirus • Sierologia per celiachia: negativa • Quale diagnosi si può sospettare ? • Richiedereste ulteriori accertamenti ? • L’ecografia evidenzia un fegato aumentato di volume ad ecostruttura accentuata senza lesioni focali con colecisti ecopriva e VB e VP nella norma • Nella norma gli altri organi • Conclusione: steatosi epatica • Il Medico consiglia dieta ipocalorica ed astensione dalle bevande alcoliche con un controllo degli esami a sei mesi • Al controllo dopo sei mesi permangono invariati i valori delle transaminasi e della yGT • Si conferma una modesta iposideremia • A questo punto il paziente viene inviato da uno Specialista Gastroenterologo • Durante la visita con il Gastroenterologo il paziente si ricorda che la madre da giovane aveva sofferto di una tiroidite autoimmune • Allora considerando i disordini intestinali frequenti del paziente, la negatività per i marcatori virali, la madre con la tiroidite, il persistente rialzo delle transaminasi e la iposideremia lo Specialista esegue una ulteriore ricerca ematica QUALE ? Immunodiffusione della gamma globuline Dimostrava una ipogammaglobulinemia di tipo A Quale diagnosi ipotizzare??? Che esame faresti??? • La gastroscopia con biopsia del secondo duodeno: • Referto endoscopico: scomparsa della normale plicatura duodenale • Referto istologico: atrofia completa dei villi duodenali con infiltrato linfocitario ed iperplasia delle cripte DIAGNOSI: malattia celiaca con deficit selettivo di Ig A Anemia e malassorbimento Condizione patologica in cui il passaggio dei normali prodotti della digestione dal lume intestinale al circolo sistemico, attraverso la mucosa intestinale ed i vasi linfatici, risulta in vario modo ostacolato Il malassorbimento è determinato da lesioni dell’epitelio della mucosa intestinale o da una ostruzione linfatica Aspetti clinici variabili in relazione all’estensione ed alla sede dell’enteropatia Sedi di assorbimento delle sostanze alimentari Tenue prossimale: •Lipidi •Carboidrati •a.a e peptidi •Ferro •Acido folico •Calcio •H2O •elettroliti Tenue medio: •Carboidrati •a.a e peptidi •Calcio •H2O •elettroliti Tenue distale: Colon: •H2O •elettroliti •Vit.B12 •Sali biliari •H2O •elettroliti Ferro: il ferro introdotto con la dieta viene ridotto a forma ferrosa dall’acido cloridrico presente nello stomaco e quindi solubilizzato dall’acido ascorbico. Sotto questa forma viene poi assorbito nel duodeno e nel digiuno prossimale sia con meccanismo di trasporto attivo che di diffusione passiva. Vit.B12: la cobalamina è una vitamina idrosolubile essenziale, che a livello gastrico forma un complesso con il vettore R. A livello duodenale tale complesso viene digerito con il rilascio della cobalamina che si lega col fattore intrinseco (IF) prodotto dalle cell. parietali gastriche. Il complesso cobalamina-IF è resistente alla digestione proteolitica potendo così raggiungere l’ileo terminale, dove viene legato da specifici recettori dell’orletto a spazzola ed assorbito. Acido folico: folico acido pteroilmonoglutammico, sintetizzato da diverse piante e batteri. I folati presenti in molti cibi sono coniugati con acido poliglutammico, formando un complesso polare non assorbibile. Tuttavia le coniugasi presenti nel lume intestinale convertono i poliglutammati a mono- o diglutammati prontamente assorbiti nel digiuno prossimale Meccanismi: • Mancata digestione intra-luminale dei nutrienti (maldigestione). • Mancato assorbimento attraverso gli enterociti (malassorbimento). • Alterato trasporto lungo i vasi linfatici. Anemia e malassorbimento Cause più più comuni: • • • • • • • • Celiachia Gastrectomia S. dell’intestino corto S. da contaminazione batterica Gastrite cronica atrofica Enterite attinica Morbo di Crohn Gastrite autoimmune (anemia perniciosa) Celiachia • Intolleranza permanente al glutine geneticamente determinata con risposta immunitaria di tipo autoimmune • prevalenza: 0,5% della popolazione generale, senza contare le forme silenti e latenti • Fortemente legata agli antigeni di istocompatibilità HLA DQ2-DQ8. • associazione con altre patologie autoimmuni e genetiche • grande variabilità clinica: manifestazioni intestinali ed extraintestinali ( ematologiche, neurologiche, endocrine….etc.) L’ “iceberg” iceberg” della celiachia Sprue celiaca classica (manifestazioni gastrointestinali, sierologia e biopsia positivi) Sprue celiaca potenziale (può essere sintomatica, sierologia +, biopsia non diagnostica) Sprue celiaca latente (asintomatica, sierologia +, biopsia negativa) Sprue celiaca silente (asintomatica, sierologia e biopsia positivi) Sprue celiaca atipica (manifestazioni extraintestinali, sierologia e biopsia positivi) Familiari 1°di pazienti celiaci (10% - 20% rischio) Pazienti affetti da patologie associate Diabete insulino-dipendente Deficit di IgA S.di Down ( 7%) S. di Turner Sprue celiaca e disordini associati • • • • • • • • • • Dermatite erpetiforme Deficit di IgA IDDM Tireopatie Epilessia con calcificazioni cerebrali Malattie infiammatorie croniche intestinali Colite microscopica Nefropatia mesangiale a depositi di IgA Sindrome di Down Sarcoidosi Malassorbimento L’esordio clinico è estremamente disomogeneo e comprende due gruppi principali di segni e sintomi: 1) da persistenza intraluminale di sostanze non assorbite dall’intestino tenue (manifestazioni gastrointestinali) 2) da carenza tissutale di principi nutritizi (manifestazioni extraintestinali) Manifestazioni gastrointestinali • Diarrea: aumento della massa fecale giornaliera o del numero delle evacuazioni ( > 3/die) o del contenuto idrico delle feci. • Fisiopatologia: azione osmotica dei nutrienti non assorbiti • Calo ponderale • Meteorismo secondario alla fermentazione dei carboidrati non assorbiti ad opera della flora batterica del colon Manifestazioni extraintestinali Anemia: Anemia: sostenuta sostenuta da da deficit deficit di di ferro, ferro, folati folati o o vitamina vitamina B12 B12 Trombocitosi: Trombocitosi: malattie malattie infimattorie infimattorie croniche croniche intestinali, intestinali, malattia malattia celiaca celiaca Alterazioni Alterazioni della della coagulazione coagulazione sostenute sostenute dal dal deficit deficit di di vit. vit. K: K: allungamento allungamento del del PT, PT, porpora, porpora, emorragie emorragie Alterazioni Alterazioni metaboliche metaboliche ed ed elettrolitiche: elettrolitiche: ipocolesterolemia, ipocolesterolemia, ipocalcemia ipocalcemia ed ed ipomagnesemia ipomagnesemia (crampi (crampi muscolari, muscolari, crisi crisi tetaniche), tetaniche), ipoalbuminemia ipoalbuminemia (edemi) (edemi) Manifestazioni extraintestinali •• Manifestazioni Manifestazioni muscolo-scheletriche: muscolo-scheletriche: osteopenia, osteopenia, dolori dolori ossei ossei ee •• fratture fratture (malassorbimento (malassorbimento di di calcio calcio ee vit. vit. D), D), astenia astenia (deplezione (deplezione •• calorica, calorica, deficit deficit di di ferro ferro ee folati) folati) •• Alterazioni Alterazioni endocrine: endocrine: amenorrea, amenorrea, sterilità, sterilità, impotenza impotenza •• (malassorbimento (malassorbimento proteico, proteico, ipopituitarismo ipopituitarismo secondario, secondario, anemia), anemia), •• iperparatiroidismo iperparatiroidismo secondario secondario •• Manifestazioni Manifestazioni neurologiche: neurologiche: neuropatia neuropatia periferica periferica (carenza (carenza di di vit. vit. •• B12), B12), xeroftalmia xeroftalmia ee cecità cecità notturna notturna (carenza (carenza di di vit. vit. A), A), atassia, atassia, •• epilessia epilessia Celiachia (diagnosi) • Test sierologici: . Anti-gliadina . Anti-transglutaminasi . Anti-endomisio • Biopsia duodenale: . Linfociti intraepiteliali (CD4+> di 2/5 o 40/100 enterociti) . Iperplasia delle cripte . Infiltrato infiammatorio della lamina propria . Atrofia dei villi • Test genetico per la ricerca di HLA DQ2-DQ8 Aspetti endoscopici Micronodularità del bulbo Atrofia delle pliche Vasi sottomucosi visibili “Scalloping delle pliche di Kercking” Aspetto a mosaico della mucosa Aspetti istologici Lesione infiltrativa / tipo I villi normali; >linfociti intraepiteliali 2/5 o 40/100 Lieve atrofia dei villi Atrofia grave Complicanze • Sprue collagenosica • Sprue refrattaria • Neoplasie: dal 10-15% al 3% • Linfoma a cellule T del tenue (EATL) • Ulcere digiuno-ileali • Carcinoma dell’orofaringe, dell’esofago e del tenue Celiachia ed anemia L’anemia è più frequentemente sideropenica, in quanto il tratto maggioremente danneggiato dalla malattia è il tenue prossimale. Non raramente rappresenta la sola manifestazione clinica. Assente la risposta alla terapia marziale per os. La prevalenza della CD nei pazienti sottoposti ad EGDS per anemia sideropenica varia dal 2 al 13%. Grisolano SW. et Al. j Clin Gastroenterol 2004; 38: 756-760 TERAPIA DIETA AGLUTINATA
Scaricare