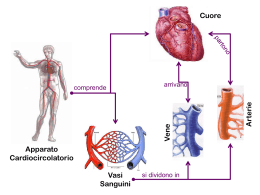
IL SISTEMA CARDIOCIRCOLATORIO IL SISTEMA CARDIOCIRCOLATORIO 1. 2. 3. 4. 5. 6. 7. 8. 9. La struttura e l’organizzazione del cuore Il flusso ematico nel cuore Il battito cardiaco Il ciclo elettrico Il ciclo cardiaco I fattori che influenzano la frequenza cardiaca La struttura e la funzione dei vasi sanguigni Il flusso ematico nei vasi sanguigni Vie di distribuzione del sangue 1. La struttura e l’organizzazione del cuore Il cuore ha il compito di pompare sangue che circola in tutto il corpo e, passando per i polmoni, si carica di ossigeno e rilascia diossido di carbonio. Il cuore è situato tra i polmoni, con circa i due terzi della sua massa a sinistra della linea mediana. 1. La struttura e l’organizzazione del cuore Arterie coronarie 1. La struttura e l’organizzazione del cuore Il cuore è avvolto da una membrana protettiva detta pericardio, distinta in • pericardio fibroso: di tessuto connettivo che previene e impedisce l’iperestensione del cuore; • pericardio sieroso, più sottile e delicato, costituito da due membrane, entro le quali scorre il liquido pericardico. 1. La struttura e l’organizzazione del cuore Parete cardiaca - sezione ingrandita La parete del cuore è costituita da tre strati. • epicardio: strato sottile e trasparente, costituito da mesotelio e tessuto connettivale; • miocardio: consiste di tessuto muscolare cardiaco ed è il più spesso: le fibre muscolari cardiache sono involontarie, striate, ramificate e organizzate in fibre intrecciate; • endocardio: sottile strato di endotelio che tappezza l’interno del miocardio. 1. La struttura e l’organizzazione del cuore Il cuore contiene quattro cavità: • atri: due superiori; • ventricoli: due inferiori. I due atri sono separati dal setto interatriale così come il setto interventricolare separa il ventricolo destro dal sinistro. 1. La struttura e l’organizzazione del cuore Sezione dal lato posteriore 1. La struttura e l’organizzazione del cuore • Le vene sono i vasi sanguigni che riportano il sangue al cuore. • Le arterie sono i vasi sanguigni che portano il sangue lontano dal cuore. 1. La struttura e l’organizzazione del cuore Sezione dal lato anteriore 1. La struttura e l’organizzazione del cuore Ogni cavità cardiaca è dotata di una valvola, costituita da un denso tessuto connettivo, per impedire il reflusso del sangue nella direzione sbagliata. Complessivamente, quindi, le valvole sono quattro. VALVOLA POLMONARE VALVOLA AORTICA VALVOLA MITRALE Sezione dal lato superiore VALVOLA TRICUSPIDE 1. La struttura e l’organizzazione del cuore Le valvole atrioventricolari (AV) si trovano fra atri e ventricoli e sono: • tricuspide: fra atrio e ventricolo destro; • bicuspide (o mitrale): fra atrio e ventricolo sinistro. Impediscono un riflusso (rigurgito) di sangue dal ventricolo all’atrio. In alcuni casi, la turbolenza che ne risulta può essere udita, soprattutto tramite l’ecodoppler. 1. La struttura e l’organizzazione del cuore Le valvole semilunari impediscono il reflusso di sangue dalle arterie al cuore e sono la valvola polmonare e la valvola aortica. 2. Il flusso ematico nel cuore • Il sangue scorre attraverso il cuore dalle aree a pressione maggiore a quelle a pressione minore con conseguente apertura delle valvole e contrazione delle camere successive. 2. Il flusso ematico nel cuore • Le arterie coronarie destra e sinistra distribuiscono sangue al cuore; le vene coronarie drenano il sangue dal cuore al seno coronario. • Come e perché si ammalano? L’aterosclerosi L'aterosclerosi è una malattia delle arterie in cui si formano dei depositi di materiale grasso ricco di colesterolo (placche) nella parete delle arterie. Questi accumuli di grasso (in termine tecnico «ateromi») con il tempo tendono a far indurire la parete («sclerosi») e restringono il lume dell'arteria: ciò può determinare una riduzione del flusso di sangue attraverso di essa. La placca aterosclerotica inizia a formarsi in seguito a piccole lacerazioni dello strato interno della parete dell'arteria (tonaca intima). I grassi e il colesterolo penetrano attraverso queste piccole lacerazioni depositandosi nella parete. Quando il sottile rivestimento del deposito («cappuccio fibroso») si lacera, può far fuoriuscire il suo contenuto liquido creando un piccolo cratere all'interno del quale si può formare un coagulo (trombo) il quale può anche occludere completamente il vaso (fase iniziale dell'infarto). 3. Il battito cardiaco L’1% delle fibre muscolari cardiache sono in grado di generare potenziali di azione secondo uno schema ritmico svolgendo due importanti funzioni: 1. agiscono da pacemaker regolando il ritmo del cuore; 2. formano il sistema di conduzione cioè la via seguita dai potenziali di azione che attraversano il muscolo cardiaco. In tal modo le cavità cardiache sono stimolate a contrarsi in maniera coordinata. 3. Il battito cardiaco Tessuto miocardico specifico • Il tessuto miocardico specifico, è formato da cellule muscolari striate che però differiscono dalle comuni cellule muscolari perché sono in grado di autoeccitarsi. • Non hanno cioè bisogno che un impulso nervoso attivi la loro depolarizzazione, ma sono in grado, autonomamente e ciclicamente, di invertire la loro polarità da negativa a positiva generando un potenziale d’azione, che mette in moto la contrazione muscolare. Questa modificazione è dovuta all’ingresso nella cellula di ioni Sodio (Na+) e alla loro successiva uscita grazie a trasportatori, presenti nella membrana della cellula, chiamati «pompe al sodio». ∙ Le cellule del tessuto miocardio specifico sono dette cellule pacemaker, in quanto danno l’avvio al battito cardiaco. 3. Il battito cardiaco 1. L’eccitazione inizia nel nodo senoatriale (SA) nella parete dell’atrio destro; 2. il potenziale di azione si trasmette attraverso le fibre muscolari atriali fino al nodo atrioventricolare (AV); 3. dal nodo AV il potenziale di azione passa nel fascio atrioventricolare (o fascio di His) (AV). 4. si trasmette alle branche destra e sinistra del fascio che corrono verso l’apice del cuore; 5. le fibre del Purkinje conducono il potenziale di azione prima all’apice e poi al resto del miocardio ventricolare. 4. Il ciclo elettrico La propagazione dell’eccitamento dal nodo seno-atriale a tutto il cuore avviene per tappe successive: • Dapprima si diffonde al miocardio comune degli atri per contatto da cellula a cellula e arriva al nodo atrio-ventricolare. • Dal nodo ventricolare si propaga lungo il fascio di Hiss e alle due branche, dx e sx, senza coinvolgere ancora la muscolatura dei ventricoli (sistole atriale). • Quando l’eccitazione arriva alla rete del Purkinje comincia a diffondersi al miocardio comune dei ventricoli a partire dalla parte bassa di essi (sistole ventricolare). • La fase di ripolarizzazione del miocardio corrisponde alla diastole. Poiché l’eccitazione di una cellula è un evento elettrico è possibile registrarne l’andamento utilizzando degli elettrodi opportunamente collocati. Tale metodica prende il nome di elettrocardiogramma. 5. Il ciclo cardiaco (o meccanico) Il cuore esercita la propria funzione di pompa tramite 1. l’alternanza di una fase di rilassamento del miocardio (la diastole) in cui gli atri e i ventricoli si riempiono di sangue e 2. due fasi di contrazione del miocardio la sistole atriale e 3. successivamente quella ventricolare, in cui il sangue contenuto nel cuore viene spinto con forza nelle arterie. Il volume di sangue emesso ogni minuto dal ventricolo sinistro nell’aorta è definito gittata cardiaca. La gittata cardiaca è determinata da : • (G) gittata sistolica: sangue emesso dal ventricolo sinistro durante ogni battito (circa 70 mL); • (F) frequenza cardiaca: numero di battiti al minuto (circa 70-75). • (GC) gittata cardiaca: FxG = circa 5 litri al minuto 5. Il ciclo cardiaco (o meccanico) - Nel corso della sistole atriale (0,1 secondi) gli atri si contraggono e ciò spinge il sangue nei ventricoli sottostanti. 11 2- La sistole ventricolare (0,3 secondi) succede immediatamente alla cessazione di quella atriale e comprende due fasi: nella prima si ha un aumento della pressione sanguigna internamente ai ventricoli; il contenuto di sangue rimane invariato, ma l’aumentata pressione determina la chiusura delle valvole bicuspide e tricuspide; nella seconda, la pressione del sangue nei ventricoli supera quella presente nell'arteria polmonare e nell'aorta, si determina, pertanto, l’apertura delle valvole aortica e polmonare e il passaggio del sangue dai ventricoli alle arterie corrispondenti. 3- Nella diastole (0,4 secondi), fase di rilascio, le cavità del cuore si allargano e il sangue passa dalle vene cave inferiori e superiori e dalle vene polmonari agli atri e in parte ai ventricoli. 6. I fattori che influenzano la frequenza cardiaca Il ritmo cardiaco normalmente è di 70-80 battiti al minuto. I tessuti richiedono l’afflusso di volumi di sangue differenziati secondo le diverse condizioni. I fattori più importanti nella regolazione della frequenza cardiaca sono il sistema nervoso autonomo e gli ormoni adrenalina e noradrenalina, rilasciati dalle ghiandole surrenali. La regolazione del cuore da parte del sistema nervoso ha luogo nel centro cardiovascolare (CV), situato nel midollo allungato. Da esso partono i neuroni simpatici che raggiungono il cuore attraverso i nervi cardiaci acceleratori, come anche i neuroni parasimpatici che raggiungono il cuore attraverso i nervi vaghi, e che hanno, al contrario, un effetto inibitore. Alcune sostanze chimiche circolanti influenzano sia la fisiologia del muscolo cardiaco sia il ritmo di contrazione. 1. Ormoni: adrenalina e noradrenalina aumentano la frequenza cardiaca e la forza delle contrazioni; acetilcolina, invece, agisce in maniera opposta. 2. Ioni: diminuiscono la frequenza cardiaca e la forza della contrazione. 7. La struttura e le funzioni dei vasi sanguigni P'2 E' P1 ATRIO SINISTRO VENTRICOLO SINISTRO A . ZV RP POLMONI . CIRCOLAZIONE POLMONARE CIRCOLAZIONE SISTEMICA TESSUTI ZP RV A' P'1 E VENTRICOLO DESTRO ATRIO DESTRO P2 I vasi sanguigni formano un sistema chiuso di tubi che allontanano il sangue dal cuore (le arterie), lo trasportano ai tessuti (arteriole, capillari) e quindi lo riportano al cuore (venule e vene). 7. La struttura e le funzioni dei vasi sanguigni Le arterie trasportano il sangue lontano dal cuore e si dividono in arterie ancora più piccole, dette arteriole. Le arteriole all’interno di un tessuto si ramificano in vasi microscopici chiamati capillari. Gruppi di capillari in un tessuto si riuniscono a formare piccole vene che prendono il nome di venule. Queste poi confluiscono a formare vasi sempre più grandi dette vene. • • • • • • Il ventricolo destro (1) pompa il sangue nei polmoni attraverso due arterie polmonari (2). Scorre attraverso i capillari (3) dei polmoni, liberando CO2 e assorbendo O2. Il sangue ricco di ossigeno torna mediante le vene polmonari (4) nell’atrio sinistro (5) e poi passa al ventricolo sinistro (6) (quando il ventricolo si dilata e l’atrio si contrae). 3 8 10 2 7 2 3 3 4 11 5 12 4 1 6 9 Quando il sangue lascia il ventricolo passando nell’aorta (7) (vaso sanguigno più grosso) dall’aorta si ramificano le grosse arterie che si dirigono verso la parte superiore del corpo (8). L’aorta si piega dietro al cuore, in basso, e si divide in arterie che portano sangue agli organi addominali e alle regioni inferiori del corpo (9). Il sangue povero di ossigeno proveniente dalla parte superiore del corpo e dalla testa si raccoglie nella vena cava superiore (10), mentre la vena cava inferiore (11) raccoglie il sangue proveniente dalla parte inferiore del corpo. Entrambe le vene confluiscono nell’atrio destro (12). 7. La struttura e le funzioni dei vasi sanguigni Le arterie elastiche sono grossi vasi di diametro superiore a 2,5 cm. Le pareti delle arterie presentano tre strati di tessuto che circondano una cavità, il lume, in cui scorre il sangue. Lo strato più interno è costituito da endotelio, da una membrana basale, da una lamina elastica, uno strato intermedio (tonaca media) ricco di muscolatura liscia, e uno strato di tessuto connettivo (tonaca avventizia). 7. La struttura e le funzioni dei vasi sanguigni I capillari sono vasi microscopici che connettono le arteriole alle venule. Consistono di uno strato di endotelio circondato da una membrana basale. Il letto capillare La lentezza del flusso ematico nei capillari è utile perché consente lo scambio di sostanze attraverso le loro pareti. Le arteriole regolano il flusso sanguigno nei capillari dove nutrienti, gas e sostanze di rifiuto sono scambiati tra il sangue e il fluido interstiziale. 7. La struttura e le funzioni dei vasi sanguigni L’acqua e i soluti fluiscono fuori dal capillare sanguigno nel fluido interstiziale circostante (filtrazione). Se l’acqua e i soluti migrano dal fluido interstiziale al capillare si dice riassorbimento. Alla base di questi scambi di materiali c’è il gradiente di concentrazione e la pressione osmotica. 8. Il flusso ematico nei vasi sanguigni La contrazione dei ventricoli produce la pressione sanguigna, cioè la pressione esercitata dal sangue sulle pareti del vaso. La pressione arteriosa diminuisce progressivamente quando il sangue passa dalle arterie sistemiche ai capillari e torna all’atrio destro; il calo massimo della pressione si registra nelle arteriole. La pressione è massima durante la contrazione ventricolare (sistole) e minima durante il successivo rilassamento (diastole). Diastole: Il cuore è rilassato e le valvole atrioventricolari sono aperte 0.1s Sistole atriale: Gli atri si contraggono Sistole La resistenza vascolare è la resistenza che incontra il flusso sanguigno lungo le pareti dei vasi. Essa dipende da: 1. ampiezza del lume; 2. viscosità del sangue; 3. lunghezza complessiva del vaso sanguigno. 0.4 s Diastole Sistole ventricolare I ventricoli si contraggono; le valvole semilunari sono aperte 8. Il flusso ematico nei vasi sanguigni Pressione (mm Hg) Il grafico mostra l’andamento della pressione sanguigna e della velocità del flusso sanguigno nel passare dal distretto arterioso a quello venoso: a partire dall’aorta, in cui sono massime, poi si riducono nelle arterie via via più lontane dal cuore, con una brusca caduta nei punti in cui queste si diramano in arteriole e un’ulteriore diminuzione nella rete capillare. In ciascuna delle due vene cave, infine, la pressione è praticamente nulla, tuttavia, in esse la velocità aumenta perché diminuisce l’attrito. Vena cava Vene Venule Capillari Atreriole Arterie Aorta Velocità (cm/sec) Dimensione relative e numero di vasi sanguigni 8. Il flusso ematico nei vasi sanguigni In conclusione La pressione sanguigna dipende sia dalla gittata cardiaca sia dalla resistenza al flusso che esercitano i vasi sanguigni. La pressione e la velocità del sangue sono maggiori vicino al cuore e calano quando il sangue entra nelle arterie e ancora di più nelle arteriole. Il calo di pressione è dovuto soprattutto alla resistenza al sangue provocato dall’attrito tra il sangue e le pareti interne delle arteriole. Con l’abbassamento della pressione, nelle arteriole non si trovano valori elevati di pressione; questo il motivo per cui sentiamo le pulsazioni solo nelle arterie. La velocità del sangue diminuisce nelle arteriole a causa dell’attrito e anche per un problema strutturale, infatti, l’estensione complessiva della superficie di un numero elevato di arteriole è più grande di quella dell’arteria che porta il sangue ad esse. Insomma, se ci fosse una sola arteriola per ciascuna arteria in essa il sangue scorrerebbe molto più velocemente. 8. Il flusso ematico nei vasi sanguigni Nel momento in cui il sangue arriva alle vene la sua pressione è quasi pari a zero per la resistenza che ha incontrato nelle arterie. Le vene dei mammiferi sono comprese tra i muscoli scheletrici e ogni volta che il corpo si muove i muscoli schiacciano le vene e spingono il sangue verso il cuore. Quindi, il ritorno del sangue al cuore è garantito dalla contrazione dei muscoli scheletrici, che spremono le vene mettendo in movimento il sangue in esse contenuto; il riflusso del sangue è impedito da un sistema di valvole presenti nelle vene (valvole semilunari). Direzione del flusso sanguigno nella vena Valvola (aperta) Muscolo scheletrico Valvola (chiusa) 8. Il flusso ematico nei vasi sanguigni Il centro cardiovascolare (CV), come è stato già accennato, è la principale regione del sistema nervoso deputata alla regolazione della frequenza cardiaca, della forza delle contrazioni, della vasodilatazione o vasocostrizione dei vasi sanguigni. 8. Il flusso ematico nei vasi sanguigni Il riflesso dei barocettori consente una regolazione rapida della pressione sanguigna. I chemiocettori sono situati nei due glomi carotidei nelle arterie carotidi comuni e nel glomo aortico nell’arco aortico. Diversi ormoni partecipano alla regolazione della pressione e del flusso sanguigno. 1. il sistema renina-angiotensina-aldosterone (RAA); 2. adrenalina e noradrenalina; 3. ormone antidiuretico (ADH); 4. peptide antidiuretico atriale (ANP). 9. Vie di distribuzione del sangue I vasi sanguigni sono organizzati a formare vie di distribuzione che trasportano il sangue a tutto l’organismo. Le vie principali sono: • il circolo sistemico; • il circolo polmonare; • il sistema portale epatico. 9. Vie di distribuzione del sangue Il cuore, i grossi vasi, i capillari e la loro distribuzione nei vari organi perfusione degli organi in % della gittata cardiaca consumo di O2 da parte degli organi in % del consumo totale di O2 FINE
Scaricare