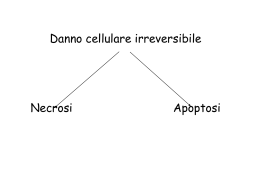
Aspetti fisiopatologici pancreatite acuta G.Borgonovo Azienda Ospedale-Università “San Martino” Fasi della pancreatite Prima fase: danno cellulare Seconda fase: infiammazione locale Terza fase: infiammazione sistemica Quarta fase: infezione della necrosi Fase1: danno cellulare Attivazione zimogeno meccanismi potenziali Autoattivazione del tripsinogeno Attivazione catepsina B Attivazione inappropriata del tripsinogeno Ruolo del Ca++ pH NF-kB Eventi iniziali Distruzione o insulto dell’acino Leakage enzimi pancreatici nell’interstizio dove sono attivati Autodigestione con edema, danno vascolare, emorragia e necrosi Fase1: danno cellulare apoptosi vs necrosi Pancreatite = morte cellulare apotosi necrosi •Tipo di morte condiziona gravità •Indurre apoptosi = riduzione gravità Apoptosi vs necrosi Cupio dissolvi, Freud 1922 ? Apoptosi = non infiammazione Necrosi= infiammazione Apoptosi vs necrosi attivazione della caspasi Esecutore molecolare dell’ apoptosi Caspasi-8 inizio della cascata poteolitica che conduce ad apoptosi La caspasi regola negativamente la necrosi e l’attivazione della tripsina Apoptosi vs necrosi citochine e apoptosi TNF-α o interleuchina-1β (neutrofili e cellule acinari) inducono apoptosi La deplezione leucocitaria induce un aumento di cell che va incontro ad apoptosi Siero anti-neutrofili riduce il grado di necrosi e di infiltrati infiammatori Meccanismo TNF mediato ? Fase I: danno cellulare trattamenti Eliminare noxa lesiva Stop attivazione tripsinogeno Inibizione proteasi (Cavallini 96, Buchler 93) Magnesio e vitamine nella pancreatite ereditaria? (Studio EUROPAC ) Sperimentale: Chelanti calcio (Sutton 2003) Inibitori catepsina B (Acker 2002) Stabilizzazione pH citosolico (clorochina) Induzione apoptosi cell acinare selettiva (siero antineutrofili) Fase II: Infiammazione locale Caratteristica è l’infiammazione con reclutamento eccessivo di leucociti Mediatori infiammazione fondamentali nella patogenesi e nelle risposta infiammatoria Mediatori pro-infiammatori TNF-α, IL-1β, IL-6, Platelet Activating Factor(PAF), IL-8, Monocyte Chemoatractant Protein-1 (MCP-1), sostanza P, NF-KB, ICAM-1, Selectine, AP-1 Mediatori anti-infiammatori IL-10, IL-2, PAR-2, Componente C5a del complemento, recettori solubili del TNF(sTNFr), antagonisti del recettore IL1(IL-1ra), Neutral Endopeptidasi (NEP) Fase II: Infiammazione locale RUOLO DEL TNF-α Pancreatite moderata Pancreatite severa Oruc,Ann Surg, 2004 Fase II: Infiammazione locale Oruc, Ann Surg, 2004 Infiammazione e pancreatite TNF-α e IL-1β Livelli elevati in corso di pancreatite Inibizione TNF e IL-1β attenua la gravità della pancreatite in modelli sperimentali Blocco recettori IL-1β riduce gravità Infiammazione e pancreatite IL-1β Inibitore interleuchina 1β Mieloperossidasi marker indiretto infiltrazione leucociitaria Inibitore interleuchina 1β Paskowsky, Ann Surg, 2002 Infiammazione e pancreatite IL-6 Prodotta da: Monociti/macrofagi, cellule endoteliali, fibroblasti e cellule muscolari liscie dietro stimolo di endotossine, TNF, IL1B e da miofibroblasti periacinari. Si correlano con anomalie emodinamiche Si correla con la gravità della pancreatite Infiammazione e pancreatite IL-10 Pizzelli, Dig Dis Sci, 1997 Infiammazione e pancreatite IL-10 Rongione, Gastroenterology, 1997 Infiammazione e pancreatite IL-10 IL-10 ricombinante (Utile nella PA post_ERCP) Deviere,Gastroenterology,2001 Fase II: Infiammazione locale Non esiste nessuna terapia basata su evidenza scientifica Anticorpi anti PAF (lexipafant) (studio fase III) (Johnson, Gut,2001) Approccio sperimentale Blocco attivazione fattore NF-κB (curcumina) Blocco TNF-α (infliximab) (Oruc,2004) Antagonisti ICAM-1 (Foitzik,1999) (Gukovsky, 2003) Fase 3:infiammazione sistemica ARDS MEDIATORI •MIF (Macrophage migration Inhibitor Factor) •MCP-1 (Monocyte chemoattractant cytokyne) •GM-CSF (Granulocyte Colony-stimulating Factor) •NO •COX-2 ipoperfusione MEDIATORI •NO •Endotelina-1 •Sostanza P Traslocazione batterica MECCANISMI •Alterazione barriera mucosa intestinale •Ipoperf./ischemia •Overgrowth batterico indotto da antibiotici Fase 3:infiammazione sistemica Anti COX non specifici (diclofenac) riduce la pancreatite in pazienti sottoposti a ERCP (Murray,2003) Anticorpi anti MIF mortalità e TNF-α nei polmoni di animali con pancreatite (Sakai,2003) Uso di antiossidanti per bilanciare effetti dei radicali liberi sull’ ipotensione da NO (Virlos,2003). Non utile nell’uomo Fase 3:infiammazione sistemica Inibizione selettiva COX-2(rifecoxib) Limitata attivazione neutrofili Inibizione espressione heat-shock proteins Inibizione espressione NF-κB Riducono gravità della pancreatite Slogoff J Gastrointest Surg, 2004 Effetti trombo-embolici gravi (infarto e ictus) Fase 4: infezione necrosi 30-70% delle pancreatiti necrotiche diventa infetta Interviene dopo 2-4 settimane Mortalità doppia Vie di infezione Ematogena,reflusso duodenale,diffusione transperitoneale,traslocazio ne via linfatici intestinali. Fase 4: infezione necrosi Terapia intensiva In caso di dubbio agoaspirato TC o etg Indicazione chirurgica Timing? Trattamento? CONCLUSIONI Pancreatite grave Pancreatite lieve PRO-INFIAMMATORI IL-1 TNF-a ANTI-INFIAMMATORI IL-6 NE PAF C5a ICAM-1 IL-8 IL-10 GRO-a/CINC IL-1ra MIP-1a sTNFR MCP-1 Sostanza P Morte cellulare: apoptosi Morte cellulare: necrosi grazie Fase1: danno cellulare Attivazione zimogeno Apoptosi vs necrosi Morte cellulare segno caratteristico della pancreatite Morte cell avviene per necrosi o per apoptosi Tipo di morte condiziona gravità della pancreatite Induzione della apoptosi riduce la gravità della pancreatite sperimentale.
Scaricare