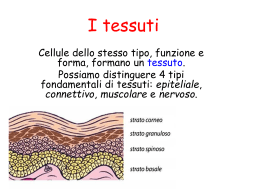
LA CARTILAGINE Insieme al tessuto osseo, appartiene ai tessuti scheletrici e di sostegno. E’ una forma specializzata di tessuto connettivo e ha funzione di sostegno e di “guida della formazione dell’osso”. In base alla natura delle fibre che compongono la matrice extracellulare si distingue in: 1. Ialina 2. Elastica 3. Fibrocartilagine A differenza degli altri tessuti connettivi, la cartilagine non è vascolarizzata, per facilitarne, nel corso del processo di ossificazione, la distruzione e la calcificazione. TESSUTO OSSEO Tessuto connettivo iperspecializzato. La matrice è formata per 1/3 di fibre collagene e per 2/3 di sali di calcio, principalmente fosfato di calcio e carbonato di calcio che si legano alle fibre collagene e formano una struttura flessibile ma molto resistente alla frantumazione. Come per la cartilagine, anche le cellule dell’osso, gli osteociti, sono accolte in lacune all’interno della matrice. A differenza della cartilagine, l’osso è un tessuto vascolarizzato e innervato e le lacune che accolgono gli osteociti, sono disposte circolarmente intorno ai vasi sanguigni accolti nella matrice. Data l’alta percentuale di sali di calcio che non permettono gli scambi di sostanza tra le cellule e i vasi, gli osteociti sono messi in comunicazione con l’ambiente esterno tramite estensioni citoplasmatiche dette canalicoli. Anche l’osso, come la cartilagine, è avvolta da uno strato di tessuto connettivo detto periostio, incompleto solo a livello delle articolazioni e delle zone di inserzione di tendini e legamenti. STRUTTURA DELL’OSSO Esistono due tipi di osso che con le dovute eccezioni sono presenti nella composizione generale di tutte le ossa: 1. Osso compatto o lamellare la cui unità morfofunzionale è l’osteone. 2. Osso spugnoso che ha un aspetto alveolare in cui le lamelle si organizzano a formare una rete tridimensionale che accoglie il midollo osseo. PERIOSTIO ED ENDOSTIO Periostio: strato di tessuto connettivo altamente vascolarizzato che riveste la superficie esterna delle ossa. Manca a livello delle articolazioni. Endostio: sottile strato di tessuto connettivo che riveste internamente l’osso spugnoso, quando presente, e la cavità midollare; si continua con i canali vascolari dell’osso. Periostio ed endostio hanno importanti capacità osteogeniche, sono cioè, in grado di formare osso nuovo. OSTEOGENESI Esistono due meccanismi di ossificazione: 1. Membranosa o intramembranosa - Interessa le ossa piatte della volta per cranio (frontale, temporale parietale e parte della mandibola) - Simile allo sviluppo per apposizione della cartilagine. - L’osso si sviluppa dal mesenchima o dal tessuto connettivo fibroso. 2. Condrale o endocondrale - Interessa la base del cranio, colonna vertebrale, bacino, arti) - Si sviluppa un modello cartilagineo che viene sostituito in tutto o in parte da tessuto osseo TESSUTO MUSCOLARE Formato da cellule altamente specializzate (cellule eccitabili → contrazione), denominate fibrocellule o cellule muscolari, in grado di contrarsi e di trasformare energia chimica in energia meccanica. E’ responsabile dei meccanismi contrattili degli organismi pluricellulari. Altri meccanismi di contrazione???? Esistono 3 tipologie di tessuto muscolare: 1. Tessuto muscolare liscio: - Ricopre la parete dei visceri e dei vasi -Formato da fibrocellule muscolari mononucleate che formano fasci di fibre muscolari, i cui filamenti non si organizzano a formare striature. -E’ innervato dal Sistema Nervoso Autonomo -La contrazione è involontaria. 2. Tessuto muscolare striato scheletrico: - Compone i muscoli che si inseriscono sullo scheletro. -Formato da grossi fasci di cellule multinucleate caratterizzati dalle classiche striature trasversali e longitudinali. - E’ innervato dal Sistema Nervoso Centrale - La contrazione è volontaria. 3. Tessuto muscolare striato cardiaco: - Costituisce il parenchima cardiaco. - Le cellule sono mononucleate, ma le fibre sono striate -- La contrazione è involontaria. ISTOGENESI DEL TESSUTO MUSCOLARE Il tessuto muscolare liscio, si origina dal connettivo embrionale. Nel corso del differenziamento in fibrocellula muscolare, le cellule mesenchimali subiscono un progressivo allungamento del corpo cellulare; vengono sintetizzati i miofilamenti. Il tessuto muscolare striato scheletrico e quello cardiaco derivano direttamente dal mesoderma. In particolare, nel corso del differenziamento in muscolo scheletrico, i mioblasti si fondono fra loro formando cellule sincizi, un’unica massa cellulare derivata dalla fusione di più cellule dove nuclei mantengono la loro individualità. MUSCOLO LISCIO Di origine mesodermica; si forma per differenziazione delle cellule mesenchimali in fibrocellule muscolari. Forma la tonaca muscolare di arterie e vene e la parete muscolare del tubo digerente, delle vie respiratorie, genitali e urinarie; è presente nel muscolo dell’iride e del corpo ciliare. Le fibre muscolari formano una rete orientata parallelamente all’asse della cellula in cui le fibrocellule muscolari sono interconnesse da tessuto connettivo lasso. Le fibrocellule che compongo le fibre sono elementi fusiformi dall’estremità allungate connesse tramite giunzioni comunicanti. I muscoli lisci, pur avendo una morfologia molto simile tra loro, presentano proprietà differenti nei vari organi a seconda del tipo di contrazione e dalla modalità con cui questa si propaga. La muscolatura liscia è, infatti caratterizzata da 2 modalità di contrazione: 1. La contrazione ritmica: prevede l’insorgenza ritmica di impulsi periodici che si propagano come un’onda (muscolatura della parete intestinale) 2. La contrazione tonica: prevede, invece, uno stato continuo di contrazione, denominato tono muscolare. In base al meccanismo di propagazione dell’impulso, la muscolatura liscia si distingue in: 1. Muscolatura liscia multiunitaria: - Presenta delle terminazioni nervose simili a quelle della giunzione neuromuscolare della placca motrice del muscolo striato scheletrico→le cellule di una stessa area si contraggono simultaneamente 2. Muscolatura liscia viscerale: - L’impulso, una volta generato, si propaga liberamente alle cellule vicine per la presenza di giunzioni gap, presenti tra le membrane plasmatiche di cellule adiacenti.
Scaricare