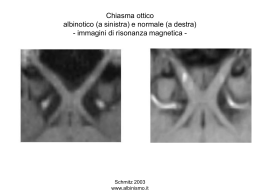
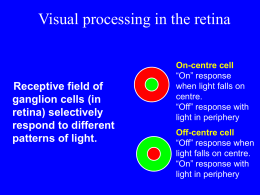
Otticopatie / Patologia vie Ottiche Retina Nervo Ottico/Testa Vascolarizzazione del Nervo Ottico Chiasma Ottico Vie Ottiche Vie Ottiche Campo Visivo Otticopatie -Neuriti Ottiche -Otticopatie Tossico Carenziali -Papilla da stasi -Neuropatia Ottica Ischemica Anteriore Neurite Ottica Classificazione Topografica Neuroretinite Papillite Neurite Ottica Retrobulbare Clinica Generalmente unilaterale Età 18-45 Sesso: Femminile Calo del Visus Dolore orbitario ai Movimenti del bulbo Discromatopsia La papillite è generalmente unilaterale, in relazione all'eziologia. I foci infiammatori si presentano nel disco ottico e intorno a esso nelle seguenti situazioni: 1) condizione demielinizzante secondaria a una malattia virale 2) sclerosi multipla (30%) 3) infarto di una parte o di tutta l'estremità del nervo ottico che si verifica nell'arterite temporale o in malattie occlusive dei vasi ciliari 4) in seguito a metastasi tumorali all'estremità del nervo ottico 5) a causa di alcuni prodotti chimici (p. es., piombo, etanolo) 6) reazione a punture di insetti 7) meningite, sifilide, tbc. In molti casi la causa rimane sconosciuta nonostante un'attenta valutazione. Nella neurite ottica retrobulbare la sclerosi multipla è la responsabile della maggior parte dei casi; gli altri sono dovuti agli stessi fattori che provocano la papillite, ma i casi idiopatici sono più frequenti in caso di neurite retrobulbare che nella papillite. La rapida perdita della vista (simile a quella che si verifica nella papillite) e il dolore, avvertito con il movimento dell'occhio, sono i sintomi principali. A differenza della papillite, il fondo generalmente appare normale, anche se è possibile osservare occasionalmente una lieve iperemia del disco ottico. La remissione spontanea, con il ripristino del visus normale si può verificare in 2-8 sett. In alcuni casi rimane uno scotoma centrale e un certo pallore della porzione temporale del disco. Nella maggior parte dei casi, c'è un miglioramento ma non un ritorno alla normalità. Sono frequenti le ricadute, specialmente nella sclerosi multipla. Ogni ricaduta aumenta il danno alla vista residua e il pallore della porzione temporale del disco; le conseguenze possono essere atrofia ottica e cecità totale e permanente. Segni Critici Difetto relativo pupillare Afferente Perimetria: Scotoma centrale Obiettività (NO Anteriori) Neuroretinite: essudati maculari a stella Papillite: papilla ottica rigonfia, con o senza emorragie a fiamma Neuroretinite Papillite Otticopatie Tossico Carenziali Le caratteristiche dell‘otticopatia tossica sono sovrapponibili a quelle della neurite retrobulbare. Generalmente è bilaterale e molto spesso si osserva in pazienti che fanno un eccessivo uso di alcol o tabacco. Nel primo caso, la malnutrizione può essere la reale causa responsabile. I casi di ambliopia da solo tabacco sono rari. La compromissione del nervo ottico potrebbe essere dovuta ad un meccanismo tossico diretto, ad un meccanismo vascolare (alterazione permeabilità vasale), ad azione di liberazione di radicali liberi od alla diffusione per via menginea di sostanze tossiche presenti nel liquor. Sintomi Perdita progressiva del Visus, bilaterale, senza dolore Perimetria: difetti del campo visivo centrocecali o centrali bilaterali Obiettività Oculare: Pallore della testa del nervo ottico Obiettività generale: Segni di alcolismo o malnutrizione Eziologia Abuso Alcool/Tabacco Grave malnutrizione con deficienza di B1 Anemia Perniciosa (deficit assorbimento vit. B12) Tossica: CAF, etambutolo, isoniazide, digitale, clorochina L‘otticopatia nutrizionale può presentarsi con altri disordini nutrizionali (p. es., la polineuropatia della sindrome di Strachan e le dermatiti oro-genitali). Terapia Astensione Alcool/Fumo Sospensione Farmaci Neurotossici Per le carenziali: Tiamina, folati, vit b12 Papilla da stasi (papilledema) Definizione Rigonfiamento della papilla ottica prodotto da un aumento della pressione endocranica Circolazione Liquor Cerebrospinale Il papilledema è generalmente bilaterale e si verifica in caso di tumore o ascesso cerebrale, trauma o emorragia cerebrale, meningite, aderenze aracnoidee, trombosi del seno cavernoso o di un seno durale, encefalite, lesioni cerebrali occupanti spazio, grave ipertensione, enfisema polmonare e pseudotumor cerebri. Poiché il papilledema è un segno di ipertensione endocranica, il suo riscontro richiede esami ulteriori immediati o l'intervento chirurgico. Sintomi Perdita transitoria del Visus bilaterale scatenata da cambi di postura Cefalea, vomito nausea, raramente diminuzione dell’acuità visiva (solo nel papilledema cronico con scotoma centrale) Segni critici Papille rigonfie e iperemiche bilateralmente, margini indistinti Emorragie peripapillari a fiamma Atrofia ottica nei casi avanzati Eziologia Tumori intracranici o metastatici Pseudotumor cerebrale Ematomi subdurali ed epidurali Emorragia subarocnoidea Ascesso cerebrale Trombosi del seno cavernoso Meningite Enfisema polmonare Grave ipertensione sistemica … Papilledema Iniziale Papilledema Avanzato Papilledema Cronico Atrofia Secondaria Neuropatia Ottica Anteriore Ischemica (NOIA) -Arteritica (5-10%) -Non Arteritica NOIA Otticopatia acuta, non accompagnata da dolore bulbare insorgente in Pazienti > 50aa. NOIA Arteritica Associata a vasculopatia associata a arterite temporale Sintomi asociati: emicrania, claudicatio mandibolare, dolorabilità alla palpazione della regione temporale. Malessere generale, perdita di peso , febbre, artralgia e mialgia. Sintomi Visivi: Calo improviso del visus, inizialmente unilaterale, poi bilaterale NOIA Arteritica/Segni Difetto pupillare afferente Edema/pallore papillare Emorragie a fiamma peripapillari Difetto perimetrico Altitudinale NOIA Arteritica/Diagnosi/terapia Biopsia Arteria Temporale Dosaggio VES (se superiore a 40 mm: forte sospetto) Terapia: Trattamento sovrapponibile a quello di una neurite ottica acuta Biopsia Arteria Temporale Lesioni Granulomatose NOIA Non Arteritica (75%) Eziologia Clinica Terapia Idiopatica Diabete Ipertersione Arteriosa Età 40-60aa Sovrapponibile arteritica Nessuna comprovata Arteritica/Non Arteritica Lesioni Delle Vie Ottiche Alterazioni Perimetriche Associate Lesione Retinica Lesione Nervo Ottico Lesione Chiasmatica centrale Tratto Ottico, Radiazione, Corteccia sup/inf. Visione di Insieme RIFLESSI IRIDEI IRIDE FUNZIONE DI DIAFRAMMA DELL’OCCHIO: - regola la quantità di luce sulla retina - regola la profondità di campo COSTRIZIONE IRIDEA - MIOSI M. SFINTERE PUPILLARE DILATAZIONE IRIDEA - MIDRIASI M. DILATATORE DELL’IRIDE MUSCOLO SFINTERE innervazione parasimpatica MUSCOLO DILATATORE innervazione ortosimpatica RIFLESSI IRIDEI VIE NERVOSE DEL M.SFINTERE DELL’IRIDE: nn.ciliari brevi 2 ganglio ciliare 1 nucleo del III (Edinger Westphal) RIFLESSI IRIDEI VIE NERVOSE DEL M. DILATATORE DELL’IRIDE 1 CENTRO SPINALE DI BUDGE (M. TORACICO) 2 GANGLI TORACICI (INFERIORE E MEDIO) E CERVICALE SUPERIORE) NERVI CILIARI BREVI e LUNGHI MUSCOLO DILATATORE RIFLESSI IRIDEI FARMACI MIDRIATICI azione sul dilatatore SIMPATICOMIMETICI (epinefrina, ecc.) inibizione sfintere PARASIMPATICOLITICI (atropina, ecc.) FARMACI MIOTICI azione sullo sfintere PARASIMPATICOMIMETICI ANTICOLINESTERASICI (pilocarpina) (prostigmina) RIFLESSI IRIDEI RIFLESSO FOTOMOTORE (costrizione pupillare alla luce) afferente: nucleo pretettale (dirette-crociate) riflesso diretto e consensuale nucleo di E-W efferente: III nc, ganglio ciliare, nn. ciliari brevi, m. sfintere dell’iride RIFLESSI IRIDEI RIFLESSO ACCOMODAZIONE-CONVERGENZA (sincinesia accomodazione-convergenza) SFOCAMENTO IMMAGINE •accomodazione (m. ciliare) •convergenza (mm.estrinseci) (corticale) •miosi (m.costrittore irideo) RIFLESSO AL BUIO (aumento profondità di campo) (aumento del diametro pupillare al buio) rilasciamento del costrittore contrazione del dilatatore MIDRIASI PER STIMOLI SONORI, DOLOROSI, PSICHICI residuo ontogenetico “reazione di fuga” (allargamento del C.V.)
Scaricare