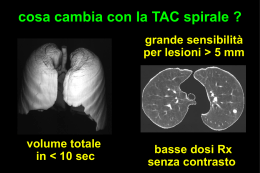
Clinica di Malattie dell’Apparato Respiratorio Università degli Studi di Modena e Reggio Emilia Direttore Prof. Leonardo M. Fabbri POLMONITI DA IPERSENSIBILITA’ Fabrizio Luppi - Stefania Cerri CORSO DI FORMAZIONE PER PERSONALE MEDICO DI NYCOMED Modena, 6-7/8-9 Settembre 2011 Polmonite da ipersensibilità (HP) o alveolite allergica estrinseca Malattia infiammatoria granulomatosa Reazione immunologica localizzata nelle piccole vie aeree e nell’interstizio polmonare in risposta ad antigeni ambientali di diversa natura Esordio variabile e spesso insidioso Storia naturale variabile Possibili agenti eziologici Mohr LC Curr Opin Pulm Med 2004 Classificazione tradizionale Acuta Sub-acuta Cronica Esistono “overlap” tra sottotipi diversi (in particolare tra le forme sub-acuta e cronica) Patogenesi Risposta immunologica “inappropriata” Reazione di ipersensibilità di tipo III e IV L’esposizione all’antigene causale è un fattore necessario ma non sufficiente (infezioni virali, livelli ridotti di IL-10, fattori genetici agiscono da co-fattori) Agostini C et al. Curr Opin Pulm Med 2004 Reazione di ipersensibilità di tipo III (da immuno-complessi) Tipica della forma acuta Presenza di anticorpi specifici, IC, frazioni del Complemento Gli IC non sono un reperto frequente Anticorpi precipitanti specifici (“precipitine”) sono presenti anche in soggetti esposti ma asintomatici Immunopatogenesi della HP acuta Antigene + Anticorpo (Immuno-complesso) Complemento Macrofagi alveolari Fattori chemotattici per i neutrofili (IL-8) Proteasi Radicali tossici dell’O2 Reazione di ipersensibilità di tipo IV (T-cell-mediata) Tipica delle forme sub-acuta e cronica Linfocitosi (CD8+) nel BAL Produzione di linfochine (da parte di cellule T stimolate da antigeni specifici) Modelli animali confermano l’importanza patogenetica dell’immunità cellulo-mediata Immunopatogenesi della HP sub-acuta e cronica Antigene + Anticorpo (Immuno-complesso) Macrofagi alveolari IL-1 TNF-α IL-8 MCP1 Linfociti IFN-γ Meccanismi di persistenza della flogosi e di danno tissutale Attivazione del Complemento Rilascio di enzimi proteolitici Rilascio di radicali liberi dell’O2 Rilascio di citochine (IL-8, IL-1, TNF-α, IFN-γ) Patogenesi (sommario) Fattori esterni Fattori individuali Antigeni Fattori genetici Infezioni virali Fumo Fattori ormonali (?) Polmonite da ipersensibilità Fink JN et al. Am J Respir Crit Care Med 2005 Tuttavia… Perchè la malattia non si sviluppa in tutti i soggetti esposti? Qual’è il ruolo dei fattori genetici? A cosa è dovuto il ruolo protettivo del fumo di sigaretta? (95% dei pazienti non sono fumatori) HP e fumo di sigaretta Il fumo previene la esuberante risposta immunologica che caratterizza la HP Riduce i livelli di IgG specifiche contro Ag inalati Altera l’attività fagocitica dei macrofagi alveolari (MA) Riduce la produzione di IL-1 e TNF-α da parte dei MA Riduce la proliferazione T linfocitaria in risposta a sostanze mitogeniche Altera il rapporto CD4+/CD8+ nel BAL Favorisce un decorso cronico e più insidioso (?) HP acuta E’ la forma più comune Sintomi simil-influenzali 4-8 ore dopo l’esposizione ad alte dosi dell’ antigene Completa risoluzione dei sintomi dopo 48 ore (se l’esposizione cessa) CXR ed HRCT anormali (ground glass +/- pattern reticolo-nodulare) CXR ed HRCT generalmente normali tra un episodio ed il successivo Tipica radiografia (episodio acuto) Tipica HRCT (episodio acuto) HP sub-acuta Episodi ricorrenti di HP acuta (febbre, dispnea da sforzo, stanchezza, tosse) Esposizione (persistente o ricorrente) a dosi antigeniche minori Risoluzione dei sintomi incompleta CXR ed HRCT anormali anche tra un episodio ed il successivo (ground glass +/- pattern reticolonodulare) HP sub-acuta (HRCT) Sahin H et al. Radiology 2007 Espiratoria HP cronica Esposizione (persistente o ricorrente) a dosi antigeniche minori Esordio insidioso. Diagnosi spesso difficile Dispnea da sforzo, tosse, perdita di peso CXR ed HRCT anormali (ground glass +/- pattern reticolo-nodulare +/- fibrosi) HP cronica/fibrotica Caso clinico Paziente di 56 anni con sintomi comparsi da circa 2 Tosse persistente ed intensa, dispnea da sforzo RX torace normale; pattern restruttivo alle PFR Precipitine negative Altri esami di laboratorio ed esami colturali negativi Biopsia trans-bronchiale e BAL Biopsia transbronchiale: granulomi non necrotizzanti BAL: linfocitosi 50% (fenotipo CD8+) Trattamento Allontanamento dal luogo di lavoro per 6 settimane Tosse scomparsa BAL ripetuto il giorno prima di tornare al lavoro: 9% di linfociti Diagnosi: indizi clinici Anamnesi: lavoro, hobby, animali domestici Sintomi (che scompaiono nei periodi di non-esposizione) Sintomi in 116 pazienti con HP Sintomo Frequenza (%) Dispnea Tosse Brividi Febbre Dolore toracico Perdita di peso Dolori articolari 98 91 34 19 35 42 24 Lacasse Y et al. AJRCCM 2003 Diagnosi: precipitine Diagnostiche se associate ad un quadro clinico compatibile La positività rispecchia solo l’avvenuta esposizione (molti soggetti esposti sono asintomatici) Un test negativo delle precipitine non esclude la diagnosi Prove di funzionalità respiratoria Diagnosi: lavaggio broncoalveolare (BAL) Marcato aumento del numero totale di cellule (> 4 volte) Linfocitosi (> 50%) Rapporto CD4+/CD8+ generalmente < 1. Talvolta normale o invertito Significato clinico del BAL Una conta linfocitaria normale esclude la diagnosi di HP Il BAL è il mezzo più sensibile per individuare i segni di una alveolite Il BAL non permette di distinguere tra patologia interstiziale sintomatica ed alveolite subclinica Nel follow-up, la presenza di linfocitosi CD8+ nel BAL indica una persistente esposizione Diagnosi: HRCT (aspetti tipici) Sub-acuta Cronica Opacità a ground glass Aspetto reticolare - fibrosi Noduli scarsamente definiti Background di ground glass Aspetto a mosaico Air trapping (in espirazione) Silva CI et al. Am J Roentgenol 2007 Diagnosi: sommario Esposizione Precipitine sieriche positive Reperti HRCT tipici Linfocitosi (CD8+) nel BAL Granulomi alla biopsia transbronchiale (raramente necessaria) Lacasse Y et al. Am J Respir Crit Care Med 2003 Trattamento Evitare l’esposizione (purchè si conosca l’antigene!) Corticosteroidi Immunosoppressori (?) Lacasse Y Orphanet J Rare Dis 2006 Corticosteroidi ed HP Utilizzati comunemente ma mancano trials randomizzati Miglioramento clinico ++ nelle forme sub-acuta e cronica (non fibrotica) Dose di 1 mg per Kg seguita da una dose di mantenimento di 10-15 mg Terapia interrotta in assenza di risposta clinica o funzionale Kokkarinen JI et al. Am Rev Respir Dis 1992 Corticosteroidi ed HP (2) Non migliorano l’outcome a lungo termine Rischio di riacutizzazione maggiore se l’esposizione continua Gli steroidi inalatori non vengono comunemente utilizzati (tranne che nei soggetti con concomitante iperreattività bronchiale) Lacasse Y, Orphanet J Rare Dis 2006 Evoluzione Variabile e dipende da numerosi fattori Guarigione con restitutio ad integrum Risoluzione parziale (con danno polmonare residuo) Progressione verso la fibrosi polmonare Fibrosi alla HRCT e prognosi Sahin H et al. Radiology 2007
Scarica