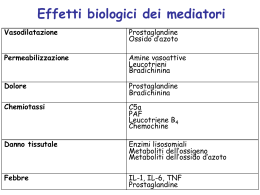
MONITORAGGIO DELLA TEMPERATURA CORPOREA III anno a.a. 2008-2009 Inf Stefano Piccinno Monitoraggio della TC La misurazione della TC è uno degli atti infermieristici più comuni in ambiente ospedaliero Non vi è unanime giudizio su quale debba essere la normale TC Valore accettato = 36,8-37°C con variazioni durante l’arco della giornata (minimo mattutino e picco pomeridiano). Nei pz anziani la TC è ↓ 0,5°C rispetto ai più giovani Variazione a seconda del sito rilevato TC centrale è 1°C maggiore di quella ascellare e di 0,5°C rispetto a quella orale Monitoraggio della TC La criticità del malato in UTI giustifica un’attenzione accurata e costante della rilevazione e del mantenimento della TC Il valore della TC è un segno che richiede attenzione Variazioni della TC come campanello d’allarme per manifestazioni di complicanze improvvise FEBBRE TC>38°C Monitoraggio della TC Febbre Processo adattativo attraverso il quale la normale TC raggiunge valori elevati in risposta a pirogeni comuni Febbre = Ipertermia, il corpo perde la capacità di termoregolazione Febbre come segno di infiammazione e non infezione risposta alle citochine infiammatorie (TNF,IL1) L’importanza della risposta febbrile non costituisce un’indicazione della presenza o severità di infezione Monitoraggio TC Rilevazione TC Esterna Interna Monitoraggio della TC Rilevazione TC esterna: Termometro elettronico Rilevatore termico cutaneo, permette un monitoraggio continuo tramite un cavo collegato al monitor Monitoraggio della TC Rilevazione TC interna: Termometro timpanico Sonda termica esofagea (in SO) Catetere vescicale con termistore Catetere di SWG (termistore) Ipertermia AUMENTO DELLA TC TC>40°C Alterazioni nell’eliminazione del calore (colpo di calore, disfunzioni del centro termoregolatore) Aumento di produzione del calore (febbre, disordini metabolici) Miglior trattamento PREVENZIONE Riconoscimento tempestivo e intervento rapido Riconoscimento dei sintomi sonnolenza, stato confusionale, cefalea Antipiretici a volte inefficaci (complicanze) Ipertermia STRATEGIE Crioterapia (borsa del ghiaccio su collo, ascelle, inguine) Raffreddamento attivo Ipertermia COMPLICANZE Brividi violenti (rapidità raffreddamento) Ipotensione Disturbi metabolici (acidosi) IRA IperKalemia (lisi cellulare) CID Ipertermia Maligna DISORDINE EREDITARIO (autosomico dominante) CARATTERIZZATO DA UN ECCESSIVO RILASCIO DI CALCIO DEL RETICOLO SARCOPLASMATICO DELLA MUSCOLATURA SCHELETRICA COME RISPOSTA AD ANESTETICI GENERALI E AI MIORILASSANTI Ipertermia Maligna 1 episodio ogni 15.000 a. generali 1 adulto su 50.000 Rigidità muscolare con insorgenza precoce Febbre (dopo minuti o ore) Iperpiressia (TC > 40°C) Alterazione dello stato di coscienza Mortalità > 80% dei casi se non trattati tempestivamente Rabdomiolisi, mioglobinuria, IRA Dantrolene rilassante muscolare che agisce bloccando in rilascio di Ca dal reticolo sarcoplasmatico Ipotermia DIMINUIZIONE DELLA TC< 35°C Eccessiva perdita di calore (intervento chirurgico, dialisi, assideramento) Diminuita produzione di calore (disturbi del centro termoregolatore, ustioni) Ipotermia lieve 34-35°C Ipotermia moderata 30-34°C Ipotermia severa <30°C Ipotermia MIGLIOR TRATTAMENTO PREVENZIONE Correzione graduale per eccessiva vasodilatazione Coperte termiche Coperte ad aria forzata Riscaldamento gas respiratori Somministrare soluzioni riscaldate Riscaldamento attivo COMPLICANZE Coagulopatie, edema polmonare, trombosi, ipoperfusione tissutale fino all’ischemia Alterazioni ECG Shock da riscaldamento Ustioni per contatto diretto dei mezzi riscaldanti con la cute Bibliografia P. Alghisi, M. Conca, E. Frisone, L’infermiere in Area Critica, Manuale di Base, Carrocci Faber, novembre 2004 J.A. Prohel, Procedure di Emergenza, Terza Edizione Italiana, McGrow-Hill, luglio 2005 P.L. Marino, The ICU Book, Terapia Intensiva Principi Fondamentali, Masson, 2004
Scarica