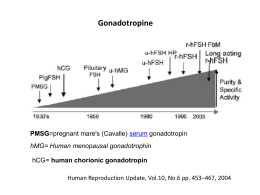
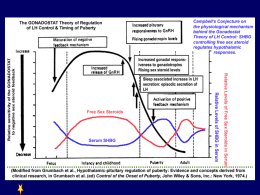
Universita’ degli Studi di Catania Facoltà di Medicina e Chirurgia Policlinico Universitario “G.Rodolico” – Catania Unità Operativa Complessa di Ginecologia e Ostetricia Direttore Prof. A. Cianci FISIOLOGIA DELL’APPARATO GENITALE FEMMINILE Prof . M. Panella INTRODUZIONE La funzione riproduttiva femminile è regolata da un complesso sistema di integrazioni di tipo NEUROENDOCRINO che coinvolgono: ipotalamo ipofisi ovaie Strutture che compongono l’asse riproduttivo Ipotalamo Produce e Secerne dai suoi nuclei fattori di rilascio ( releasing factor) CRF (corticotropin releasing factor) TRH (thyrotropin releasing factor) GnRH (gonadotropin releasing factor) ACTH TSH LH-FSH Adenoipofisi Porzione anteriore della ghiandola ipofisaria che rappresenta assieme all’ovaio la componente ENDOCRINA dell’asse riproduttivo Stimolata dal GnRH secreto dall’ipotalamo, produce e Rilascia nel circolo ematico le gonadotropine : LH ormone luteinizzante FSH ormone follicolo stimolante Ormoni da cui dipende la ciclicità ovarica Ovaio Organo doppio con la caratteristica di avere una specifica alternanza funzionale tra il destro e il sinistro Lo stimolo delle gonadotropine (dell’FSH prima e poi dell’LH) permette ai follicoli(componenti funzionali dell’ovaio) di inziare la loro maturazione; di questi uno soltanto sarà quello che giungerà ad ovulare. Con la maturazione dei follicoli l’ovaio produce ormoni steroidi: Estradiolo Progesterone Androgeni Regolazione feedback Funzione ipotalamo-ipofisaria Completato lo sviluppo puberale nella femmina i nuclei ipotalamici sopraottico e paraventricolare producono e secernono in maniera pulsatile il GnRH Il rilascio pulsatile è la risultante di molte modulazioni di: Tipo positivo ( noradrenalina) Tipo negativo (oppioidi endogeni,CRF,serotonina,dopamina) Funzione ipotalamo-ipofisaria Il GnRH attraverso il circolo portale ipofisario raggiunge l’adenoipofisi e ne stimola la funzione in modo alternante. Le cellule gonadotrope con l’arrivo di questo stimolo episodico rilasciano nella stessa maniera le gonadotropine: FSH -LH Il GnRH inoltre induce la neosintesi di gonadotropine e dei recettori di membrana per il GnRH Ciclo Ovarico Si intende tutto l’insieme delle variazioni che si realizzano a seguito dello stimolo gonadotropinico nell’ovaio e che portano alla maturazione dei follicoli, all’ovulazione e successivamente ,alla formazione del corpo luteo SI DIVIDE IN DUE FASI: FASE FOLLICOLARE FASE LUTEALE Ciclo Ovarico La FASE FOLLICOLARE vede come protagonista la stimolazione dell’ FSH; dura circa 14 gg, ma è di particolare interesse clinico ricordare che, può variare la sua durata a più di 14gg (è l’ovulazione che avviene più tardivamente) talvolta anche a meno 10-11gg La FASE LUTEALE vede come protagonista la stimolazione dell’LH, dura 14gg mantenendosi pressochè costante come durata. L’intervallo tra un ciclo ovarico e l’altro si modifica quindi solo per lo spostamento del momento dell’ovulazione Ciclo Ovarico FASE FOLLICOLARE L’FSH stimola le cellule della granulosa dei follicoli primordiali inducendone la replicazione e l’attivazione Aumentando di numero le cellule si dispongono in più strati ed iniziano a sintetizzare steroidi Quindi la stimolazione dell’FSH ha come effetto l’aumento dello spessore dello strato delle cellule della granulosa del FOLLICOLO PRIMORDIALE, che così diviene PRIMARIO e successivamente SECONDARIO e poi PREOVULATORIO Ciclo Ovarico FASE FOLLICOLARE La stimolazione dell’FSH induce: La sintesi di ormoni androgeni che, aromatizzati dalle stesse cellule della granulosa,sono trasformati in estradiolo. L’aumento di sintesi dei recettori di membrana per le stesse gonadotropine FSH ed LH Ciclo Ovarico FASE FOLLOCOLARE Più follicoli sono coinvolti (fino a 6-10) ma uno solo, raramente due, completeranno la loro maturazione così da giungere allo stadio di FOLLICOLO PRE-OVULATORIO Gli altri andranno incontro ad involuzione o atresia. Ciclo Ovarico FASE FOLLICOLARE Durante questa fase di maturazione si realizza un interessante Feed-Back negativo L’estradiolo i cui livelli vanno aumentando dal 1° giorno della fase follicolare verso il 14°esercita una inibizione sul rilascio di FSH dall’ipofisi Contemporaneamente si assiste ad un aumento dei recettori per l’FSH sulle cellule della granulosa e della loro sensibilità per l’FSH Permettendo così a concentrazioni sempre più basse di FSH di stimolare le cellule della granulosa Ciclo Ovarico FASE FOLLICOLARE Verso il 12°-13° giorno I livelli di FSH sono troppo bassi per sostenere un’adeguata produzione di estradiolo, per cui le concentrazioni cominciano a ridursi Per il meccanismo di FEED BACK alla riduzione dell’estradiolo consegue un aumento rapido dei livelli di FSH (picco periovulatorio)accompagnato da quello dell’LH ROTTURA DEL FOLLICOLO E LIBERAZIONE DELLA CELLULA UOVO Ciclo Ovarico FASE LUTEALE Inizia con l’ovulazione ed è l’LH la gonadotropina che guida questa fase L’LH determina sulle cellule della teca l’induzione di vie sintetiche che portano ad una riduzione della produzione di estradiolo e ad un aumento della sintesi di PROGESTERONE, si forma in pratica il CORPO LUTEO I livelli di progesterone raggiungono i valori massimi tra il 5°e l’8° gg dopodichè se non si instaura una gravidanza ,iniziano a calare. Ciclo Ovarico FASE LUTEALE I livelli di PROGESTERONE saranno molto bassi verso il 12°-14° giorno della fase luteale (26°-28°g del ciclo mestruale)ed attiveranno lo: SFALDAMENTO DELL’ENDOMETRIO MESTRUAZIONE Ciclo mestruale Ciclo Mestruale Segue le variazioni ormonali del ciclo ovarico Nella fase follicolare a livello endometriale sono presenti solo gli sfondati ghiandolari Lo STIMOLO ESTROGENICO induce la rapida proliferazione endometriale oltre che la ricostituzione della trama vascolare sottomucosa Ciclo Mestruale Nella fase luteale il progesterone blocca la replicazione cellulare la neoformazione dei vasi capillari sottomucosi e induce un aumento della ritenzione idrica tissutale sottomucosa Lo spessore dell’endometrio e della sottomucosa si raddoppia fin ad essere di 10-15mm e si prepara per un eventuale impianto. Verso l’8°-9°g della fase luteale la secrezione di P si riduce e non è più tale da mantenere la ottimale vitalità delle cellule endometriali SFALDAMENTO ENDOMETRIO MESTRUAZIONE GRAZIE PER L’ATTENZIONE
Scarica