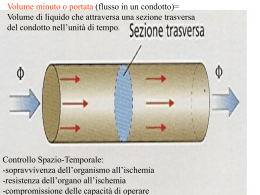
Il sistema cardiocircolatorio L’apparato cardiovascolare è costituito dal cuore e da condotti elastici (vasi) attraverso i quali il sangue viene distribuito in tutto l’organismo per rifornire i tessuti di ossigeno, sostanze nutritizie ed ormoni, e per rimuovere da essi materiali di rifiuto derivanti dal catabloismo. Il cuore agisce come una pompa intermittente che fornisce energia per il movimento del sangue nei vasi. Il sangue Composizione del sangue Ematocrito Ematocrito componente = volume corpuscolata, della g.r., (~45%) Plasma = componente liquida Volumi medi nell’organismo: Ematocrito = 45% sangue ~5.5L, plasma ~3L, g.r. ~2.5L Circolazione sistemica e polmonare Cuore sinistro circolazione sistemica (grande circolo) Cuore destro circolo polmonare (piccolo circolo) LE SEZIONI DEL SISTEMA CIRCOLATORIO LE DIVERSE SEZIONI DEL SISTEMA CIRCOLATORIO SVOLGONO RUOLI DIVERSI •Arterie: trasportano il sangue ad alti regimi pressori verso i tessuti e funzionano da serbatoi di pressione. Hanno pareti robuste, ricche di tessuto elastico, muscolare liscio e connettivo Arteriole: funzionano da valvole di controllo attraverso le quali il sangue passa ai capillari pareti con componente muscolare che consente la variazione del calibro del vaso Capillari: permettono gli scambi tra plasma e LEC pareti sottili e permeabili Venule: raccolgono il sangue refluo dai capillari Vene: funzionano da serbatoi di volume pareti sottili ed elastiche con componente muscolare che consente la regolazione del calibro VOLUME DI SANGUE CONTENUTO NELLE DIVERSE SEZIONI: Vene + Venule 64% Arterie 13% Arteriole + Capillari 7% Cuore 7% Circolazione polmonare 9% DISTENSIBILITÀ VASI SANGUIGNI La variazione di volume in un vaso dipendono dalla distensibilità della sua parete. Il grado di distensibilità di un sistema si valuta analizzando le variazioni di volume indotte da modificazioni della pressione che si esercita sulla parete. COMPLIANCE= ∆V/ ∆P • Le vene hanno una compliance 20 volte maggiore delle arterie. Per questo motivo la P risulta > nelle arterie che nelle vene, anche se il volume di sangue contenuto nelle vene è > di quello delle arterie. • Una leggera variazione di volume di un’arteria determina un forte rialzo della P, mentre la stessa variazione di volume, in una vena, genera una variazione di pressione molto piccola. arterie Pressione ∆P ∆V vene ∆P ∆V Volume Le grandezze basilari per studiare il comportamento di un fluido in movimento sono: sono: •FLUSSO (F) •PRESSIONE (P) •RESISTENZA (R) Le relazione tra queste grandezze è espressa dall’equazione del flusso: F = ∆P / R Per vincere questa resistenza è necessaria una differenza di pressione tra l’inizio e la fine del condotto da attraversare. R determina quindi il ∆P necessario per garantire un determinato flusso (F), definito come il volume che attraversa la sezione di un condotto nell’unità di tempo. Sezione trasversa r Pi Pu Flusso Pressione in ingresso ∆P = Pi-Pu R F = ∆P/R Pressione in uscita Pressione resistenza e flusso Il flusso dipende dal gradiente pressorio che consente di vincere le resistenze Resistenza Resistenza = 8 x η x L (legge di Poiseuille) π x r4 dove: η = viscosità (“eta” dipende principalmente dall’ematocrito). la viscosità rappresenta l’attrito che si oppone allo scorrimento di strati adiacenti di liquido. Si misura in poise. L = lunghezza del vaso r = raggio del vaso conclusione: il raggio è il fattore più sensibile nella regolazione della resistenza al circolo. Dimezzando r 16x resistenza LA VISCOSITA’ DEL SANGUE DIPENDE DALL’EMATOCRITO 10 Viscosità acqua a 20°C = 0.01 poise = 1 centipoise Viscosità plasma = 1.9-2.3 centipoise Viscosità sangue = 3.5 centipoise Viscosità, centopoise 9 8 La viscosità del sangue, η, aumenta all’aumentare dell’ematocrito (Ht, percentuale del volume di un campione di sangue occupato dai globuli rossi). La relazione non è lineare, infatti la η cresce rapidamente per valori di Ht > 45%. 7 6 5 Viscosità sangue normale 4 3 Viscosità plasma 2 1 Viscosità acqua 10 20 30 40 50 Ematocrito 60 70 L’aumento di η (per esempio nella policitemia) determina un aumento della resistenza al flusso, con conseguente aumento del lavoro cardiaco. Viceversa nelle anemie la η tende a ridursi FLUSSO La risultante delle forze propulsive e viscose provoca la rotazione del globulo rosso che avviene in senso antiorario Pressione a valle nella parte superiore del vaso e in senso orario nella parte inferiore. Pressione frontale Attrito viscoso ACCUMULO ASSIALE DEI GLOBULI ROSSI vA vA > vB Forza che modifica il percorso del globulo rosso vB I globuli rossi, dispersi in un fluido che scorre con moto laminare a velocità sufficientemente elevata, vengono spinti verso l’asse centrale del vaso, dove la velocità di scorrimento è maggiore (accumulo assiale). La velocità di migrazione del globulo rosso è direttamente proporzionale al gradiente di velocità ∆V/ ∆X. Poichè il gradiente di velocità è maggiore vicino alla parete del vaso, e si riduce dalla periferia verso il centro, i globuli rossi si accumulano al centro del vaso. LA VISCOSITA’ DEL SANGUE DIPENDE DAL CALIBRO DEL VASO 4 3 Capillari Arteriole 2 1 100 6 µm 200 300 400 Diametro vaso, µm La viscosità del sangue diminuisce con il calibro del condotto (Effetto FahraeusLindqvist). Il fenomeno si osserva per calibri inferiori ai 300 µm. La η apparente tende nuovamente ad aumentare nei vasi con diametro vicino a quello dei globuli rossi (7-8 µm). Le richieste metaboliche basali dell’organismo impongono al sistema circolatorio la creazione di un FLUSSO (V/min) di 5l/min •Questo è il FLUSSO di sangue che esce dal cuore = GITTATA CARDIACA e si distribuisce ai vari tessuti in percentuale diversa a seconda delle singole esigenze metaboliche. •Questo è il FLUSSO di sangue che torna dalla periferia al cuore = RITORNO VENOSO Quindi, in condizioni basali, il flusso complessivo di sangue, in ogni sezione del sistema circolatorio, è 5l /min /min.. Perfusione verso organi e tessuti Una prerogativa funzionale essenziale del sistema cardio-circolatorio è la possibilità di essere regolato per adattarsi alle diverse richieste dell’organismo •Quando il fabbisogno metabolico di alcuni tessuti aumenta, rispetto ad altri, la distribuzione del flusso ai tessuti cambia ed è mirata a rispondere alle esigenze del tessuto che sta lavorando di più. •Quando l’attività metabolica di tutto l’organismo aumenta, come durante l’esercizio fisico, il flusso complessivo aumenta, La GITTATA CARDIACA in questi casi può aumentare da a 4 a 7 volte il normale. Esercizio (modificazioni del flusso) Effetto: ↑↑ muscolo scheletrico, cute in base a necessità termoregolatorie ↔ cervello, cuore ↓↓ reni, GI, milza, fegato L’equazione del flusso: F = ∆P / R è applicabile ad un singolo condotto così come ad un sistema di condotti. Nel circolo sistemico e polmonare il flusso è determinato da un ∆P che si crea tra l’ingresso, rispettivamente AORTA e ARTERIA POLMONARE, e l’uscita del circolo, ATRIO DESTRO e ATRIO SINISTRO, grazie all’azione del cuore che immette un certo volume di sangue nel sistema arterioso e lo sottrae dal sistema venoso. L’entità del ∆P dipende dalle resistenze offerte dal sistema ALTA PRESSIONE PULSATORIA VERSANTE ARTERIOSO GC Sito produzione energia P VASI RESISTENZA CUORE RV VERSANTE VENOSO VASI SCAMBIO BASSA P NON PULSATORIA Sito di massima dissipazione energia P Sito di scambio tra Lp e Li •Il flusso ematico attraverso il circolo polmonare è identico a quello sistemico (5l/min) •Il gradiente di pressione tra i due circoli però è diverso, infatti nel circolo polmonare è minore • Come può passare nei 2 circuiti la stessa quantità di sangue? • La risposta va ricercata nella seguente equazione: F = ∆P / R • Il circolo polmonare deve offrire una minore R affinché un gradiente di pressione minore possa determinare lo stesso flusso Le R al flusso nel sistema circolatorio dipendono dal calibro dei vasi, ma non solo.. Oltre al calibro è importante considerare l’area della sezione trasversa interessata. Con il ramificarsi (disposizione in parallelo) dei vasi si accresce la sezione trasversa del letto vasale, e ciò tende a ridurre la R; si riduce però il diametro dei singoli vasi e ciò tende ad aumentare la R. L’effettiva R di ciascun tratto vasale del circolo dipenderà perciò dal prevalere del primo o del secondo di questi fattori. Aorta Numero vasi Arterie grosso calibro Arterie medio calibro In aumento Arteriole Capillari Venule Vene medio calibro Vene grosso calibro Vene cave In diminuzione 1. Diametro singoli vasi 2. Area sezione trasversa L’area della sezione trasversa aumenta dall’aorta verso i capillari dove raggiunge il massimo valore e si riduce poi dai capillari fino alle vene cave Caduta di pressione maggiore Misurando la caduta pressoria che si verifica nei vari distretti si ha un indice della R complessiva che il flusso di sangue incontra nel passare da un distretto all’altro. Nel sistema circolatorio, la resistenza maggiore al flusso si incontra a livello delle arteriole, che hanno un calibro ridotto rispetto alle arterie, e l’area della sezione trasversa aumentata limitatamente. I capillari pur avendo calibro inferiore a quello delle arteriole non offrono elevata Resistenza perché in numero molto elevato e disposti in parallelo (l’area della sezione trasversa è molto grande). Caduta P 58 mmHg Caduta P 20 mmHg Pressione, mmHg 100 Normale Costrizione artteriolare Dilatazione artteriolare 50 Arterie Arteriole Capillari Vene La R totale è dovuta per circa: •25% all’ aorta e alle grandi arterie •40% alle arteriole •20% al letto capillare •15% al letto venoso Atrio Ds Le Resistenze al flusso nel sistema circolatorio dipendono anche dal tipo di scorrimento: • Laminare • Turbolento Lo scorrimento del sangue: moto laminare e moto turbolento Flusso laminare: le particelle di liquido si muovono secondo lamine di scorrimento (cilindri di scorrimento), parallele una all’altra. Le lamine, di spessore infinitesimo, scorrono con velocità diversa, poiché la lamina a contatto con la parete è stazionaria, quella a contatto con questa si muove lentamente, la terza più velocemente e così via fino alla lamina centrale che ha la massima velocità. Il flusso laminare ha quindi un fronte di avanzamento parabolico. Flusso turbolento: le particelle di liquido si muovono con moto vorticoso che determina la comparsa di rumori. Quando il flusso è turbolento, la resistenza allo scorrimento aumenta notevolmente, per garantire lo stesso flusso serve un gradiente pressorio maggiore. Flusso Flusso laminare F∝∆P Flusso turbolento F ∝ √∆ P Velocità critica Velocità di scorrimento V = F/A In due condotti in cui scorre lo stesso liquido, in uno con moto laminare e nell’altro con moto turbolento, per lo stesso incremento di ∆P l’aumento di flusso, F, è maggiore nel primo che nel secondo caso. Infatti nel moto laminare F ∞ ∆P, mentre nel moto turbolento F ∞ √∆P a causa dei vortici che dissipano una maggior quota di energia negli urti tra le molecole di liquido. Il passaggio da moto laminare a turbolento dipende (r) del vaso, dalla velocità di scorrimento (v) e dalla liquido (viscosità, η e densità, ρ). L’espressione queste grandezze è rappresentata dal Numero di (NR): dal raggio natura del che lega Reynolds NR = r v ρ/η η L’aumento della velocità di scorrimento v, l’aumento del raggio r o la diminuzioni della viscosità η, determinano aumenti di NR con conseguente formazione di turbolenza. Nel sistema circolatorio: • Con NR < 1000 si ha moto laminare • Con NR > 2000 si ha moto turbolento •Il sangue scorre nel sistema circolatorio con moto laminare. In condizioni fisiologiche si ha turbolenza solo a livello delle valvole cardiache. •Si ha moto turbolento in un vaso stenotico, a valle della stenosi. •Quando aumenta la gittata cardiaca (esercizio fisico), perché aumenta la velocità del sangue. •Nell’anemia, viscosità. perchè diminuendo l’Ht, diminuisce la Il moto turbolento essendo rumoroso, può essere rilevato mediante auscultazione (toni cardiaci). Fattori che influenzano le resistenze al flusso nel sistema circolatorio •Calibro dei vasi •Lunghezza dei vasi • Disposizione in serie e in parallelo (area della sezione trasversa considerata) •Tipo di scorrimento (laminare o turbolento) •Viscosità del sangue Il flusso di sangue nel sistema circolatorio è continuo, nonostante la pompa cardiaca abbia attività intermittente. La continuità di flusso è garantita dal fatto che le arterie funzionano come un serbatoio di pressione. Durante la sistole, il volume di sangue spinto dal cuore nelle arterie distende la parete arteriosa. L’energia potenziale immagazzinata come energia elastica, viene restituita e trasformata in energia cinetica durante la diastole cardiaca, assicurando il movimento continuo del sangue. Arterie • Gli eventi di immagazzinamento di sangue nelle arterie durante la sistole, di successivo svuotamento e propulsione del sangue, si ripetono in modo continuo lungo tutte le arterie dando origine all’onda sfigmica. • L’onda sfigmica si trasmette lungo le pareti elastiche delle arterie ad una velocità dieci volte superiore a quella del sangue. • L’onda sfigmica può essere percepita come pulsazione a livello di arterie periferiche. • In ogni luogo percorso dall’onda sfigmica si possono osservare due fenomeni: Il polso di pressione (4-10 m/sec) Il polso di flusso (120 cm/sec, max) La pressione arteriosa Le arterie si comportano come camere di compressione. Pressione arteriosa media Pressione arteriosa media = P.D + 1/3 (P.S .+ P.D.) Compliance delle arterie Avanzamento dell’età ed ipertensione →↓ compliance (arteriosclerosi) Misurazione della pressione arteriosa Pressione sistolica Pressione nel bracciale Pressione diastolica Arteriole La distribuzione del sangue ai diversi organi del corpo è controllata soprattutto dalle arteriole, le cui pareti hanno muscolatura liscia. Il controllo da parte del sistema nervoso e ormonale (e da parte di altri fattori), dello stato di contrazione di questa muscolatura, porta a variazioni del calibro dei vasi, con conseguente variazione della R; ciò consente di regolare sia il flusso sia la pressione arteriosa. Regolazione del tono arteriolare 1. Iperemia attiva e reattiva (controllo locale mediato da sostanze paracrine) 2. autoregolazione 3. Innervazione simpatica, parasimpatica 4. ormoni (epinefrina, angiotensina II, ADH/vasopressina, NO) Regolazione del tono arteriolare : iperemia attiva Il polmone costituisce un’importante eccezione Metaboliti (→ rilasciamento muscolatura liscia →↑ aumento del flusso sanguigno) diminuzione: O2 aumento: CO2, adenosina, K+, H+ (da CO2 & lattato), NO, altri fattori endoteliali (bradichinina, istamina, prostaciclina). Vasocostrittori: endotelina-1. importante nella regolazione del flusso coronarico & nel muscolo scheletrico Iperemia reattiva blocco del flusso, accumulo di metaboliti, vasodilatazione arteriolare aumento del flusso sanguigno, ritorno alle condizioni normali Regolazione del tono arteriolare : autoregolazione Mecanismo 1: accumulo di metaboliti Meccanismo 2: risposta miogena (autoregolazione) Particolarmente importante nel cervello e nel rene Relazione pressione-flusso in vasi passivi e reattivi F Vaso di tipo passivo (polmonare) Vaso di tipo reattivo (renale) P La relazione ∆P/F è diversa nei vasi di tipo passivo e reattivo. Nei vasi di tipo passivo, (esempio, vasi polmonari) il flusso F aumenta all’aumentare della P con l’andamento tipico dei vasi elastici. Nei vasi di tipo reattivo (esempio, vasi renali) F dopo un iniziale aumento, provocato dall’ aumento di P, tende a rimanere costante. In questo caso infatti, il vaso reagisce costringendosi. La conseguente riduzione di diametro incrementa la resistenza, mantenendo il flusso costante. Regolazione del tono arteriolare : S.N.A Simpatico: generalmente vasocostrittore (α recettori); variazioni del tono delle arteriole possono indurre vasocostrizione o vasodilatazione Parasimpatico: non rilevante Coronarie, interviene nel tratto genitale (vasodilatatore attraverso NO), GI (indirettamente) Regolazione del tono arteriolare : ormoni Epinefrina (adrenalina): generalmente vasocostrittore (recettori α) vasodilatatore nel muscolo scheletrico, cuore e fegato (recettori β2) Regolazione del tono arteriolare : ormoni Angiotensina II vasocostrittore Associato ↑ rilascio di aldosterone ADH (vasopressina) vasocostrittore Osido nitrico NO agisce come “neurotrasmettitore” ed ha effetto peracrino: vasodilatatore Capillari: anatomia Capillari: permeabilità Permeabili a molte sostanze tranne che alle proteine plasmatiche Scambio di sostanze attraverso la parete dei capillari Permeabilità dell’endotelio: liberamente permeabile a molecole < ~ 5000 MWt (gas, ioni, glucosio, amino acidi, ormoni) relativamente impermeabile alle proteine (transcitosi) perciò, liquido interstiziale = plasma senza proteine & globuli rossi Trasporto di soluti: diffusione semplice, transcitosi, filtrazione Struttura del microcircolo Sfinteri precapillari: il loro stato di constrizione è regolato da metaboliti Controllo locale del microcircolo nel muscolo a riposo e durante attività intermittente Con l’aumentare della sezione trasversa, la velocità del sangue diminuisce. Essa pertanto sarà minima a livello dei capillari. Questo favorisce i processi di scambio. Gli scambi avvengono per diffusione, filtrazione e transcitosi. DIFFUSIONE Le sostanze si spostano da un compartimento all’altro spinte dai rispettivi gradienti. FILTRAZIONE E RIASSORBIMENTO Il passaggio di liquido e sostanze dal capillare all’interstizio (filtrazione) e dall’interstizio al capillare (riassorbimento) avviene grazie a della forze pressorie. Forze che spingono il liquido ad uscire dal vaso (filtrazione): • Pressione idraulica capillare (Pc) • Pressione colloido-osmotica del liquido interstiziale (πi), dipende dalla concentrazione di proteine nell’interstizio Forze che spingono il liquido ad entrare nel vaso (riassorbimento): • P idraulica del liquido interstiziale (Pi) • Pressione colloido-osmotica del plasma (pressione oncotica, πc), dipende dalla concentrazione plasmatica delle proteine. L’equazione che mette a confronto queste forze è: Equazione di Starling Il liquido viene filtrato o riassorbito in base al prevalere delle une o delle altre. Pres.netta = (Pc + πi) – (Pi + πc) Somma delle forze a favore della filtrazione Somma delle forze a favore del riassorbimento Estremità arteriolare del capillare: Estremità venulare del capillare: Forze a favore della filtrazione: Pc = 30 mmHg, πi = 8 mmHg Forze a favore del riassorbimento: Pi = -3 mmHg, πc = 28 mmHg Forze a favore della filtrazione: Pc = 10 mmHg, πi = 8 mmHg Forze a favore del riassorbimento: Pi = -3 mmHg, πc = 28 mmHg Peff = (30 + 8) - (- 3 + 28) = 13 mmHg P = (10 + 8) - (- 3 + 28) = - 7 mmHg filtrazione riassorbimento Pc + πi > Pi + πc Pc+π πi = Pi+π πc Pc + πi < Pi + πc Filtrazione netta Riassorbimento netto La filtrazione supera il riassorbimento Nella porzione arteriolare dei capillari viene filtrato circa lo 0.5% del volume plasmatico in transito (14 ml/min, 20 l/dì). Il 90% del liquido filtrato (18 l/dì) viene riassorbito nella porzione venulare del capillare. Il restante 10% (circa 2 l/dì) viene recuperato dai vasi linfatici (prevenendo edema e caduta di pressione arteriosa). Quando può formarsi edema? Formazione di edema interstiziale In tutte le condizioni in cui la filtrazione supera il riassorbimento, determinando accumulo di liquido nell’interstizio, si parla di edema interstiziale. Si può avere edema se: Aumenta la pressione capillare in seguito a: • Aumento della P arteriosa (edema ortostatico, lipotimia ortostatica) • Dilatazione delle arteriole a monte dei capillari • Costrizione delle venule postcapillari • Aumenti della P venosa centrale (insufficienza cardiaca) Diminuisce la pressione colloido-osmotica del plasma: Carenza proteica (malnutrizione), escrezione renale di proteine, deficit della sintesi proteica (insufficienza epatica) Aumenta la permeabilità della parete capillare Infiammazioni, reazioni allergiche, ustioni E’ ridotto il drenaggio linfatico Vene Funzione: elevata compliance contengono ~60% del sangue regolano il ritorno venoso al cuore Struttura: parete sottile, estensibile valvole (unidirezionalità) largo diametro, bassa resistenza Resistenze venose Dal capillare Pvc = Pvp = RV 7 mmHg 0-2 mmHg cuore Deposito venoso periferico 10 RV, l/min 8 Curva del RV 6 4 Pressione sistemica media (di riempimento) 2 0 0 2 4 Pvc, mmHg 6 8 10 Regolazione del ritorno venoso 1. Attività del sistema simpatico ↑ SNS →↑ vein compression→↑ VR 2. Pompa muscolare (lipotimia ortostatica) ↑ muscle activity →↑ vein compression →↑ VR 3. ventilazione ↑ inspiration →↓ atrial pressure →↑ VR 4. Volume di sangue ↑ blood volume →↑ VR 5. Ruolo delle valvole nel mantenere l’unidirezonalità vesro il cuore Il sistema linfatico Le immagini tratte fanno principalmente riferimento ai seguenti volumi: William J. Germann, Cindy L. Stanfield, Fisiologia, ed. EdiSES. Widmaier [et. al.], Vander’s Human Physiology. McGraw-Hill, (10th ed.), 2006. Silverthorn D.U., Fisiologia, Copyright 2005, 2000 Casa Editrice Ambrosiana. AAVV, Fisiologia dell’uomo, ed. edi-ermes, 2007 (rist.).
Scarica