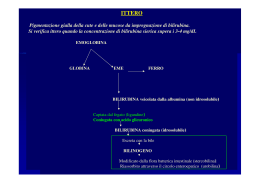
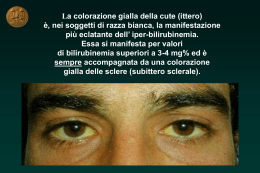
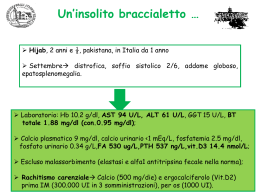
Università degli Studi di Verona Dipartimento di Medicina Cattedra di Gastroenterologia (Direttore: prof. Italo Vantini) Fisiopatologia e terapia medica dell’ittero ostruttivo Verona 1 ottobre 2010 Fisiopatologia IL PROCESSO DI FORMAZIONE DELLA BILE K+ Na+ ATP EPATOCITI H20 MRP2 (GSH,bil.) mdr1a,b ATP Cl- Ntcp (BS) HCO3 Oatp ATP BS (PL) COLANGIOCITI CFTR VIP bombesin ATP Cl- Cl- (Ca++) 2)BILE DUTTALE HCO3- + + Sangue AQ1 H20 (glutathione, HCO3-) PL ATP BSEP ATP Chol. mdr2,3 HCO3 secretin (drugs) 1)B.CANALICOLARE a)BS-dependent b)BS-independent AC BILE H20 + - (HCO3-) ACh SMS Gastrin CLASSIFICAZIONE FISIOPATOLOGICA DEGLI ITTERI 1. ITTERI DA IPERPRODUZIONE • • Emolisi Eritropoiesi inefficace 2. ITTERI DA ALTERATO METABOLISMO • • CONGENITI a) Deficit di captazione: s. di Crigler-Najjar (I-II) b) Deficit di captazione e coniugazione: s. Gilbert c) Deficit di escrezione: s. Dubin-Johnson e s. di Rotor ACQUISITI a) Deficit di captazione trasporto: epatiti, farmaci b) Deficit di coniugazione: da latte materno, farmaci 3. ITTERI DA OSTACOLATO DEFLUSSO • Colestasi Colestasi Ostruttiva (linee-guida AISF) definizione COLESTASI: CLASSIFICAZIONE Canalicolo Biliare EPATOCITI DOTTI BILIARI Intraepatici DOTTI BILIARI Extraepatici COLESTASI INTRAEPATICA COLESTASI EXTRAEPATICA Calcoli, tumori, stenosi benigne, colangiti infettive e parassitarie Ittero colestatico Ittero colestatico Eventi sintomatici e carenziali Alterazioni emodinamiche, renali e disfunzione epatica Prurito Xantomatosi Acidi biliari Colesterolo Ittero Bilirubina Ritenzione/Rigurgito Danno renale COLESTASI Insufficienza epatica Ridotto flusso biliare verso l’intestino Ridotta concentrazione intestinale di sali biliari Malassorbimento Prurito: clinica • prurito – locale (palme delle mani, dei piedi, braccia, dorso,) – prurito diffuso – continuo – intermittente nelle 24 ore – solo o prevalentemente notturno • spesso lesioni da grattamento Prurito: patogenesi • Sali biliari stimolano le terminazioni nervose cutanee che veicolano il sintomo tramite il midollo spinale • aumento del tono opioide (down regulation) • modulazione della serotonina (5-HT3) • fattore “pruriginoso” contenuto nella bile (o interazione di vari fattori) Prurito: trattamento - 1 • Colestiramina – efficace nel 70-80% dei casi – dose da 2-4 g a 16 g/die (o più) – timing rilevante per l’effetto: • una dose 30 minuti prima e 30 min dopo la colazione, la terza dopo il pranzo – side effects: meteorismo, dispepsia, stipsi, malassorbimento, interferenza con altri farmaci, ipovitaminosi K (se uso cronico), malassorbimentio di vitamine liposolubili (se uso cronico), Prurito: terapia- 2 • antistaminici sedativi (prometazina*, clorfenamina): utili durante la notte • benzodiazepine: utili (coadiuvanti) durante la notte ** • antistaminici non sedativi: inefficaci, inutili • raggi ultravioletti: probabilmente utili, ma non studi adeguati •*Farganesse cp 25 mg, ff 50 mg; ** lorazepam 1 mg, bromazepam 1.5 mg Prurito: trattamento - 3 • Rifampicina – rationale: effetto inducente sui sistemi microsomiali microsomiali, con aumento della clearance dei sali biliari e del “fattore pruriginoso” – dose: 150-300-450 o più mg/die – side effects: potenziale epatite, interferenza con altri farmaci (cautela !!!) Prurito: terapia- 4 • Antagonisti opioidi • rationale: prevenzione del legame dei recettore con gli opioidi endogeni – Naloxone cloridrato * 0.2 mcg/min/Kg per 1-4 giorni; aggiusta la dose ed attenzione alla sospensione – discreto effetto, ma non abolizione • * Narcan ff 0.4 mg • Ondansetron** – effetto positivo, ma non eclatante – dose: 4-8 mg e.v.; 24 mg per os • ** Zofran ff 4 mg Prurito: terapia (flow-chart) colestiramina antistaminici sedativi rifampicina naloxone o naltrexone U.V. plasmaferesi trapianto sequenza Prurito: trattamento • Diversione esterna od interna della bile • UDCA – non effetto apprezzabile sul sintomo nella PBC e nelle epatopatie colestatiche • prednisone, ciclosporina, methotrexate (in PBC) – effetto positivo del methotrexate nella PBC Colestasi (cronica) Malassorbimento Vit A Emeralopia Alterazioni cutanee Vit D Calcio Fatt.VII Vit K Osteopatia Difetti coagulazione Vit E Neuropatie Alterazioni coagulative (vit. K) • In ittero colestatico persistente alterazione INR • La protrombina è una misura dell’attività plasmatica dei fattori I, II, V, VII, IX e X sintetizzati nel fegato, ed una sua alterazione indica una deficitaria sintesi di questi fattori, ma può essere anche indice di un deficit di vitamina K • La Vit K è un co-fattore per la gamma-carbossilazione dei residui lisinici dei fattori II, VII, IX e X • L’assorbimento della vit K richiede un circolo enteroepatico dei sali biliari intatto • Pertanto, la somministrazione parenterale di vit K normalizza l’INR dei pazienti con ostruzione delle vie biliari, ma non con malattia epatocellulare (!!) Colestasi e vitamina K Colestasi Ostruttiva (linee-guida AISF) evoluzione clinica Ittero e danno renale (una vecchia osservazione !) • Da molto tempo i chirurghi sanno che i pazienti con ittero colestatico presentano con una certa frequenza, dopo chirurgia, ipotensione ed alterazione della funzione renale • La frequenza di questa condizione è funzione dell’entità dell’ittero colestatico (maggiore caduta della clearance della creatinina nei pazienti con ittero più severo) Ittero e danno renale • Quale è l’effetto dell’ittero sulla funzione renale ? • Quale è il meccanismo dell’insufficienza renale associata ad ittero colestatico ? • Vi è una componente circolatoria sistemica coinvolta nel danno renale secondario ad ittero colestatico ? • L’ittero (colemia) ha un effetto indipendente sul rene, indipendentemente dall’insufficienza renale associata all’insufficienza epatica ? • Quale componente dell’ittero (colemia) è responsabilòe del danno renale ? Effetto dell’ittero ostruttivo sulla funzione renale • Bile e Sali biliari non hanno effetto tossico diretto significativo, se non in condizioni “estreme” • Tuttavia, essi possono potenziare l’effetto nefrotossico di una condizione ischemica renale • La disfunzione renale ha quindi origine prevalentemente extrarenale • Ipotensione • Arterial “underfilling” • Alterazioni dell’emodinamica intrarenale Conseguenze cardiocircolatorie (e renali) dell’ittero ostruttivo • Moderata ipotensione ed alterata reattività vascolare (riduzione resistenze periferiche: effetto “vasodilatatorio”) con esagerata risposta ipotensiva alla deplezione volumetrica • Riduzione della performance cardiaca – effetto cronotropo negativo dei sali biliari – effetto inotropo negativo del danno epatico avanzato • Queste due componenti possono contribuire ad una sindrome da “arterial underfilling” (vasodilatazione e riduzione dell’afterload) Rischio di insufficienza renale acuta in pazienti con ittero severo e persistente Effetto diuretico e natriuretico dei sali biliari • Sali biliari: ridotto riassorbimento di Na nei tubuli renali aumentata escrezione di Na (almeno nella fasi precoci dell’ittero) in presenza di livelli di bilirubina molto elevati Condizione possibilmente favorente : - l’ipovolemia nell’ittero ostruttivo – una minore risposta agli stimoli vasocostrittori Ittero colestatico ed endotossiemia • La riduzione dei sali biliari nell’intestino aumenta la traslocazione intestinale di tossine • L’endotossiemia è quindi un fenomeno “impending” nell’ittero ostruttivo (dal 40 al 70% dei pazienti presenta endotossiemia) • L’aumento dei sali biliari negli epatociti riduce la funzione detossificante epatica (> effetto della traslocazione) INFLAMMATION-INDUCED CHOLESTASIS Cholestatic Hepatitis KC TNF IL-1 NO Intestinal IL-6 Bacterial L’endotossiemia aumenta la:Translocation - Produzione di citokine SIRS Alcol - Produzione di NO vasodilatazione GUT TPN Extra-Hepatic Infections FANS Sepsis Toxic Shock Syndrome Cholestasis ExtraHepatic Bacterial Infections Ittero colestatico L’endotossiemia favorisce l’insufficienza renale Mortality of acute renal failure in patients with or without jaundice (Amerio A et al. Nephron 1981; 27: 152-54) 90 mortality rate % 80 70 60 50 40 30 20 10 0 jaundiced non-jaundiced P < 0.05 bil > 20 mg bil > 10 mg p < 0.01 Average blood pressure was lower in jaundiced patients A reduced blood pressure was an aggravating factor INCREASING EVIDENCE AND CONSENSUS THAT ENTERAL FEEDING MODULATES THE HOST DEFENCES BY SUPPORTING THE GUT MUCOSAL BARRIER FUNCTION Long-lasting, severe, untreated colestatic jaundice liver failure • • • • • • • Hepatocellular dysfunction Hepatic encephalopaty and edema Infections (bacterial, fungal) Gastrointetinal bleeding (clotting disorder) Hypoglicemia Hepato-renal syndrome Multiple Organ Failure – hypotension, peripheral vasodilation, pulmonary edema, acute tubular necrosis, disseminated intravascular coagulation, Clinical assessment and managent od patients with obstructive jaundice • Assessment and monitoring of blood pressure, diuresis, renal function, hearth function, electrolytes, “inflammation” parameters • On a theoretical ground internal biliary drainage should be better than external biliary drainage, and it should be done as soon as possible • When indicated, treat surgically as early as possible • Prophylactic maintenance of circulating extracellular volume (administration of fluids, and colloids but with caution) • Give nutrients through oral or enteral way • Treat pruritus and clotting disorders • Avoid NSAID to prevent renal dysfunction • Prophylactic systemic antibiotics if impending hepatic failure Fisiopatologia et al NEJM 2010; 362: 129-137 Preoperative drainage 74% (for 4-6 weeks) followed by surgery 37% Early surgery (within one week) Without preoperative drainage et al NEJM 2010; 362: 129-137 Endoscopic preoperative biliary drainage does not have a beneficial effect on surgical outcome The post-operative complication rate did not differ between patients with or without preoperative biliary drainage An increase in complications in patients submitted to biliary stenting was due to cholangitis, pancreatitis and occlusion and need for stenting changing was not unfrequent Biliary stenting should be done in patients with “not-early” surgery and/or submitted to neoadjuvant chemotherapy
Scarica