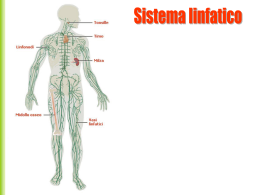
Anatomia dell’Apparato Linfatico L'apparato linfatico può essere definito come parte specializzata del sistema circolatorio. È costituito anch'esso da un liquido (la linfa) che circola in un circuito di vasi (linfatici), simili alle vene e con valvole a nido di rondine, e che al termine del suo percorso viene riversato nel sangue attraverso la vena cava superiore. La circolazione della linfa differisce dalla circolazione sanguigna in quanto i vasi linfatici non formano un circuito chiuso, ma un sistema a senso unico che inizia a fondo cieco dagli spazi intercellulari dei tessuti di molti organi del corpo. Per questo motivo la composizione chimica della linfa varia a seconda dei tessuti e degli organi in cui si trova (per esempio la linfa che si forma durante la digestione contiene un ricco contenuto di sostanze grasse, differenziandosi quindi dalla linfa che si forma a digiuno). Generalmente ha una composizione simile a quella del plasma sanguigno, con la presenza di globuli bianchi. In effetti la linfa si forma a livello dei capillari arteriosi, dalle cui pareti trasuda il plasma per effetto della pressione arteriosa e si diffonde nei piccoli spazi fra le cellule. In questo liquido interno avvengono gli scambi di cessione delle sostanze nutritive e la raccolta di quelle di rifiuto che raggiungeranno la circolazione sanguigna in due modi: • una parte viene riassorbita dai capillari venosi per effetto della pressione osmotica proteica (proteine all'interno dei capillari) e rientra quindi nel torrente circolatorio sanguigno. • Un'altra parte viene raccolta invece dai capillari linfatici le cui estremità a fondo cieco assorbono il liquido direttamente negli spazi interstiziali esistenti fra i capillari sanguigni e le cellule. Da una fitta rete di capillari linfatici, la linfa passerà attraverso vasi di calibro maggiore e transiterà lungo il suo percorso nei gangli linfatici (ghiandole linfatiche) nei quali verrà filtrata e purificata da germi patogeni e altre particelle di rifiuto. Nella parte sinistra del corpo, i vasi linfatici confluiscono in una dilatazione chiamata cisterna del chilo (o di Pequet) dalla quale prende origine un grande vaso linfatico, il dotto toracico, che sfocia nella vena succlavia sinistra. Nella parte destra del corpo la linfa viene invece raccolta dal grande dotto linfatico che sfocia nella vena succlavia destra. 1. Funzioni del sistema linfaticoTrasporto e difesa, sorveglianza immunologica: purificazione della linfa, produzione e circolazione dei linfociti. • •Mantenimento dell'ambiente idrico interno e drenaggio di liquidi eccedenti nei tessuti •Linfa Trasporto e scambio di sostanze nutritive e di rifiuto, trasporto di leucociti nei vasi (capillari) linfatici Nodo linfatico Filtrazione e purificazione da particelle di rifiuto e agenti infettivi, eliminazione di Anatomia dell’Apparato Linfatico • microrganismi patogeni e cellule maligne. Produzione di linfociti e sede dello stadio finale di maturazione di alcuni lifonciti e monociti. Le ghiandole linfatiche sono presenti in diverse aree del corpo, abbondanti soprattutto nel collo (gruppo sottomascellare e gruppo cervicale superficiale) e ascelle (gruppo ascellare). Gruppo inguinale è attraversato dalla linfa proveniente dagli arti inferiori e dai genitali esterni. Presenza importante nella zona dell'intestino e del torace. Organi specializzati del sistema linfatico tonsille, timo e milza Tonsille Sono costituite da tessuto linfoide che forma un anello protettivo nella mucosa della cavità buccale e a livello della faringe. Si distinguono in Tonsille palatine, tonsille faringee e tonsille linguali. Servono come prima linea di difesa dall'esterno, proteggono dai batteri che possono invadere i tessuti attorno agli orifizi delle cavità nasale e orale. Timo Organo centrale primario del sistema linfatico situato nel mediastino che si estende dal collo, in corrispondenza del margine inferiore della ghiandola tiroide, fino alla quarta cartilagine costale. È un organo che adempie alle sue funzioni già prima della nascita (come sede di formazione di linfociti), nell'infanzia fino alla pubertà dove raggiunge la sua massima grandezza per poi ridursi in un processo di atrofizzazione nell'età adulta. Ha un colore grigiastro nel bambino che poi diventa giallastro nell'adulto quando il tessuto linfoide viene rimpiazzato dal grasso. Svolge un ruolo importante nei meccanismi immunitari. Secerne diversi fattori, tra cui la Timosina, che controllano la differenziazione dei linfociti nelle loro trasformazioni in vari tipi di cellule T. Milza È situata nella cavità addominale, al di sotto del diaframma, sopra il colon discendente e ed esternamente al fondo dello stomaco e al rene di sinistra. È un organo linfoide che può essere considerato come un voluminoso ganglio linfatico dove vengono prodotti leucociti non granulari: Linfociti, Monociti, Plasmacellule. Ha diverse funzioni: • Difesa: eliminazione per fagocitosi dei microrganismi presenti nel sangue durante il passaggio attraverso i sinusoidi della milza ? cellule reticoloendoteliali (macrofagi). Anatomia dell’Apparato Linfatico • Emolisi: I macrofagi dei sinusoidi inoltre rimuovono dal sangue anche i globuli rossi invecchiati e la piastrine imperfette. Scindono dagli eritrociti distrutti le molecole di emoglobina, ricavandone ferro e globina che vengono riportate nel torrente sanguigno per essere utilizzate successivamente dal midollo osseo e dal fegato. • Riserva: La milza può accumulare un considerevole volume di sangue al suo interno (nei seni venosi). La milza a livello circolatorio sanguigno è rifornita dell'arteria lienale o splenica (aorta > tronco celiaco > arteria lienale > vena lienale > vena porta). Alcune note di immunologia Essendo quindi L'apparato linfatico parte attiva del sistema immunitario, segue una breve descrizione di alcuni punti chiave dell'immunologia coinvolti nella reazione dei linfociti e nella loro capacità di neutralizzare batteri, virus, sostanze chimiche estranee e cellule maligne: Antigene sono macromolecole che inducono il sistema immunitario a produrre anticorpi. Si tratta di solito o di una proteina di rivestimento di cellule o di microrganismi o di una sostanza chimica che i linfociti riconoscono come estranea al corpo e che scatena la loro reazione. Anticorpo i linfociti reagendo producono delle sostanze (proteine) che si legano all'antigene, creando così un blocco in grado di disattivare e distruggere il microrganismo estraneo (virus, batteri, etc.). La produzione di anticorpi avviene per tentativi e una volta trovata la composizione risolutiva, i linfociti ne conservano la "memoria" (sia dell'anticorpo prodotto, sia dell'antigene contro il quale hanno reagito). La memoria secondo i casi può durare mesi, anni o per tutta la vita. Nelle vaccinazioni si utilizza questa capacità dei linfociti di produrre gli anticorpi, particolarmente contro i virus e le tossine. L'antigene (p. es. solo L'involucro del virus o il virus stesso molto indebolito) viene iniettato per scatenare la reazione dei linfociti con la conseguente produzione di anticorpi. Per un certo periodo di tempo (per esempio nell'antitetanica "batterio" è di almeno 10 anni) i linfociti saranno capaci di neutralizzare ed eliminare subito i portatori dei quell'antigene. Linfonodo I linfonodi sono degli organi del sistema linfatico. Sono aggregati di tessuto linfatico disposti a intervalli lungo il decorso dei vasi linfatici. Danno origine ai linfociti, drenano e arrestano germi o cellule tumorali. Anatomia dell’Apparato Linfatico I linfonodi non vanno confusi con delle ghiandole poiché non producono nessun tipo di secreto; essi funzionano come dei filtri: raccolgono e distruggono batteri e virus grazie ad un reticolo a nido d'ape, costituito da tessuto connettivo e ricco di linfociti. Quando l'organismo sta combattendo un'infezione, i linfociti si moltiplicano rapidamente e danno luogo ad un caratteristico rigonfiamento dei linfonodi. Capsula La capsula dei linfonodi è costituita da tessuto connettivo fibroso denso, dunque da fibroblasti che secernono fibre collagene di tipo III altresì dette fibre reticolari. Le fibre reticolari, abbondanti nella capsula, si addentrano a formare l’impalcatura per le trabecole che si dipartono da questa, nonché quella della zona paracorticale e midollare del linfonodo; sono invece più fini e rade nei follicoli. Il numero di fibroblasti, consistente nella capsula, si fa invece più scarso nelle zone interne dell’organo. Nelle trabecole o setti della capsula penetrano i vasi sanguigni ed i nervi del linfonodo. Seni I vasi linfatici afferenti entrano ortogonalmente attraverso la capsula di tessuto connettivo fibroso reticolare, per poi seguirla lungo tutto il suo percorso, costituendo il seno sottocapsulare. Questo spazio lacunare rivestito da cellule endoteliali, che appare otticamente vuoto a basso ingrandimento, è in realtà attraversato da numerose e fini fibre reticolari circondate da cellule dendritiche reticolari e da macrofagi che sfruttano questa adesione per fungere da veri e propri filtri per la linfa circostante. Le cellule dendritiche reticolari, di diametro 3-10 µm, catturano antigeni presenti nella linfa per presentarli ai linfociti T circolanti, mentre voluminosi macrofagi (20-30 µm), allungando i loro pseudopodi nel lume, selezionano i linfociti vecchi o danneggiati, inducendone l’apoptosi per poi fagocitarli, oppure catturano particolato e antigeni, presentandoli in modo aspecifico ai linfociti T. All’esame di microscopia ottica, i macrofagi del seno sottocapsulare appaiono come grosse cellule acidofile provviste di numerosi e corti prolungamenti, sono invece difficilmente distinguibili le cellule dendritiche reticolari. Dal seno sottocapsulare si dipartono altre cavità dette seni trabecolari corticali che, delimitando il parenchima interstiziale, si approfondano sino alla zona midollare del linfonodo dove si ramificano ulteriormente costituendo un intricato sistema di cavità in cui scorre la linfa. Queste cavità, i seni midollari, convergono in spazi più ampi presso l’ilo dove si trova lo sbocco del vaso linfatico efferente che drena la linfa al di fuori del linfonodo. Nella midollare i seni trabecolari delimitano ammassi allungati di cellule parenchimali detti cordoni midollari. All’esame microscopico i seni appaiono come zone otticamente vuote, difficilmente distinguibili nella porzione corticale con l’eccezione del seno sottocapsulare e di qualche seno corticale dilatato, numerosi invece nella porzione midollare, che proprio per questo appare chiara, in contrasto con la corticale, molto più scura. Anatomia dell’Apparato Linfatico Vascolarizzazione Le arteriole afferenti al linfonodo vi penetrano attraverso l’ilo, incanalandosi poi nelle trabecole che si distaccano dalla capsula convergendo verso la midollare dell’organo. Esse si ramificano dapprima nella parte centrale della zona midollare per poi arborizzarsi abbondantemente in un sistema di capillari all’interno di ciascun follicolo e di ciascun cordone midollare. I capillari venosi, seguendo il percorso opposto, defluiscono nelle venule linfonodali per poi uscire dall’organo presso l’ilo. Le venule post-capillari dei linfonodi presentano un caratteristico endotelio formato da cellule cuboidali, specializzate nella transcitosi e provviste di un ampio sistema vesciculo-vacuolare, a spese di un lume comparativamente più piccolo rispetto a quelle di altri organi. Tali venule sono dette HEV (high endothelial venule). È attraverso queste venule che i linfociti, le APC, e i macrofagi, mediante diapedesi, entrano ed escono nella o dalla circolazione sanguigna. Zona follicolare Nel parenchima della corticale sono distinguibili sia per colorazione che per popolazione cellulare due zone, l’una costituita da follicoli tondeggianti e per questo detta follicolare, e la restante detta paracorticale. I follicoli sono formazioni tondeggianti ad alta densità cellulare collocate nella zona superficiale della corticale, sono la sede principale di maturazione e stanziamento dei linfociti B. Se il linfonodo è in uno stato di quiescenza il follicolo appare omogeneo, se invece le cellule del follicolo sono in attiva proliferazione è possibile distinguervi all’interno una zona più chiara, detta centro germinale, e all’esterno una fascia più sottile e scura che spesso la circonda completamente, detta zona del mantello. Il centro germinale contiene diverse popolazioni cellulari e per questo contiene tre zone cromaticamente differenti. La zona profonda generalmente posta verso la midollare, presenta una colorazione più scura e una più elevata cellularità, ed è popolata principalmente da centroblasti, dei precursori dei linfociti B, cellule piuttosto voluminose, dal nucleo tondeggiante e dal citoplasma più acidofilo rispetto ai linfociti B maturi. La zona intermedia di discreta cellularità e colorazione più pallida, è popolata principalmente da centrociti, più piccoli e basofili dei centroblasti, con un nucleo convoluto ed irregolare. La ragione della minor colorazione di questa zona è però dovuta alla maggiore presenza di macrofagi, che selezionano quei centrociti che non sono riusciti a differenziarsi correttamente in linfociti B e li fagocitano dopo averne indotto l’apoptosi, e da cellule dendritiche follicolari, più estese di quelle reticolari e provviste di prolungamenti citoplasmatici che costituiscono una trama presente in tutto il follicolo. Il loro compito è quello di presentare l’antigene ai linfociti B affinché abbiano con esso alta affinità, tutti quei linfociti B che non presentano un’affinità sufficiente (il 95-98% di quelli prodotti) viene fagocitato dai macrofagi. In questa zona non avvengono mitosi. La terza zona, detta capsulare, è popolata da immunoblasti, differenziatisi dai centrociti e di questi più piccoli, e da cellule B della memoria, una tipologia cellulare con il compito di preservare gli antigeni esterni al fine di una migliore risposta immunitaria nel caso di una seconda penetrazione. Sono le cellule alla base Anatomia dell’Apparato Linfatico dell’efficacia nel tempo dei vaccini. Da questa zona gli immunoblasti una volta maturi migrano all’interno dei cordoni della midollare, dove si differenziano dapprima in plasmablasti e poi in plasmacellule. La zona mantellare del follicolo è popolata principalmente da cellule B della memoria, in modo molto più denso rispetto alla zona capsulare, da qui possono trasferirsi attraverso le venule ad alto endotelio nella circolazione sanguigna. Malgrado i follicoli siano popolati per il 90% circa da linfociti B o loro precursori, è pur vero che, oltre alle cellule dendritiche follicolari e ai macrofagi, vi è anche una popolazione sparsa di linfociti T-helper, che, a differenza delle cellule dendritiche e dei macrofagi, possono presentare in modo specifico l’antigene ai centrociti in maturazione. Paracorticale La zona midollare del linfonodo è costituita principalmente da lacune midollari. La porzione parenchimale, presente in misura molto inferiore rispetto alla corticale, è localizzata nei cordoni midollari, ammassi allungati di plasmacellule e plasmablasti, loro precursori, qui migrati dopo la differenziazione dagli immunoblasti. I plasmablasti sono cellule di dimensioni simili alle plasmacellule ma con nuclei più voluminosi e dalla cromatina non disposta a “ruota di carro” come nelle seconde. Una parte di questi precursori penetra nei capillari dei cordoni midollari e circola nel sangue, pronta a differenziarsi in plasmacellula in caso di necessità. Le plasmacellule sono invece cellule vagamente tondeggianti, dal diametro di 11-13 µm, con un nucleo tondeggiante ed eccentrico, citoplasma policromatico, sviluppato reticolo endoplasmatico rugoso ed apparato di Golgi, scarsi mitocondri ed evidente centrosoma. Il compito principale di queste cellule è secernere grandi quantità di anticorpi. I seni midollari, al pari del seno sottocapsulare e degli altri seni linfatici contengono perlopiù macrofagi, cellule dendritiche e linfociti in transito nella linfa. Midollo Esistono due strutture midollari: ■ I cordoni midollari cioè cordoni di tessuto linfatico che includono le cellule plasmatiche e le cellule T ■ I seni midollari (o sinusoidi) cioè dei simil-vasi che separano i cordoni midollari. La linfa fluisce nei seni midollari dai seni corticali e da lì si riversa nei vasi linfatici efferenti. Anatomia dell’Apparato Linfatico Circolazione linfatica La linfa circola nel linfonodo attraverso i "vasi linfatici afferenti" e si raccoglie all'interno del nodo esattamente al di sotto della capsula, in uno spazio chiamato "seno subcapsulare". Il seno subcapsulare si riversa all'interno del seno trabecolare e infine nel seno midollare. Lo spazio del seno è incrociato dagli pseudopodi dei macrofagi che agiscono catturando particelle estranee e filtrando la linfa. Il seno midollare converge nell'ilo e la linfa esce così dal linfonodo tramite il "vaso linfatico efferente". I linfociti, sia a cellule B che a cellule T, circolano costantemente nei linfonodi. Vi entrano con la circolazione sanguigna e attraversano la rete di vasi sanguigni grazie ad un processo chiamato diapedesi. ■Le cellule B migrano verso la corteccia nodulare e il midollo. ■Le cellule T migrano verso la corteccia profonda. Quando un linfocito riconosce un antigene, le cellule B si attivano e migrano nei centri germinali. (Per definizione, un "nodulo secondario" ha un centro germinale, mentre un "nodulo primario" non ce l'ha) Quando gli anticorpi prodotti dalle cellule del sangue sono formati, si spostano nei cordoni midollari. La stimolazione dei linfociti da parte degli antigeni può accelerare il processo di migrazione fino a 10 volte il normale, col risultato di un gonfiore dei linfonodi. La milza e le tonsille sono grossi organi linfonodali che asservono a funzioni simili a quelle dei linfonodi, sebbene la milza filtri le cellule del sangue piuttosto che virus o batteri. Linfonodi della testa e del collo ■ Linfonodi cervicali ■Cervicale anteriore: questi linfonodi, superficiali e profondi, si trovano al di sopra e al di sotto dei muscoli sternocleidomastoidei. Essi drenano le strutture interne della gola e della parte posteriore della faringe, delle tonsille e della tiroide. ■Cervicale posteriore: questi linfonodi si estendono in linea posteriormente ai muscoli sternocleidomastoidei ma davanti al trapezio, dal livello della porzione mastoide dell'osso temporale fino alla clavicola. Sono frequentemente ingrossati durante le infezioni delle vie aeree superiori. ■ Tonsillare: questi linfonodi sono localizzati al di sotto dell'angolo della mandibola. Drenano le regioni tonsillare e post-faringea. Anatomia dell’Apparato Linfatico ■ Sotto-mandibolare: questi linfonodi si irradiano nella parte inferiore di entrambe le mascelle. Servono per drenare le strutture che si sul fondo della bocca. ■ Submentali: questi linfonodi si trovano al di sotto del mento. Drenano i denti e le cavità intra-orali. ■ Sopraclavicolari: questi linfonodi si trovano nella cavità sopra la clavicola, lateralmente al punto in cui si congiunge con lo sterno. Drenano una parte della [ Il linfonodo di Virchow è un linfonodo sopraclavicolare sinistro che riceve la maggior parte del drenaggio linfatico (specialmente dall'addome) attraverso il dotto toracico ed è pertanto un primo sito di metastasi per diversi tumori maligni. Linfonodi del braccio Essi drenano l'intera zona del braccio e sono divisi in due gruppi: superficiali e profondi. I linfonodi superficiali sono riforniti dai linfatici che si trovano in tutto il braccio, ma sono particolarmente numerosi sul palmo e sui flessori delle dita. ■Ghiandole linfatiche superficiali del braccio: ■ghiandole sopratrocleari: situate sotto l'epicondilo mediale dell'omero, medialmente alla vena basilica. Drenano i dermatomi C7 e C8. ■ghiandole deltoideopettorali: situate al di sotto del grande pettorale e dei fasci del muscolo deltoide inferiori alla clavicola. ■ Ghiandole linfatiche profonde del braccio: comprendono le ghiandole ascellari. Quest'ultime sono 20-30 ghiandole singole e che possono essere suddivise in: ■ ghiandole laterali ■ ghiandole anteriori o pettorali ■ ghiandole posteriori o subscapolari ■ ghiandole centrali o intermedie ■ ghiandole mediali o subclavicolari Arti inferiori La linfa dell’arto inferiore, del perineo, dei genitali esterni,raggiunge il linfo centro inguinale. Dal linfocentro la linfa forma il tronco iliaco esterno, iliaco interno, iliaco comune e infine lombare destro e sinistro. Sono in prevalenza raccolti nel linfocentro inguinale e altri, in numero assai minore, nel cavo popliteo (linfonodi poplitei). I linfonodi del LINFOCENTRO INGUINALE, situato nella regione inguino-femorale e che riceve lo sbocco dei collettori dell’arto inferiore, delle pareti dell’addome e di organi genitali e perineo, si distinguono in superficiali e profondi: i linfonodi inguinali superficiali vengono distinti in quattro Anatomia dell’Apparato Linfatico gruppi (supero mediali e laterali, che ricevono lo sbocco dei collettori addominali, pelvici e perineali, e infero mediali e laterali, che ricevono lo sbocco dei collettori dell’arto inferiore) da due linee fra loro perpendicolari, una orizzontale e una verticale, che si incontrano nel punto di sbocco della vena grande safena; i linfonodi inguinali profondi, da 1 a 8, risiedono sempre nel triangolo femorale, ma sotto la fascia cribrosa, e ricevono alcuni collettori efferenti dei linfonodi inguinali superficiali e tutti i collettori profondi che risalgono con i vasi femorali. Linfatici della Pelvi e dell’Addome I linfatici della pelvi e dell’addome si dispongono in plessi che seguono il decorso dei vasi sanguiferi e sono in continuazione fra loro senza limiti precisi; pertanto si distinguono in un plesso iliaci esterno e d uno interno che fanno capo ad un plesso iliaco comune che a sua volta fa capo ad un plesso lomboaortico, posto attorno all’aorta addominale. Il Plesso Iliaco Esterno, che vanno dall’anello femorale alla 5L, conta da 6 a 10 linfonodi scaglionati lungo i vasi omonimi collegati fra loro dai vari collettori; ricevono i collettori di tutti i linfonodi inguinali, superficiali e profondi, della parete addominale e pelvica, dell’apparato urinario e di quello genitale; i collettori efferenti vanno ai linfonodi iliaci comuni. Il Plesso Iliaco Interno è formato da 10-12 linfonodi con i rispettivi collettori e ricevono i collettori delle vie urinarie, dell’apparato genitale (vescichette seminali, prostata, utero, vagina), del perineo, del retto e dei muscoli posteriori della coscia e della natica. Il Plesso Iliaco Comune, posto davanti al promontorio del sacro, consta di 8-10 linfonodi e dei rispettivi collettori, i quali si portano ai linfonodi paraaortici del plesso lomboaortico. Il Plesso Lombo Aortico presenta circa 20-30 linfonodi, che si dispongono intorno all’aorta addominale, e si distinguono in preaortici, paraaortici e retroaortici. I linfonodi preaortici sono posti davanti all’aorta addominale in corrispondenza dell’origine delle arterie mesenteriche e del tronco celiaco, ricevono i collettori provenienti da intestino retto, colon, tenue, pancreas, stomaco, fegato e milza; alcuni collettori efferenti si portano ai linfonodi retroaortici, mentre gli altri contribuiscono alla formazione del tronco linfatico intestinale che si getta, di solito, direttamente nel dotto toracico; i linfonodi preaortici ricevono i collettori di numerosissimi linfonodi scaglionati nelle visceri, tra cui i linfonodi mesenterici, i linfonodi gastrici, i linfonodi epatici e i linfonodi mesocolici. I linfonodi paraaortici si trovano a catena ai lati dell’aorta, e ricevono i collettori provenienti dai plessi iliaci comuni, dai linfonodi preaortici, dai reni, surreni, testicoli, ovaie, tube uterine e corpo Anatomia dell’Apparato Linfatico dell’utero; i collettori efferenti, oltre a collegarli coi linfonodi pre e retroaortici, costituiscono da ciascun lato, il tronco linfatico lombare, tributario del dotto toracico. I linfonodi retroaortici, in numero di 4-5, si trovano dietro l’aorta e davanti alle 3L e 4L. LINFATICI DEL TORACE Si distinguono in parietali (sternali, intercostali, diaframmatici anteriori) e viscerali (mediastinici anteriori e posteriori, bronchiali). I linfonodi sternali, da 6-10, sono disposti a catena lunga la faccia posteriore dello sterno i vasi toracici interni; ricevono i collettori dai tegumenti, dalla parete anteriore del torace, dalla regione epigastrica, dalla cute della mammella e dai linfonodi diaframmatici anteriori; gli efferenti sboccano generalmente in un tronco unico che sfocia nella giugulare interna, oppure a sinistra nel dotto toracico e a destra nel tronco succlavio. I linfonodi intercostali, in numero di 2-3 per spazio, sono situati nella parte posteriore degli spazi intercostali; gli efferenti si portano ai linfonodi mediastinici posteriori o direttamente al dotto toracico. I linfonodi diaframmatici anteriori sono situati nella parte anteriore della cupola diaframmatica, e gli efferenti si portano ai mediastinici o agli sternali. I linfonodi mediastinici anteriori sono assai numerosi e si distinguono in vari gruppi, cioè anteriori di destra (posti davanti alla vena cava superiore), anteriori di sinistra (posti davanti all’arco aortico e alla carotide comune), della catena trasversa (posti superiormente e inferiormente al tronco venoso brachiocefalico di sinistra) e diaframmatici (situati sulla convessità del diaframma). I linfonodi mediastinici posteriori, in numero di 8-12, si distinguono in vari raggruppamenti, e ricevono i collettori provenienti da esofago, aorta, diaframma, pericardio e dai linfonodi mediastinici anteriori diaframmatici; gli efferenti si portano al dotto toracico e ai linfonodi bronchiali. I linfonodi bronchiali sonno numerosi e si trovano intorno a trachea e bronchi, dove costituiscono diversi raggruppamenti; gli efferenti si portano ai cervicali profondi o ai broncomediastinici. Anatomia dell’Apparato Linfatico Anatomia dell’Apparato Linfatico
Scarica