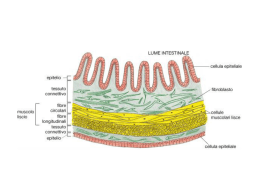
Dipartimento di Specialita’ MedicoChirurgiche Sezione di Chirurgia Plastica Direttore: Prof. F. Mazzoleni Corso Integrato di Malattie Organi di Senso IV anno Corso di laurea in Medicina e Chirurgia Prof. Franco Bassetto – Prof. Associato Chirurgia Plastica Corso di Chirurgia Plastica – Canale B Per contatti: [email protected] ULCERE ULCERE CRONICHE DEFINIZIONE Perdita di sostanza profonda che guarisce sempre con cicatrice (durata maggiore a 8 settimane). VALUTAZIONE • Interessamento dei tessuti (diametro, profondità) • Caratteristiche superficie (tipo tessuto, quantità e qualità essudato, tramiti fistolosi) • Superficie adiacente (colore cute, edema, presenza fissità o aumento consistenza) MECCANISMO DI GUARIGIONE 1. INFIAMMAZIONE danno tissutale causa distruzione dei vasi sanguigni e fuoriuscita dei costituenti del plasma formazione di membrana (emostasi, provvisoria matrice extracellulare) piastrine:coagulazione, liberazione mediatori MECCANISMO DI GUARIGIONE Liberazione mediatori dalla cascata coagulativa, complementare e dalle cellule attivate Richiamo leucociti (prima risposta) Richiamo monociti che diventano macrofagi (seconda risposta) Attraverso le integrine di superficie: fagocitosi, espressione CSF-1, TNF, PDGF, TGF-alpha, IL1, TGF-beta, IGF I. MECCANISMO DI GUARIGIONE 2. EPITELIZZAZIONE Cellule epidermiche: rimozione sangue coagulato e stroma danneggiato Movimento cellulare: variazioni fenotipiche (tonofilamenti intracellulari, desmosomi, filamenti actina) Espressione di integrine: interazione con matrice extracellulare Migrazione: separazione escara-tessuto vitale Produzione collagenasi e plasmina 2. EPITELIZZAZIONE Dopo 1 o 2 giorni: proliferazione e migrazione Ipotesi: assenza inibizione da contatto, rilascio locale fattori di crescita, incremento recettori per fattori di crescita Ritorno al fenotipo normale dopo il legame alla nuova matrice 3. FORMAZIONE DEL TESSUTO DI GRANULAZIONE Dopo 4 giorni: formazione nuovo stroma Macrofagi: produzione dei fattori di crescita Fibroblasti: produzione nuova matrice extracellulare da parte di PDGF, TGF beta1 e molecole della matrice extracellulare stessa attraverso le integrine Vasi sanguigni: trasporto ossigeno e nutrimento 3. FORMAZIONE DEL TESSUTO DI GRANULAZIONE Movimento cellulare: sistema proteolitico, enzimi derivati da fibroblasti, plasmina, collagenasi, gelatinasi, stromalisina Sintesi di collagene da parte di fibroblasti( TGF beta 1) Processo di apoptosi dei fibroblasti 4. NEOVASCOLARIZZAZIONE Necessaria per sopravvivenza del neotessuto Avviene dal fondo della lesione Proliferazione e migrazione delle cellule endoteliali Stimolano: FGF a, FGF b, VEGF, TGF beta, angiogenina, angiotropina, angiopoietina 1, trombospondina, bassa tensione ossigeno, elevato acido lattico NEOVASCOLARIZZAZIONE FGF β: tappa limitante durante i primi 3 giorni ( rilasciato dai macrofagi) VEGF: tappa limitante dopo il 4° giorno ( rilasciato dalle cellule epidermiche) Enzimi proteolitici degradano la matrice extracellulare, i cui frammenti richiamano monociti che diventano macrofagi Rilascio di fattori di crescita che stimolano le cellule endoteliali a rilasciare l’ attivatore del plasminogeno e le procollagenasi NEOVASCOLARIZZAZIONE Digestione della membrana basale i cui frammenti stimolano le cellule endoteliali a migrare e formare nuovi vasi sanguigni Diminuzione angiogenesi Distruzione vasi sanguigni per apoptosi (trombospondina 1 e 2, angiostatina, endostatina, angiopoietina 2) 5. CONTRAZIONE DELL’ULCERA E RIORGANIZZAZIONE DELLA MATRICE EXTRACELLULARE Avviene dalla seconda settimana di guarigione Fibroblasti assumo il fenotipo miofibroblastico (miofilamenti contrattili di di actina a ridosso della membrana plasmatica) Contrazione è causata da TGF beta1 e 2, PDGF, attacco fibroblasti alla matrice CONTRAZIONE DELL’ULCERA E RIORGANIZZAZIONE DELLA MATRICE EXTRACELLULARE Rimodellamento del collagene con sintesi e catabolismo( enzimi come le metalloproteinasi) Nelle varie fasi della riorganizzazione: distinte combinazioni di enzimi e loro inibitori L’evoluzione è verso una diminuzione della tensione FATTORI LOCALI CHE DETERMINANO CRONICIZZAZIONE Ischemia e la necrosi dei tessuti disidratazione locale Infezioni, corpi estranei Assenza di risposta ai fattori di crescita traumi ripetuti eccessiva infiammazione, edema Radiazioni ionizzanti FATTORI SISTEMICI CHE DETERMINANO CRONICIZZAZIONE Deficit nutrizionali patologie metaboliche disordini del tessuto connettivo immunosoppressione terapia antinfiammatoria alterazioni genetiche fumo Stadiazione della lesione Vengono rilevati dei dati quali: • localizzazione , stadio e dimensioni della ferita • presenza di tratti cavi • presenza di tunnellizzazioni • presenza di tessuto sottominato • presenza di essudato • presenza di tessuto necrotico • presenza di tessuto di granulazione La cura della lesione Dopo averne valutato le caratteristiche si definisce il piano di cura locale: • Debridement • pulizia della ferita • medicazioni avanzate Se dovuta alla presenza di patologie di base concomitanti e favorenti la sua insorgenza o difficoltà alla remissione si coinvolgono altri specialisti. OPZIONI TERAPEUTICHE Presenza di tessuti necrotici: necrectomia con mezzi biochimici (enzimi) o meccanici ( bisturi) Presenza di un panno di fibrina: courettage Disinfezione Complicanze infettive: tampone e antibiogramma Garza grassa e garze imbevute di fisiologica o disinfettante TERAPIE TRADIZIONALI Ossigenoterapia (metabolismo energetico, sintesi collagene, neovascolarizzazione, PMN, cascata ossigeno, effetto antibatterico e sinergia con antibiotici) Ultrasuoni, luci a varia frequenza e stimolazione midollare Innesti dermo-epidermici Lembi chirurgici (random, peduncolati, microchirurgici) TERAPIE SPERIMENTALI FATTORI DI CRESCITA Stimolano l’angiogenesi, proliferazione cellulare, regolano il turn over della matrice extracellulare e agiscono da fattori chemotattici 7 famiglie: EGF, TGF beta, IGF, PDGF, FGF, Ils e CSF Cooper ha dimostrato che le ulcere hanno una diminuzione dei fattori di crescita TERAPIE SPERIMENTALI Anche le proteinasi hanno una funzione fondamentale Knighton ha dimostrato aumento della guarigione con una miscela di PDGF, TGF beta, PDAF, PF 4, PDEGF Interleuchine: ematopoietiche, attivano macrofagi, granulociti, monociti e stimolano la secrezione di altri fattori di crescita PDGF utilizzato in ulcere su piede diabetico TERAPIE SPERIMENTALI INIBITORI DELLE METALLOPROTEINASI Membrana di fibrina è fondamentale per la protezione dalle infezioni ma ritarda la formazione del tessuto di granulazione Elevate quantità di metalloproteinasi determinano eccessiva degradazione delle proteine e inattivazione dei fattori di crescita Le ulcere croniche contengono infatti elevate quantità di questi enzimi SOSTITUTI EPIDERMICI 1975: utilizzate per la prima volta, 2 o 3 settimane per la crescita, esecuzione biopsie, alto costo e scarsi risultati 1983: colture di cellule epidermiche da cadavere, non problemi di rigetto, copertura temporanea Colture con cellule epidermiche neonatali SOSTITUTI DERMICI L’ inclusione di componenti dermici aiuta a prevenire la contrazione e determina maggiore stabilità meccanica Lamine da cute di cadavere con o senza combinazione con colture autologhe di cellule epidermiche Supporti: collagene bovino, condroitin 6-solfato ricoperti da silicone, trama di nylon con all’interno i fibroblasti coperta da silastic SOSTITUTI DERMO-EPIDERMICI Lamine costituite da collagene bovino tipo I, fibroblasti da cute umana allogenica e cellule epidermiche Metodica biologica Innesti di cute • omologa • autologa Negli ultimi anni ha trovato ampio uso nella pratica medica la terapia VAC che attraverso un meccanismo di aspirazione sottovuoto, crea un ambiente umido, riduce la carica batterica e l’edema, aumenta il flusso sanguigno e l’angiogenesi; peraltro viene ben sopportata dal paziente. INGEGNERIA TISSUTALE I SOSTITUTI CUTANEI BIOINGEGNERIZZATI Molti non sopravvivono indefinitamente Promuovono la guarigione delle ulcere: Produzione di citochine da parte dell’ospite che determinano la produzione di componenti della membrana basale Prevengono la disidratazione Aumentano la granulazione LAMINE DI CHERATONICI QUALI SOSTITUTI DERMICI CASI CLINICI Paziente affetto da Crioglobulinemia HCV correlata Ulcere flebopatiche Ulcere arteriopatiche Ulcere neuropatiche Ulcera da stravaso Ulcera neoplastica Ulcera radioindotta Ulcere reumatologiche Ulcere in linfedema Paziente affetta da Sclerosi sistemica (CREST) • Ulcera cronica su base diabetica
Scarica